Айшат Кизировна Джамбекова, Владимир Николаевич Шилов Справочник по уходу за больными
Раздел 1 Понятие смерти. Реанимационные мероприятия. Реанимационное отделение. Помощь при некоторых неотложных состояниях
Процесс умирания и его периоды
Под смертью понимают необратимое прекращение жизнедеятельности организма. В качестве основных причин смерти могут выступать тяжелые, несовместимые с жизнью повреждения тех или иных органов, массивная кровопотеря, кровоизлияния, захватывающие важнейшие центры головного мозга, раневая интоксикация. Непосредственными причинами смерти при различных заболеваниях чаще всего бывают сердечная или дыхательная недостаточность.
Состояние между жизнью и смертью называется терминальным. К такому состоянию относится и процесс умирания, постепенно захватывающий все органы и системы организма и включающий в себя несколько стадий. Предагональное состояние возникает на фоне тяжелой гипоксии (кислородного голодания) внутренних органов и характеризуется постепенным угнетением сознания, прогрессирующими расстройствами дыхания и кровообращения. Выраженность и длительность предагонального периода могут быть различными.
Предагональный период заканчивается возникновением терминальной паузы (кратковременного прекращения дыхания), продолжающейся от 5–10 с до 3–4 мин и сменяющейся агональным периодом (агонией).
Агония
Агония характеризуется кратковременной активизацией механизмов, направленных на поддержание процессов жизнедеятельности, но затем ведет к падению артериального давления, расстройству дыхания с редкими короткими и глубокими дыхательными движениями, утрате сознания, исчезновению болевой чувствительности, роговичных, сухожильных и кожных рефлексов. Агональный период продолжается от нескольких минут до нескольких часов и более, после чего наступает клиническая смерть.
Клиническая смерть
Клиническая смерть является обратным этапом умирания, при котором исчезают проявления жизнедеятельности организма (дыхание, сердечные сокращения), однако не происходит еще необратимых изменений в органах и тканях. Продолжительность этого периода составляет обычно 5–6 мин. В указанные сроки с помощью реанимационных мероприятий возможно полное восстановление жизнедеятельности организма. После этого периода в тканях (прежде всего в клетках коры головного мозга) возникают необратимые изменения, определяя уже состояние биологической смерти, при которой полного восстановления функций различных органов достичь не удается. Наступление биологической смерти устанавливается как по прекращению дыхания и сердечной деятельности, так и на основании появления достоверных признаков биологической смерти: снижению температуры тела ниже 20 °C, образованию через 2–4 ч после остановки сердца трупных пятен, развитию трупного окоченения.
Реанимация
Применение для восстановления жизнедеятельности организма комплекса различных мероприятий получило название реанимации. Реанимационные мероприятия оказываются наиболее эффективными в тех случаях, когда их проводят в специализированных отделениях, оснащенных необходимой аппаратурой. В настоящее время существуют реанимационные отделения 3-х типов: отделение реанимации общего профиля, отделение послеоперационной интенсивной терапии и специализированные отделения реанимации.
Реанимационные отделения и принцип их работы
Реанимационные отделения общего профиля организуют в крупных больницах и предназначают для проведения реанимационных мероприятий у больных с различными заболеваниями и состояниями: травматическим шоком, массивной кровопотерей, острой сердечно-сосудистой и дыхательной недостаточностью. Послеоперационные отделения реанимации и интенсивной терапии развертывают в крупных хирургических стационарах для наблюдения и лечения больных (обычно в течение нескольких суток), перенесших операции под наркозом.
Специализированные центры и отделения реанимации создают для больных с определенными заболеваниями (кардиореанимация, токсикологические, нефрологические, инфекционные).
Реанимационные отделения оснащены необходимым диагностическим и лечебным оборудованием: системой для постоянного наблюдения за важнейшими функциями органов дыхания и кровообращения, электрокардиографами, спирографами, передвижным рентгеновским аппаратом, аппаратами для искусственного дыхания и наркоза, дефибрилляторами, кардиостимуляторами, бронхоскопами. В современных отделениях реанимации имеются условия для проведения гемодиализа, гемосорбции и гипербарической оксигенации. При отделениях реанимации имеются лаборатории для проведения клинических и биохимических анализов.
Работа всего медицинского персонала в отделениях реанимации является трудной и ответственной. Врачи-реаниматологи круглосуточно принимают вновь поступающих больных, проводят экстренные реанимационные мероприятия, осматривают всех больных многократно в течение суток, делают подробные записи в некоторых историях болезни и специальных листах назначений, консультируют больных в других отделениях.
Медицинские сестры, работающие в отделениях реанимации, должны не только вести постоянное наблюдение за состоянием больных, но и выполнять большое число различных назначений – инъекций, капельных вливаний, помогать врачу в проведении многих манипуляций, а в ряде случаев и самим начинать проводить реанимационные мероприятия (искусственное дыхание, непрямой массаж сердца), фиксировать выполняемые назначения и результаты наблюдений за больными (частоту дыхания и пульса, уровень артериального давления, диареи и др.) в специальные карты. Учитывая, что больные в отделениях реанимации находятся в тяжелом состоянии, большое место в организации ухода за ними занимают транспортировка, смена нательного и постельного белья, уход за кожными покровами, кормление (нередко парентеральное, зондовое).
Медперсонал в отделениях реанимации должен быть опытным и квалифицированным и иметь соответствующую психологическую подготовку.
Искусственное дыхание
Искусственное дыхание представляет собой замену воздуха в легких больного, осуществляемую искусственным путем с целью поддержания газообмена при невозможности или недостаточности естественного дыхания. В этих случаях широко применяют различные аппаратные способы искусственного дыхания с использованием автоматических респираторов «РО-2», «РО-5», «ЛАДА» и других, позволяющие поддерживать газообмен в легких в течение длительного времени. Искусственное дыхание в качестве меры неотложной помощи необходимо при таких состояниях, как асфиксия (удушье), утопление, электротравма, тепловой и солнечный удары, различные отравления. В указанных ситуациях прибегают к искусственному дыханию с помощью т. н. экспираторных методов («изо рта в рот» и «изо рта в нос»). При проведении искусственного дыхания больного укладывают горизонтально на спину, шею, грудную клетку и живот пациента освобождают от стесняющей одежды. Полость рта больного освобождают от слюны, слизи, рвотных масс. После этого запрокидывают его голову.
Если челюсти пациента плотно стиснуты, то рот открывают с помощью выдвигания указательными пальцами, надавливая на его углы. При применении способа «изо рта в рот» закрывают нос больного, а выдох осуществляют в рот пострадавшего, предварительно прикрыв его марлей или носовым платком. Затем прикрывают рот и нос пациента, после чего происходит пассивный выдох больного. Критерием правильного проведения искусственного дыхания служат движения грудной клетки больного в момент искусственного вдоха и пассивного выдоха. Искусственное дыхание проводят с частотой 12–18 искусственных вдохов в минуту.
При использовании метода «изо рта в нос» оказывающий помощь закрывает рот больного приподниманием его нижней челюсти и после глубокого вдоха производит энергичный выдох, обхватив губами нос пациента. В экстренных ситуациях искусственное дыхание возможно с помощью т. н. ручных респираторов, в частности мешка Амбу (резиновой саморасправляющейся камеры).
Массаж сердца
К основным реанимационным мероприятиям относят также и массаж сердца, представляющий собой ритмичное сжатие сердца, проводимое с целью восстановления его деятельности и поддержания кровообращения в организме. В настоящее время прибегают в основном к непрямому (закрытому) массажу сердца; прямой (открытый) массаж осуществляется при помощи непосредственного сжатия сердца во время операции на органах грудной клетки. Непрямой массаж сердца обычно бывает эффективным, если он начат в ранние сроки после прекращения сердечной деятельности. Во время непрямого массажа происходит сдавление сердца между грудиной и позвоночником. Надавливание на грудину осуществляют быстрыми толчками, причем для расправления грудной клетки руки отнимают после каждого толчка.
Темп непрямого массажа сердца составляет обычно 60 сжатий в минуту. Эффективность контролируют не реже 1 раза в минуту. При этом обращают внимание на появление пульса на сонных артериях, восстановление у больного самостоятельного дыхания, повышение артериального давления. Самыми частыми осложнениями при проведении непрямого массажа сердца являются переломы ребер и грудины. Предупреждением этих осложнений являются технически правильное выполнение непрямого массажа сердца, строгое дозирование физической нагрузки при надавливании на грудину.
Помощь при отравлениях
К отравлениям относятся патологические состояния, возникающие при попадании в организм разнообразных химических веществ, вызывающих нарушение функций тех или иных органов, вплоть до смертельного исхода. Ядовитые вещества могут попасть в организм человека различными путями: при приеме внутрь через рот (при пищевых отравлениях), ингаляционным путем (при вдыхании паров ядовитых жидкостей), через кожу (при укусах), а также при их введении с помощью инъекций. В клинической картине отравлений на первый план выступают симптомы поражения центральной нервной системы, органов дыхания, сердечно-сосудистой системы, органов пищеварения, почек. Лечебные мероприятия, проводимые при отравлениях, должны быть в первую очередь направлены на прекращение воздействия токсичных веществ и их удаление из организма. Если указанные вещества были приняты внутрь, то с этой целью применяют промывание желудка. При ингаляционных отравлениях, например угарным газом, пострадавшего выносят на свежий воздух. При попадании токсичных веществ на кожу их смывают чистой проточной водой. При укусах ядовитых змей выдавливают из раны первые капли крови, прикладывают затем холод к месту укуса, вводят противозмеиную сыворотку. Удаление токсических веществ, уже попавших в кровеносное русло, проводят с помощью ускорения их выделения через кожу методом форсированного диуреза (капельно вводят 5 %-ный раствор глюкозы, полиглюкин, реополиглюкин (1,5 л), затем применяют мочегонные препараты и проводят коррекцию водно-электролитного баланса организма). При всех отравлениях проводят симптоматическую терапию, направленную на поддержание функций дыхательной и сердечно-сосудистой систем. Для лечения больных с различными отравлениями созданы специальные центры, имеющие необходимое оборудование для быстрого уточнения характера отравления и выявления токсичного вещества. Для более интенсивного удаления ядов из организма широко применяют такие методы лечения, как гемодиализ с использованием аппарата «искусственная почка», перитонеальный диализ (способ внепочечного очищения организма с помощью промывания брюшной полости специальными растворами), гемосорбцию и другие, позволяющие значительно улучшить результаты лечения отравлений.
Помощь при утоплении
Под утоплением понимают острые нарушения функций жизненно важных органов, прежде всего органов дыхания, кровообращения, центральной нервной системы, нередко приводящие к смертельному исходу, развивающиеся в результате погружения человека в воду. Смерть при утоплении может наступить как непосредственно при погружении в воду, так и спустя некоторое время после извлечения пострадавшего из воды (в результате остановки сердца, необратимых изменений центральной нервной системы, отека легких, тяжелой пневмонии). Успех реанимационных мероприятий в случае утопления во многом зависит от правильного и своевременного их проведения. Важно, чтобы они начинались не на берегу, а уже на воде, во время буксировки пострадавшего к берегу.
Даже несколько искусственных вдохов, проведенных в этот период, значительно повышают вероятность последующего оживления утонувшего. Более совершенная помощь пострадавшему может быть оказана на берегу. Если у него отсутствует сознание, но сохранены дыхание и сердечная деятельность, то ограничиваются освобождением пострадавшего от стесняющей одежды и применением нашатырного спирта.
При отсутствии самостоятельного дыхания и сердечной деятельности проводят одновременно искусственное дыхание с непрямым массажем сердца. Предварительно очищают полость рта и глотки пострадавшего от пены, слизи, песка, ила. Для удаления попавшей в дыхательные пути воды пострадавшего укладывают животом на согнутое в коленном суставе бедро реаниматора так, чтобы голова свешивалась вниз, и, поддерживая одной рукой голову пострадавшего, другой рукой слегка ударяют несколько раз между его лопатками.
Указанные подготовительные мероприятия проводят быстро, после чего, не теряя времени, сразу переходят к искусственному дыханию и непрямому массажу сердца. В связи с опасностью возникновения поздних осложнений, прежде всего отека легких, пневмонии, острой сердечной и почечной недостаточности, пострадавшего немедленно госпитализируют. В отделении реанимации осуществляют тщательное наблюдение за состоянием больного, часто с помощью мониторного контроля функций дыхания и кровообращения, определяют кислотно-щелочное состояние организма, электролитный баланс и газовый состав крови, контролируют диурез. Больному проводят ингаляции кислорода, продолжают искусственную вентиляцию легких с помощью автоматических респираторов, осуществляют коррекцию кислотно-щелочного равновесия, проводят лечение с целью нормализации функций органов кровообращения, сердечно-сосудистой системы, почек.
Помощь при тепловом ударе
Под тепловым ударом понимают патологическое состояние, возникающее при перегревании организма в условиях высокой температуры окружающей среды. В результате происходит большая потеря жидкости, сгущение крови, нарушение кислотно-щелочного равновесия организма, гипоксия тканей. Перегревание организма, которое происходит вследствие действия прямых солнечных лучей, носит название солнечного удара. Возникновению солнечного удара в значительной мере способствует длительное пребывание на солнцепеке, особенно с непокрытой головой.
При оказании первой помощи случаях теплового и солнечного ударов больного переносят в прохладное и хорошо проветриваемое место, лицо и грудь смачивают холодной водой, к голове прикладывают пузырь со льдом или холодный компресс, дают холодную воду или чай. При нарушениях дыхания и сердечной деятельности применяют инъекции камфоры, кофеина, ингаляции кислорода.
При развитии обезвоживания организма и нарушении кислотно-щелочного состояния организма применяют внутривенные капельные вливания изотонического раствора хлорида натрия, 5 %-ного раствора глюкозы.
Помощь при электротравме
Электротравма – поражение организма электрическим током.
При электротравме могут наблюдаться как местные повреждения, так и общие нарушения, проявляющиеся поражением различных органов и систем организма. Первая помощь пострадавшему от электротравмы состоит в устранении повреждающего действия тока. Необходимо срочно выключить рубильник, перерезать, перерубить или отбросить провод, используя для этого предметы с деревянной ручкой. Оказывающий помощь не должен дотрагиваться до открытых частей тела пострадавшего, должен пользоваться резиновыми перчатками или намотанными на руки сухими тряпками, работать по возможности в резиновой обуви, стоя на деревянном покрытии или автомобильной шине. При отсутствии у пострадавшего дыхания и сердечных сокращений немедленно начинают искусственное дыхание и непрямой массаж сердца. В дальнейшем принимают меры к доставке пострадавшего в лечебное учреждение, где осуществляют весь комплекс противошоковых мероприятий, оксигенотерапию, лечение ожогов.
Помощь при радиационном поражении
Радиационными (лучевыми) поражениями называют патологические изменения в организме, возникающие в результате воздействия ионизирующего излучения. Начальный период радиационных поражений проявляется местными и общими лучевыми реакциями, продолжающимися от нескольких часов до нескольких суток и характеризующимися эритемой, общей слабостью, тошнотой, рвотой, головной болью, повышением температуры тела. При высокой дозе ионизирующего облучения могут наблюдаться тяжелые расстройства сознания. Период выраженных радиационных проявлений характеризуется тяжелым поражением кроветворной системы, кишечника, подавлением иммунитета, интоксикацией, повторяющимися кровотечениями. Радиационные поражения, возникающие при действии высоких доз ионизирующего излучения, протекают значительно тяжелее, приводя нередко к смертельному исходу.
Первая помощь при радиационном поражении заключается в выводе пострадавшего из зоны радиационного заражения, полной санитарной его обработке. С целью выведения попавших в организм радиоактивных изотопов промывают желудок, ставят очистительные клизмы. Используют специфические антидоты. Для борьбы с интоксикацией проводят дезинтоксикационную терапию, для повышения содержания лейкоцитов, эритроцитов и тромбоцитов – переливание крови, лейкоцитарной, эритроцитарной и тромбоцитарной массы. В тяжелых случаях ставят вопрос о пересадке костного мозга.
Уход за больными с радиационными поражениями
Большое значение имеет организация правильного ухода за больными с радиационными поражениями. Учитывая высокую частоту возникновения у них инфекционных осложнений, этих пациентов размещают в изолированные боксированные палаты. Предупреждению инфекционных осложнений способствует и тщательный уход за полостью рта и кожными покровами пострадавшего. Поскольку после воздействия ионизирующего излучения наблюдаются тяжелые поражения пищеварительного тракта, включая слизистую оболочку рта и глотки, для кормления таких больных часто применяют зонд, вводимый через носовые ходы, а также используют парентеральное питание. При входе в палату к больным медицинский персонал надевает дополнительный халат, марлевые респираторы, обувь, находящуюся на коврике, смоченном 1 %-ным раствором хлорамина.
Раздел 2 Питание больных в лечебном учреждении
Основные принципы лечебного питания
Наука о питании включает в себя большое число важных теоретических и практических аспектов. Многие стороны этой проблемы изучают такие разделы медицины, как физиология и гигиена питания, диетология и др.
В плане общего ухода за больными целесообразным представляется освещение основных вопросов организации лечебного питания, изложение принципов искусственного питания.
Одним из основных принципов лечебного питания больных в стационаре является режим питания и сбалансированность пищевого рациона (количество пищевых продуктов, обеспечивающих суточную потребность человека в питательных веществах и энергии), т. е. соблюдение определенного соотношения белков, жиров, углеводов, витаминов, минеральных веществ и воды в нужных для организма человека пропорциях. Так, пищевой рацион здорового человека должен включать в себя 80–100 г белков, 80–100 г жиров, 400–500 г углеводов, 1700–2000 г воды (в т. ч. 800–1000 г в виде питьевой воды, содержащейся в чае, кофе и других напитках), определенный баланс витаминов, микроэлементов и т. д. При этом соотношение белков, жиров, углеводов и других ингредиентов в пищевом рационе больного может изменяться в зависимости от характера заболевания. При сахарном диабете уменьшают содержание углеводов в суточном рационе, при почечной недостаточности уменьшают потребление белков и соли с пищей. Наиболее оптимальным для здорового человека считают четырехразовое питание, при котором завтрак включает в себя 25 % всего пищевого рациона, второй завтрак – 15 %, обед – 35 %, ужин – 25 %. При некоторых заболеваниях режим питания изменяется. Например, больным язвенной болезнью рекомендуют более частый прием пищи небольшими порциями. Лечебное (диетическое) питание является составной частью, нередко одной из важнейших, всего процесса лечения. В настоящее время существует 15 основных диет, или столов лечебного питания. При назначении диеты учитывают характер заболевания, степень имеющихся нарушений в тех или иных органах, в связи с чем вносят соответствующие изменения в состав пищевых рационов, исключают определенные продукты, изменяют технологический режим приготовления пищи. Например, в диете № 1, назначаемой больным с язвенной болезнью и гастродуоденитом с повышенной секреторной функцией желудка, применяют механическое щажение, которое представляет собой устранение грубых, трудно перевариваемых и плохо усвояемых продуктов (жестких сырых овощей и фруктов, грубых сортов хлеба и т. д.), чего обычно достигают приготовлением пищи в измельченном или протертом виде. Некоторые диеты (№ 7, № 10), назначаемые больным с заболеваниями почек, гипертонической болезнью, предполагают ограничение поваренной соли в пищевом рационе с целью предупреждения задержки натрия в организме, повышения артериального давления и возникновения отеков. Диеты № 8 и № 9 ограничивают калорийность пищевого рациона за счет уменьшения содержания жиров и рафинированных углеводов; эти лечебные столы назначают больным с ожирением, сахарным диабетом.
Пищевой рацион во время таких диет включает в себя какой-либо один вид продуктов (фрукты, творог, молоко и т. д.) и характеризуется чаще всего снижением калорийности. Например, при гипертонической болезни, атеросклерозе, ожирении применяют творожные (400–600 г творога и 2 стакана молока или кефира в день) или яблочные (1–1,5 кг яблок в сутки) разгрузочные дни, причем весь объем пищи распределяется равномерными порциями на 5–6 приемов. Полное голодание является ответственной и далеко небезопасной мерой.
Организация питания и кормления больных
В организации питания больных, находящихся в стационаре, принимают участие как медицинские работники, так и работники пищеблока. Врач, проводящий обследование и лечение больного, назначает ему определенную диету, делая соответствующую пометку в истории болезни. Общее повседневное руководство питанием больных осуществляет врач-диетолог, который отвечает за правильное составление и применение лечебных диет, кроме того, оказывает консультативную помощь врачам отделений в выборе диетического стола для больных. Непосредственное руководство работой пищеблока (контроль за качеством продуктов, их закладкой, приготовлением пищи, доставкой в отделения) возлагают на диетсестру. Раздачу готовой пищи производят только после снятия пробы дежурным врачом стационара. Пища на пищеблоке готовится согласно порционнику, который ежедневно составляет главная сестра больницы. При составлении его главная сестра суммирует порционники, поступающие из отделений и из приемного покоя на больных, поступивших ночью.
Доставку пищи осуществляют централизованно в определенной посуде на специальном автотранспорте, который нигде больше не используется. Бачки и кастрюли для пищи всегда должны быть чистыми и иметь крышки. В отделениях пища доставляется в раздаточную, где имеются нагревательные приборы: электрические или газовые плиты, горячая вода, мойки.
Раздачу пищи больным производят буфетчицы. Посуду моют в специальных мойках с горчицей, после чего ополаскивают под струей горячей воды и ставят в специальные сушильные шкафы или на сетки. Вилки и ложки сушат. Так моют посуду в соматических отделениях (терапии, хирургии и т. д.). Больные питаются в столовой с хорошим естественным освещением.
Стулья должны быть без мягкой обивки, чтобы их было легко протирать. После каждого приема пищи проводится уборка обеденных столов, а в конце дня столы моют горячей водой. Пищевые отходы собирают в закрытые бачки и своевременно выносят. Столовая, раздаточная должны содержаться в чистоте, за этим следят буфетчицы, но контролируют их старшая сестра и палатные медицинские сестры.
При питании больных учитывают все внешние условия, связанные с приемом пищи: сервировку стола, внешний вид блюд, их запах, вкус, опрятный вид буфетчицы.
Обстановка в столовой должна быть спокойной. Медицинская сестра должна убедиться в значении питания для восстановления здоровья.
Кормление тяжелобольных
Тяжелобольным пища привозится в палату в теплом виде на специальных передвижных столиках с подогревом. Перед приемом пищи должны быть закончены все лечебные процедуры. Одним больным нужно только помочь сесть, грудь прикрыть клеенкой или фартуком, другим – придвинуть прикроватный столик и придать полусидячее положение, приподняв подголовник, третьих нужно кормить. При кормлении тяжелобольного медицинская сестра левой рукой немного приподнимает голову больного, а правой подносит ему ложку или специальный поильник с пищей ко рту. В том случае, когда больной не может поднять голову, чтобы он не захлебнулся, можно пользоваться следующим способом кормления. На носик поильника надевают прозрачную трубку (8–10 мм диаметром и 25 см длиной), которую вводят в рот. После введения трубки в рот ее снимают пальцами, затем слегка поднимают и наклоняют поильник, одновременно разжимая пальцы на несколько секунд, чтобы в рот больного попала пища в объеме одного глотка (прозрачность трубки позволяет контролировать количество пропущенной пищи).
Искусственное питание
При ряде заболеваний, когда питание больного через рот невозможно, назначают искусственное питание. Искусственное питание – это введение в организм питательных веществ при помощи желудочного зонда, клизмы или парентерально (подкожно, внутривенно). Во всех этих случаях обычное питание либо невозможно, либо нежелательно, т. к. может привести к инфицированию ран или попаданию пищи в дыхательные пути с последующим возникновением воспаления или нагноения в легких.
Введение пищи через желудочный зонд
При искусственном питании через желудочный зонд можно ввести любую пищу в жидком и полужидком виде, предварительно протерев ее через сито. К пище обязательно надо добавлять витамины. Обычно вводят молоко, сливки, сырые яйца, бульон, слизистый или протертый овощной суп, кисель, фруктовые соки, распущенное масло, чай.
Искусственное питание через желудочный зонд проводится следующим образом:
1) стерильный тонкий зонд смазывают вазелином и вводят через носовой ход в желудок, придерживаясь направления, перпендикулярного поверхности лица. Когда 15–17 см зонда скроется в носоглотке, голову больного слегка наклоняют вперед, указательный палец руки вводят в рот, нащупывают конец зонда и, слегка прижимая его к задней стенке глотки, другой рукой продвигают дальше. Если состояние больного позволяет и нет противопоказаний, то во время введения зонда больной сидит, если больной находится в бессознательном состоянии, то зонд вводят в положении лежа, если возможно, под контролем пальца, введенного в рот. После введения надо проверить, не попал ли зонд в трахею: к наружному концу зонда надо поднести пушинку ваты, кусочек папиросной бумаги и посмотреть, не колышутся ли они при дыхании;
2) через воронку (емкостью 200 мл) на свободном конце зонда под небольшим давлением медленно вливают жидкую пищу (3–4 стакана) небольшими порциями (не более глотка);
3) после введения питательных веществ для промывания зонда вливают чистую воду. Если зонд нельзя ввести в носовые ходы, то его вводят в рот, хорошо фиксируя к коже щеки.
Введение пищи с помощью клизмы
Другим видом искусственного питания является ректальное питание – введение питательных веществ через прямую кишку. С помощью питательных клизм восстанавливают потери организма в жидкости и поваренной соли.
Применение питательных клизм очень ограничено, т. к. в нижнем отделе толстого кишечника всасываются только вода, физиологический раствор, раствор глюкозы и спирт. Частично всасываются белки и аминокислоты.
Объем питательной клизмы не должен превышать 200 мл, температура вводимого вещества – 38–40 °C.
Питательная клизма ставится через 1 ч после очистительной и полного опорожнения кишечника. Для подавления кишечной перистальтики добавляют 5–10 капель настойки опия.
С помощью питательной клизмы вводят физиологический раствор (0,9 %-ный раствор натрия хлорида), раствор глюкозы, мясной бульон, молоко, сливки. Ставить питательную клизму рекомендуют 1–2 раза в день, иначе можно вызвать раздражение прямой кишки.
Введение питания подкожно и внутривенно
В тех случаях, когда с помощью энтерального питания нельзя обеспечить организм больного требуемым количеством питательных веществ, используют парентеральное питание.
Жидкость в количестве 2–4 л в сутки можно вводить капельным способом в виде 5 %-ного раствора глюкозы и раствора поваренной соли, сложных солевых растворов. Глюкозу можно вводить также внутривенно в виде 40 %-ного раствора. Необходимые организму аминокислоты можно ввести в виде белковых гидролизаторов (аминопептида, гидролизии Л-103, аминокровии), плазмы.
Препараты для парентерального питания чаще всего вводят внутривенно. При необходимости частого и длительного их применения производят катетеризацию вен. Реже используют подкожный, внутримышечный, внутриартериальный способы введения.
Правильное применение парентеральных препаратов, строгий учет показаний и противопоказаний, расчет необходимой дозы, соблюдение правил асептики и антисептики позволяют эффективно устранить имеющиеся у больного различные, в т. ч. и очень тяжелые, нарушения обмена веществ, ликвидировать явления интоксикации организма, нормализовать функции его различных органов и систем.
Правила передачи и хранения продуктов
Больным разрешается передавать, если не назначена диета: печенье, молоко, кефир, масло, сыр, яйца, фрукты, варенье.
К передаче не допускаются скоропортящаяся колбаса, острые рыбные и мясные консервы, торты, пирожные, сельдь, рыба. Медицинский персонал должен строго следить за соответствием продуктов питания, передаваемых больному, перечню продуктов, разрешенных для передачи.
Личные продукты питания (сухие продукты) больные хранят в тумбочке, а скоропортящиеся продукты – в специально выделенном холодильнике.
Медицинский персонал отделения должен ежедневно проверять тумбочки и холодильники, в которых хранятся личные продукты больных. Испорченные продукты после уведомления больного должны быть изъяты.
Раздел 3 Применение лекарственных веществ
Правила выписки, хранения и раздачи лекарственных средств
В успешном лечении больных необходимо соблюдать правильную дозировку и интервалы между введением препаратов.
Выписывание лекарств проводится ежедневно старшей медицинской сестрой после обхода врача. Все лекарственные препараты, дозы, метод введения и интервалы медицинская сестра записывает в специальный лист назначений, который каждый день проверяется после обхода врача. Для выписывания медикаментов из аптеки медицинская сестра отделения заполняет рецептурные требования, которые состоят из 2 половин. Одна половина отрывается и передается старшей сестре отделения, которая собирает требования всех сестер отделения, проверяет правильность дозировки, составляет общее требование, которое после подписи заведующего отделением и главного врача передает в аптеку, а другая половина остается в отделении для последующего контроля. После изготовления лекарств аптекой старшая медицинская сестра, получая их, сверяет аптекарские надписи с записями в рецептурных тетрадях, проверяет дозировку, внешний вид.
Наркотики для всей больницы выписывает главная медсестра, получает их в районной аптеке и передает заведующему приемным покоем. Поступление их регистрируется в специальном журнале учета. Наркотические средства и журнал учета и расхода хранятся в сейфе, ключ от сейфа находится у заведующего приемным покоем, а в вечерние и ночные часы – у дежурного врача. Расход наркотиков ежедневно записывается в журнал учета, в истории болезни и листы назначений. В истории болезни подписываются врач и сестра, сделавшая инъекцию. Таблетированные наркотики принимаются больным в присутствии медицинской сестры, и она ставит свою подпись в истории болезни. В журнале учета расписывается врач, получивший наркотики. Все остальные лекарства, кроме наркотиков, хранятся в специальных шкафах, которые находятся на посту медицинской сестры. Шкафы обязательно запираются и контролируются старшими сестрами.
В шкафу лекарства располагают по группам (стерильные, внутренние, наружные) на отдельных полках. Сильнодействующие средства хранят отдельно, в отдельных шкафах А и В, которые запираются. На всех упаковках, пузырьках указывается срок годности. Появление налета, хлопьев, изменение цвета, запаха являются признаками порчи лекарственных веществ, это указывает на непригодность их к употреблению. Прежде чем дать больному препарат, следует внимательно прочесть надпись, срок годности, учесть внешний вид.
Методы введения лекарственных веществ
Можно применять лекарство наружно через кожные покровы и слизистые оболочки, путем ингаляций через дыхательные пути, внутрь через рот или прямую кишку и путем инъекций (парентерально) внутрикожно, подкожно, внутримышечно, внутривенно и внутриартериально.
Наружное применение
Наружно применяют лекарственные вещества в виде мазей, растираний, действие которых рассчитано в основном на их местный эффект.
Мазь наносят всегда на чистую кожу чистыми руками. Для растирания кожи пользуются небольшим количеством теплого лекарственного вещества, которое наливают на ладонь и растирают на коже до тех пор, пока ладонь не станет сухой, а кожа не покраснеет.
Ингаляции
Ингаляция – метод введения лекарственных веществ через дыхательные пути посредством вдыхания. Вдыхать с лечебной целью можно кислород и мелкораспыленные различные лекарства (аэрозоли) по назначению врача.
Для их образования употребляют специальные аппараты – ингаляторы различных марок, в т. ч. ультразвуковые. Во время ингаляции больные должны дышать спокойно.
Внутреннее применение лекарственных веществ
Внутренний прием лекарственных веществ является самым распространенным и удобным способом введения. Через рот лекарства употребляют в виде порошков, таблеток, пилюль, капель и микстур, как правило, внутрь лекарства дают больному перед едой, за исключением раздражающих желудочно-кишечный тракт, которые дают после еды. Недостатком приема лекарств через рот и прямую кишку является медленное и неполное всасывание препарата в желудочно-кишечном тракте, в связи с чем нельзя точно установить дозировку. Свечи вводят в прямую кишку, для этого больной ложится на бок с притянутыми к животу ногами.
Перед введением свечи необходимо поставить очистительную клизму. Лекарственные вещества, находящиеся в свечах, действуют местно на слизистую оболочку или всасываются в кровь и оказывают общее действие на организм.
Введение лекарств путем инъекций
Парентеральное введение лекарств осуществляют посредством инъекций: внутривенно, подкожно, внутримышечно, внутриартериально, в брюшную или плевральную полость, сердце, в костный мозг грудины, в спинно-мозговой канал, в какой-либо болезненный очаг. Основным преимуществом этого способа является быстрота и точность дозировки (лекарство поступает в кровь в неизмененном виде). Этот метод требует соблюдения правил асептики и антисептики. Для инъекций пользуются шприцами и иглами. В последнее время чаще используют одноразовые шприцы.
Для различных инъекций существуют разные виды игл: для вливаний в вену пользуются иглами длиной 5–6 см с просветом от 0,9 до 0,5 мм; для подкожных инъекций – иглами длиной 3–4 см с просветом от 0,5 до 1 мм; для внутримышечных инъекций – иглами длиной 8–10 см с просветом от 0,8 до 1,5 мм. Шприцы и иглы требуют самого тщательного ухода и бережного отношения. Хранить их следует в сухом и разобранном виде в металлическом футляре (многоразовые шприцы).
Инъекции выполняют в процедурном кабинете. Тяжелым больным инъекции проводят в палате. Для этого используют стерильный лоток или крышку стерилизатора. На дно крышки помещают стерильную салфетку, на которую кладут шприц с лекарством, ватные шарики, смоченные в этиловом спирте, и накрывают все стерильной салфеткой.
Внутрикожное введение лекарственных веществ применяют с целью диагностики или при местном обезболивании. Для этого следует выбрать иглу длиной не более 2–3 см и малым просветом. При внутрикожном введении иглу вводят в толщу кожи на незначительную глубину, вливают 1–2 капли жидкости, вследствие чего на коже образуется беловатый бугорок в виде лимонной корочки.
Подкожно обычно вводят растворы лекарств, которые быстро всасываются в рыхлой подкожной клетчатке и не оказывают на нее вредного действия. Под кожу можно вводить от небольшого количества до 2 л жидкости. Лучше всего проводить подкожные инъекции на наружной поверхности плеча, подлопаточном пространстве, передненаружной поверхности бедра. На этих участках кожа легко захватывается в складку и отсутствует опасность повреждения кровеносных сосудов, нервов и надкостницы.
При выраженной интоксикации, обезвоживании больного, когда невозможно провести пункцию вены, применяют подкожное капельное введение лекарственных средств (изотонического раствора хлорида натрия, 5 %-ного раствора глюкозы и других стерильных растворов). Одномоментно можно ввести до 500 мл раствора, чтобы не вызвать повреждения подкожной клетчатки, а в течение суток – 1,5–2 л жидкости. Наиболее удобным местом для длительных подкожных вливаний является передненаружная поверхность бедра.
При проведении подкожных инъекций возможен ряд осложнений, связанных с неправильной техникой введения и несоблюдением правил асептики и антисептики, могут возникнуть инфекционные осложнения – абсцесс или флегмона, которые требуют хирургического вмешательства. При постоянном введении лекарств в одно и то же место может образоваться болезненный инфильтрат, особенно часто он возникает при введении холодных масляных растворов, например раствора камфоры. Поэтому лекарственные препараты на масляной основе перед введением необходимо подогреть.
Внутримышечные инъекции проводят в мышцы ягодиц и бедер, т. к. здесь наличествует значительный слой мышечной ткани и близко не проходят крупные сосуды и нервные стволы.
Обычно инъекции проводят в верхненаружный квадрат ягодицы. Для внутримышечных инъекций пользуются иглами длиной 8–10 см, толщиной 0,8–1,5 мм. При употреблении нестерильных шприцев и игл, неточном выборе места инъекции, недостаточно глубоком введении иглы и попадании при введении в сосуды могут возникнуть различные осложнения: инфильтраты и абсцессы, повреждения нервов, медикаментозная эмболия, переломы иглы и т. д.
Внутривенное введение лекарственных веществ отличается тем, что лекарственное вещество непосредственно поступает в кровь, оказывая немедленное действие. Можно пользоваться 2 методами непосредственного введения лекарства в кровь – венепункцией и венесекцией .
Венесекция применяется тогда, когда плохо выражены вены, недостаточно их наполнение. В этих случаях вену обнажают оперативным путем и вводят иглу под контролем зрения. Чаще используют шприц емкостью 10–20 мл с хорошо подобранной иглой, резиновый жгут, спирт и стерильный материал. При внутривенном введении особенно необходимо удалить все пузырьки воздуха из шприца, наполненного лекарством.
Внутривенное вливание производится в положении больного лежа или сидя, обычно в вены локтевого сгиба после обработки кожи спиртом. Выше локтевого сгиба на среднюю треть плеча накладывают жгут. Рука должна лежать на столе или на кровати в положении максимального разгибания в локтевом суставе, для этого под руку подкладывают плоскую подушку. Иглу устанавливают под углом 30–40° к поверхности кожи. После прокола вены жгут отпускают и вводят лекарство струйно или капельно. Медсестра должна тщательно следить за скоростью введения лекарственного препарата и реакцией больного. При необходимости скорость вливания регулируется.
Внутривенные капельные вливания проводят для введения инфузионных растворов, переливания крови и кровезаменителей.
В настоящее время для внутривенных капельных вливаний используют одноразовые стерильные системы, которые продаются в герметичных полиэтиленовых пакетах. Одноразовые системы вынимаются из упаковки, собираются и заполняются лекарственными препаратами непосредственно перед проведением внутривенного вливания.
Осложнения при внутривенном введении лекарственных веществ
Осложнения:
1) пирогенные реакции , сопровождающиеся резким повышением температуры и сотрясающим ознобом. Это происходит при использовании препаратов с истекшим сроком годности, введении некачественно приготовленных растворов;
2) жировая эмболия легочных сосудов возникает при ошибочном введении в вену препаратов, предназначенных для внутримышечного или подкожного введения, например раствора камфоры в масле. Жировая эмболия проявляется внезапными болями в области сердца, удушьем, кашлем, посинением лица, верхней половины грудной клетки;
3) воздушная эмболия сосудов легких получается при попадании своевременно не удаленных из шприца или системы для переливания крови пузырьков воздуха;
4) головокружение, коллапс, нарушение ритма сердца могут быть следствием слишком быстрого введения лекарственного препарата;
5) инфильтрат образуется при попадании лекарства в подкожную клетчатку. Это происходит в случае сквозной перфорации вены. Попадание под кожу таких препаратов, как эуфиллин, кальция хлорид, очень болезненно. Если это произошло, на область локтевого сгиба рекомендуется поставить полуспиртовой или сухой компресс;
6) гематомы в месте инъекций чаще образуются у больных с нарушенной свертываемостью крови или повышенной проницаемостью сосудов. Профилактикой этого осложнения является длительное (3–5 мин) плотное прижатие места инъекции;
7) сепсис может развиться при нарушении правил асептики и антисептики;
8) флебит – воспаление вен, вызванное химическим или физическим раздражением, часто сопровождается тромбированием пораженной вены;
9) аллергические реакции могут возникнуть при применении большинства лекарственных препаратов. Проявляются они в виде зуда кожи, кожных высыпаний, отека Квинке. Наиболее опасной формой реакции является анафилактический шок (одышка, тошнота, зуд кожи, снижение артериального давления, потеря сознания, посинение кожи). При появлении у больного любого из указанных симптомов следует немедленно прекратить введение лекарства и тут же оказать экстренную помощь. Таким образом, внутривенный способ введения лекарственных веществ, хотя и обладает значительными преимуществами, может привести к целому ряду серьезных осложнений, в связи с чем требуется соблюдать правила его проведения.
Раздел 4 Измерение температуры. Уход за лихорадящими больными
Термометрия и ее способы
Температура тела человека (как показатель теплового состояния организма) остается при любых условиях относительно постоянной. Поддержание постоянства температуры тела обеспечивается сложными процессами терморегуляции – функциональной системой, включающей в себя периферические (кожа, кровеносные сосуды) и центральные (гипоталамус) терморецепторы, специальные центры терморегуляции, расположенные в головном мозге, и эфферентные пути, регулирующие уровень теплопродукции и теплоотдачи.
Температура тела здорового человека колеблется в пределах 36,4–36,8 °C. Летальная максимальная температура тела, при которой наступает смерть человека, составляет 43 °C. В течение суток температура колеблется от нескольких десятых до 1 °C. При измерении в прямой кишке нормальной можно считать температуру до 37,5 °C.
Для измерения температуры тела пользуются медицинским термометром. Измерение температуры производят чаще всего в подмышечной впадине, реже – в паховой складке. У истощенных больных и грудных детей можно измерять температуру в ротовой полости или в прямой кишке.
В местах, используемых для измерения температуры, не должно быть воспалительного процесса, т. к. последний дает местное повышение температуры. Грудным детям температуру измеряют в паховой складке или в прямой кишке. Для измерения температуры в прямой кишке ребенка кладут на бок, резервуар термометра смазывают вазелином и вводят в задний проход на 2–3 см. Для измерения температуры в полости рта резервуар термометра помещают между нижней поверхностью языка и дном полости рта, удерживая его сомкнутыми губами. Длительность измерения температуры в подмышечной области и в паху – 10 мин, в полостях – 5 мин. В стационаре температуру измеряют всем больным между 7 и 9 и между 17 и 19 ч. Иногда требуется более частое измерение температуры – 3–4 раза в день или через 2 ч, т. к. не у всех больных период повышения температуры совпадает со временем ее обычного измерения.
Лихорадка и ее виды
По степени повышения выделяют температуру: субфебрильную – 37–38 °C, фебрильную – 38–39 °C, гиперпиретическую – больше 39 °C.
В отношении хода развития лихорадки в температурной кривой различают 3 периода:
1) начальная стадия, или период нарастания температуры. При одних заболеваниях этот период очень короток и измеряется часами, обычно сопровождаясь ознобом (малярия, воспаление легких, рожа и др.), при других – растягивается на более или менее продолжительный срок, на несколько дней;
2) стадия разгара лихорадки. Вершина температурной кривой длится от нескольких часов до многих дней и даже недель;
3) стадия снижения температуры. При одних заболеваниях температура снижается быстро, в течение нескольких часов – критическое падение температуры, или кризис, при других – постепенно, в течение нескольких дней – литическое падение, или лизис. По характеру температурных колебаний выделяются следующие типы лихорадки:
1) постоянная лихорадка характеризуется тем, что в течение суток разница между утренней и вечерней температурой не превышает 1 °C, при этом отмечается высокая температура тела;
2) послабляющая лихорадка дает суточные колебания температуры в пределах 2 °C, причем утренний минимум выше 37 °C. При послабляющей лихорадке подъем температуры сопровождается ознобом, снижение температуры – потливостью;
3) перемежающаяся лихорадка характеризуется внезапным повышением температуры до 39 °C и выше, а через несколько часов температура падает до нормальных цифр. Подъем температуры повторяется через каждые 1–2 или 3 дня. Этот тип лихорадки характерен для малярии;
4) гектическая лихорадка характеризуется повышением температуры на 2–4 °C в вечерние часы и падением ее до нормы и ниже в утренние часы. Такое падение температуры сопровождается резкой слабостью с обильным потоотделением. Наблюдается при сепсисе, тяжелых формах туберкулеза;
5) обратный тип лихорадки отличается тем, что утренняя температура бывает выше вечерней. Встречается при туберкулезе легких;
6) неправильная лихорадка сопровождается разнообразными и неправильными суточными колебаниями – встречается при ревматизме, гриппе и т. д.;
7) возвратная лихорадка отличается чередованием периодов лихорадки с безлихорадочными периодами. Подъем температуры до 40 °C и более сменяется ее падением через несколько дней до нормальной, которая держится в течение нескольких дней, а затем кривая температуры повторяется. Такой тип лихорадки характерен для возвратного тифа;
8) волнообразной лихорадке свойственно постепенное повышение температуры в течение нескольких дней и постепенное снижение ее до нормы. Затем наступает новое повышение с последующим снижением температуры. Такая температура встречается при лимфогранулематозе, бруцеллезе.
Уход за лихорадящими больными
Уход за лихорадящими больными зависит от периода лихорадки или ее стадии. При нарастании температуры, когда отмечаются озноб, ломота во всем теле, больного нужно согреть: тепло укрыть, дать ему горячее питье.
В период максимального подъема температуры нарушается обмен веществ, больной истощается, поэтому его следует усиленно питать, давая высококалорийные и легкоусваиваемые продукты в жидком и полужидком виде 6–7 раз в сутки.
Во время лихорадки больной теряет большое количество жидкости, что требует ее восполнения. Нужно почаще предлагать пить, понемногу, каждые 20–30 мин. В этой стадии необходимо следить за больным – у него возможны бред и галлюцинации, что требует установления индивидуального поста. Чтобы больной не упал с кровати, нужно загородить кровать сеткой. При снижении температуры, особенно критическом, может возникнуть острая сердечно-сосудистая недостаточность, от которой человек, не получив своевременной помощи, может погибнуть.
Кризис может иметь и благоприятное течение, когда снижение температуры сопровождается обильным потоотделением, пульс и дыхание не учащены, сознание восстанавливается, бессонница сменяется сном.
Раздел 5 Методы воздействия на кровообращение
«Отвлекающие средства»
Кожа человека снабжена большим количеством нервных окончаний, которые чутко воспринимают разнообразные влияния внешней среды. При раздражении нервных рецепторов кожи теплом (холодом) ее сосуды расширяются (сужаются). Такие же изменения происходят в сосудах внутренних органов по принципу рефлекторной реакции кожи. Основанная на этом принципе возможность воздействия на кровообращение внутренних органов используется при применении т. н. «отвлекающих средств».
Горчичники
Действующим началом горчичников является эфирное горчичное масло. Оно вызывает раздражение кожи и расширение кожных кровеносных сосудов, оказывая рефлекторное влияние на кровообращение подлежащих тканей и органов. Горчичники применяются при воспалении легких или бронхов, при межреберной невралгии, радикулитах, миозитах как отвлекающее и рассасывающее средство. Противопоказаниями к назначению являются заболевания кожи и кровотечения. Горчичники хранят в сухом и темном месте. Срок хранения их от 8 до 11 месяцев. Пригодный горчичник отличается от непригодного тем, что дает острый запах горчичного масла и не осыпается.
Перед употреблением горчичник надо смочить в теплой воде, стряхнуть воду и приложить на нужный участок кожи горчицей вниз, поверх кладут полотенце. Держат горчичники 10–15 мин. Если процедура проведена правильно, появляется покраснение кожи и чувство жжения. При повышенной чувствительности кожи горчичники могут вызвать ожоги. Сняв горчичник, кожу обмывают теплой водой, вытирают насухо, больного одевают и хорошо укрывают. Иногда назначаются ножные горчичные ванны, при этом используется 50 г горчицы на ведро воды с температурой 50 °C, длительность ванны – до 20–30 мин. По окончании ванны ноги ополаскивают теплой водой, хорошо вытирают и укладывают больного в постель.
Банки
Банки являются отвлекающим способом воздействия и назначаются при кашле для устранения воспаления и уменьшения болей. Применяются при воспалении бронхов или легких, миозитах, межреберных невралгиях. Противопоказаниями являются легочное кровотечение, туберкулез легких, опухоли органов грудной клетки, болезни кожи и ее повышенная чувствительность, резкое истощение больного, состояние сильного возбуждения, судороги.
Подготовка банок: сухие чистые банки с целыми краями в количестве 15 штук, кладут рядом с больным; на металлический стержень длиной 12–15 см наматывают гигроскопическую вату, готовят спирт. Банки ставят на грудную клетку и поясницу. Нельзя ставить их на позвоночник, лопатки, область сердца и молочных желез у женщин. Для плотного прилегания банки и профилактики ожога кожи, поверхность тела смазывают вазелином. Чтобы банка присосалась, внутри нее надо создать разреженное пространство. Для этого вату на металлическом стержне смачивают спиртом или эфиром, банку держат недалеко от тела больного левой рукой, а правой на короткое время вводят в банку горящий тампон, после чего быстро приставляют ее к телу. Если банка поставлена правильно, кожа втягивается в нее на высоту 1–3 см и приобретает ярко-красную или багровую окраску, появляется кровоподтек. Процедура длится 15–20 мин. Для снятия банки надо одной рукой слегка отклонить ее в сторону, а пальцами другой руки надавить на кожу с противоположной ее стороны у края. После снятия банок вытирают слой вазелина. Больного тепло одевают и укрывают одеялом. Банки хорошо протирают и складывают в ящик. Наиболее частое осложнение – ожог кожи, вплоть до появления пузырей. При ожоге кожи лучше всего наложить сухую антисептическую повязку или стерильные салфетки с риванолом 1: 1 фурацилином.
Компрессы
Согревающий компресс вызывает гиперемию и прилив крови к данному месту, в результате происходит рассасывание воспаления и уменьшение болей. Противопоказанием являются заболевания кожи: дерматиты, гиподермия, фурункулез. Согревающий компресс ставят по назначению врача. Происходит это т. о.: берется мягкая гигроскопическая ткань (льняное или салфеточное полотно, бумазея), смачивается жидкостью комнатной температуры, отжимается и накладывается на поверхность тела. На нее кладут клеенку или вощеную бумагу, а затем слой ваты. Каждый последующий слой должен быть шире предыдущего на 2 см. Затем компресс тщательно прибинтовывают. Для приготовления компресса могут быть использованы слабый раствор уксуса (1 ч. л. на 0,5 л воды), водка, одеколон или спирт, разбавленный водой наполовину. Компресс оставляют на 12 ч. Меняют их утром и вечером. Спиртовые компрессы быстрее высыхают, поэтому их приходится чаще менять. После снятия компресса кожу тщательно протирают теплой водой.
Припарки
Припарки назначают при местных воспалительных процессах. Разогретый песок, отварные отруби помещают в полотняные мешочки, прикладывают к коже и покрывают компрессной пленкой, ватой. Чтобы замедлить остывание припарки, сверху кладут грелку.
Примочки
Примочки (холодные компрессы) назначают при ушибах. Благодаря местному охлаждению и сужению кровеносных сосудов они уменьшают кровенаполнение и боль в пораженной области. Для холодного компресса несколько слоев марли или полотна смачивают холодной водой, выжимают и накладывают на нужное место на 2–3 мин. После согревания компресса его заменяют новым.
Грелки и пузыри
Грелка (сухое тепло) вызывает усиленное кровенаполнение согреваемого участка тела. Показаниями для применения грелки являются боли при хронических заболеваниях брюшной полости, воспалительные инфильтраты. Грелка применяется для согревания тела при ознобах и в качестве болеутоляющего средства. Противопоказаниями считают острые воспалительные процессы в брюшной полости (аппендицит, холецистит, панкреатит), опухоли, кровотечения, ушибы (в первые часы). Можно пользоваться резиновыми или электрическими грелками (с перерывами).
Пузырь со льдом представляет собой резиновый мешок с широким отверстием и плотно завинчивающейся пробкой. Внутрь пузыря закладывают лед, разбитый на мелкие кусочки. Пузырь необходимо класть на полотенце, сложенное вчетверо, чтобы не произошло чрезмерного переохлаждения кожи. Пузырь со льдом можно держать в течение суток, но через каждые 20–30 мин его снимают на 10–15 мин. Действие холода приводит к сужению кровеносных сосудов кожи, подлежащих тканей, органов и снижению чувствительности периферических нервов.
Показаниями для применения пузыря со льдом являются острые воспалительные процессы в брюшной полости, кровоизлияния, ушибы (в первые сутки), высокая температура тела.
Кровопускание
Кровопускание является одним из методов воздействия на кровообращение, его назначают при сильном повышении артериального давления, застое крови в малом круге кровообращения, при эритремии. Противопоказаниями к кровопусканию являются анемия, нарушение свертывания крови, лечение антикоагулянтами. Кровопускание может производиться методом венепункции или венесекции, т. е. разрезом вены. Проводят в стерильных условиях, обычно в процедурном кабинете или, в порядке исключения, в палате. Кровопускание производят при соблюдении строгой стерильности. Для того чтобы кровь не свертывалась, иглу и трубку следует перед процедурой промыть стерильным 5 %-ным раствором цитрата натрия, который задерживает свертываемость крови. Обычно извлекают от 300 до 500 мл крови. После кровопускания область локтевого сгиба протирают спиртом, прикладывают стерильный ватный тампон и предлагают больному согнуть руку в локте. Некоторое время больной должен лежать спокойно.
Пиявки применяют для местного высасывания крови, но и выделяют из них особое вещество – гирудин, который понижает свертываемость крови и усиливает лечебное действие пиявки. Показания и противопоказания к назначению пиявок и кровопусканию сходны, однако пиявок нельзя применять при заболеваниях кожи. Одна пиявка может высосать от 2 до 10 мл крови. Хранят их в речной или водопроводной воде в банках, прикрытых марлей, чтобы обеспечить доступ воздуха. Воду надо менять ежедневно. Банку держат на окне при температуре помещения 10–15 °C. К употреблению пригодны только здоровые голодные пиявки, быстро двигающиеся в воде. Нельзя ставить пиявку на то место, где вены или артерии расположены под самой кожей, т. к. пиявки могут прокусить их. При применении их больной должен лежать. Кожу на месте присасывания надо хорошо промыть, смочить сладкой водой. Ставят 6–10 пиявок. Обычно пиявка держится от 30 до 60 мин и отпадает сама. Если пиявку надо снять раньше, кожу смачивают подсоленной водой. Отрывать ее нельзя, т. к. при этом можно поранить кожу больного и вызвать значительное кровотечение. Из каждой ранки может вытечь от 10 до 40 мл крови. Места укусов могут кровоточить в течение суток и более. На кровоточащее место необходимо наложить асептическую повязку, иногда давящую. Ранки обычно заживают через 2–3 дня.
Водолечение
Водные процедуры – ванны (общие и местные, ручные и ножные), обмывания, обтирания, влажные обертывания, обливания и душ широко применяют в медицинской практике. Лечебное действие их на организм зависит от температуры воды, ее химического состава и давления на тело. Водолечебные процедуры оказывают положительное влияние на нервную, сердечно-сосудистую и дыхательную системы, обмен веществ. Дозировка водолечебных процедур должна быть строго индивидуальной, с учетом не только характера процедуры. Во время процедуры необходимо следить за пульсом, дыханием и общим состоянием больного.
Раздел 6 Уход за инфекционными больными
Особенности инфекционного больного и уход за ним
Сущность ухода за инфекционными больными – это широкий комплекс санитарно-гигиенических мероприятий, диагностических и лечебных процедур, а также воспитательной работы с больным, направленный на его быстрое выздоровление и предотвращение рассеивания инфекции. Для обеспечения надлежащего ухода необходимо знать основные особенности инфекционного больного.
Главная особенность состоит в том, что большинство больных выделяют во внешнюю среду возбудителей, т. е. являются источником заразного начала. Отсюда важно знать, где в организме находятся возбудители, каким образом они выделяются во внешнюю среду, как заражают здоровых людей, пути и способы заражения, необходимые меры, чтобы не допустить распространения инфекции.
Вторая особенность : инфекционные болезни сопровождаются лихорадкой, интоксикацией и токсическим поражением центральной нервной системы, поэтому у больных часто развиваются нервнопсихические расстройства. Нужно знать характер этих нарушений, чтобы правильно подойти к больным, установить с ними нужный контакт. Хорошее состояние психики больного – один из важных факторов быстрого выздоровления.
Третья особенность : инфекционные болезни – острые, динамичные заболевания, при которых состояние больного может внезапно меняться. В связи с этим часто возникает необходимость быстрого неотложного решения вопросов об оказании срочной помощи пациенту и об изменении характера ухода за ними.
Четвертая особенность состоит в том, что клиническое выздоровление при инфекционных болезнях, как правило, намного опережает полное восстановление возникших в организме человека органических и функциональных расстройств. В периоде выздоровления (реконвалесценции) больные долгое время физически ослаблены, у них нарушена психика, имеются расстройства со стороны сердечно-сосудистой системы и других органов и систем, но, несмотря на это, их самочувствие нередко бывает вполне удовлетворительным и совершенно не соответствует глубоким изменениям, сохраняющимся в организме.
Медицинские работники (врачи, медсестры) должны хорошо знать все отмеченные особенности, чтобы осуществлять уход за инфекционными больными в стационаре и дома.
Классификация инфекционных болезней
В основу классификации инфекционных болезней положена локализация возбудителя в организме человека, способы его выделения во внешнюю среду и пути передачи. Выделяются 4 группы инфекционных заболеваний:
1) кишечные инфекции (фекально-оральный путь распространения, заражение через желудочно-кишечный тракт);
2) инфекции дыхательных путей (воздушно-капельный путь распространения, заражение через верхние дыхательные пути);
3) кровяные инфекции (трансмиссионный путь распространения, передача чаще всего кровососущими насекомыми);
4) инфекции наружных покровов (контактный путь распространения, заражение через кожу или слизистые оболочки).
Помимо такого деления, все инфекционные болезни, которыми заражается и болеет человек, в эпидемиологии принято разделять еще на 2 группы: антропонозы – заболевания, свойственные человеку и передающиеся от человека к человеку; зоонозы – болезни, свойственные животным, но к которым может быть восприимчив и человек.
Особенности ухода при различных инфекционных болезнях
При тифопаратифозных заболеваниях обращается особое внимание на строгое соблюдение санитарно-гигиенических правил и систематическое проведение текущей дезинфекции.
Уход при брюшном тифе и паратифах
Уход за тяжелыми больными с брюшным тифом и паратифами обеспечивают так же, как и за всеми другими высоколихорадящими инфекционными больными. Из числа особенностей следует отметить возможность развития острого инфекционного психоза, кишечного кровотечения и перфорации кишечника, требующих специального ухода и оказания экстренной помощи.
Инфекционный психоз развивается в разгаре заболевания. Одним из ранних признаков его является чувство тревоги, бессонница, двигательное возбуждение.
Делирий (бред) протекает с яркими галлюцинациями устрашающего характера. Больной при этом вскакивает с кровати, стремится убежать из палаты, скрываясь от мнимых преследователей, может выпрыгнуть из окна. При малейшем подозрении на развитие психоза у постели больного устанавливается индивидуальный пост с круглосуточным дежурством персонала. При сильном возбуждении больному вводят 2 мл 2,5 %-ного раствора аминазина, димедрола (1 мл 2 %-ного раствора) и сульфата магния (10 мл 25 %-ного раствора).
Перфорация кишечника является одним из наиболее тяжелых осложнений брюшного тифа и паратифов, она происходит чаще всего на 3–4-й неделе болезни. Ранняя диагностика перфорации имеет большую роль. Если признаки перфорации обнаружены своевременно и срочно сделана операция, то жизнь больного оказывается в большинстве случаев вне опасности. В том случае, когда с момента перфорации проходит больше 6 ч, развивается разлитой перитонит и прогноз становится крайне тяжелым.
Кишечное кровотечение возникает в те же сроки, что и перфорация, – появляется кровь в испражнениях, падает артериальное давление, учащается пульс, появляются резкая слабость, падение температуры. При обнаружении кишечного кровотечения больному запрещают двигаться, принимать пищу и пить воду. Над нижней частью живота подвешивают пузырь со льдом, переливают кровь, внутривенно вводят 10 %-ный раствор хлористого кальция. В течение первых 12 ч после кровотечения больного не кормят и дают лишь небольшое количество подкисленной воды, теплого сладкого чая или фруктовых соков. Затем, если кровотечение не повторяется, разрешается съесть яйцо всмятку, желе, кисель. Постепенно диету расширяют и через 4–5 дней переходят на обычное питание. За больными брюшным тифом и паратифами необходимо следить, чтобы они соблюдали постельный и диетический режим. Больному разрешается садиться только с 9–10-го дня нормализации температуры тела, вставать с постели и постепенно начинать ходить с 14–15-го дня, если нет никаких неблагоприятных симптомов. Особенно внимательными надо быть в отношении лиц пожилого возраста, страдающих хроническими сердечно-сосудистыми расстройствами. Для них срок пребывания на постельном режиме должен быть увеличен.
При обычном течении тифопаратифозного заболевания больные получают диету № 2, за 5–7 дней до выписки их переводят на общий стол. При дисфункции кишечника в разгаре заболевания больному дают в течение нескольких дней стол № 4.
В период выздоровления у больных нередко появляется резко повышенный аппетит, поэтому их необходимо сдерживать от переедания, т. к. оно может привести к дисфункции кишечника и спровоцировать рецидив болезни.
Дизентерия и другие острые диарейные кишечные инфекции
Уделяют большое внимание санитарно-гигиеническим вопросам и текущей дезинфекции, особенно в туалетах. В летнее время имеет значение борьба с мухами. Все больным, поступающим в лечебное отделение для кишечных больных, а также лицам, остающимся на домашнем лечении, и их родственникам, проживающим в одной квартире, разъясняют правила личной гигиены, в частности мытье рук с мылом после туалета, перед приемом пищи и курением.
В домашних условиях нужно научить больных и их родственников доступным методам текущей дезинфекции. Медицинская сестра обязана следить за характером стула у кишечных больных и фиксировать результаты осмотра испражнений в истории болезни. За тяжелыми больными требуется особый уход.
Недопустимо, чтобы больной находился в белье, испачканном фекалиями. Очень важно следить за поддержанием чистоты кожи в промежности и после каждой дефекации следует обмывать задний проход водой с мылом. У тяжелых кишечных больных в результате токсического расстройства терморегуляции и нарушения водно-солевого баланса резко повышается чувствительность к охлаждению. В связи с этим целесообразно согревать больных, обкладывая их грелками, особенно во время повторных ознобов.
Холера
Тяжесть течения холеры и исход болезни зависят главным образом от степени обезвоживания больного. Поэтому одной из главных задач медицинской сестры и врача является систематический точный учет количества жидкости, теряемой больным с испражнениями и рвотой, а также объема растворов, которые вводятся ему с лечебной целью. Медицинская сестра обязана строго учитывать и записывать в историю болезни состав и количество введенных больному лечебных растворов, отмечая точное время начала и конца введения, а также реакцию больного. Следующей важной задачей при уходе за холерным больным является четкое выполнение противоэпидемических мероприятий, направленных на недопущение рассеивания инфекции (соблюдение правил сбора и дезинфекции заразного материала, порядка обеззараживания белья и одежды больного, дезинфекции окружающих предметов). В остром периоде болезни при наличии диареи и тем более рвоты предлагать больному пищу нельзя, можно давать пить только солевые растворы и воду. После прекращения кишечной дисфункции назначается на 2–3 дня cтол № 4, затем стол № 13 и перед выпиской – стол № 15.
Инфекции дыхательных путей
Особенности ухода при гриппе и других респираторных заболеваниях связаны с развитием у больных тяжелого течения пневмоний, которые могут носить геморрагический характер. Больному с пневмонией нужно придать в постели удобное для дыхания и работы сердца положение, приподняв подголовник кровати и подложив 2–3 подушки под голову и верхнюю часть туловища. Важно следить за чистотой и проходимостью дыхательных путей. Носовые ходы, глотку и ротовую полость необходимо систематически осматривать, освобождая от скопившейся слизи и образующихся корок. Подсохшие губы и слизистые оболочки нужно смазывать свежим несоленым сливочным маслом и глицерином. Кислород можно давать только спустя 10–15 мин после смазывания. При частой и длительной даче кислорода через носовые катетеры надо следить за тем, чтобы не травмировались слизистые оболочки носовых ходов и не образовывались пролежни. В случае развития этих осложнений или невозможности введения кислорода через нос по другим причинам следует пользоваться вместо катетеров маской. У больных респираторными инфекциями могут развиваться очень тяжелые энцефалиты и менингоэнцефалиты, при гриппе эти изменения в нервной системе носят геморрагический характер. Такие больные теряют сознание и впадают в кому, но перед этим у них нередко развивается острый психоз с галлюцинациями. У их постели обязательно устанавливается индивидуальный пост.
Ухаживая за больными в бессознательном состоянии, необходимо следить за функцией всех органов и систем, но в первую очередь обращать внимание на работу сердца и органов дыхания, делая все необходимое для улучшения их деятельности. При невритах (плечевом, поясничном) наряду с другими средствами хороший эффект оказывает местное сухое тепло в виде негорячей грелки и света от электрической лампы с рефлектором. Медицинский персонал лечебного отделения работает в масках, заменяя их через каждые 3–4 ч работы.
Скарлатина
Особенности ухода. У больных тяжелой токсической или септической формой скарлатины часто возникает рвота, особенно в начальном периоде болезни. Поэтому у постели тяжелого скарлатинозного больного нужно всегда иметь наготове емкость для сбора рвотных масс.
При уходе за такими больными следует уделять внимание состоянию ротовой полости и глотки, поддерживая их в постоянной чистоте. Для туалета рта лучше всего применять 0,5 %-ный раствор перманганата калия, 0,02 %-ный раствор фурацилина. На шею больного накладывают ватно-марлевую повязку.
Равномерное тепло, создаваемое повязкой, способствует более быстрому рассасыванию воспалительных изменений в пораженных лимфатических узлах.
При наличии геморрагической сыпи важно сделать все необходимое, чтобы кожа больного не подвергалась травмам и излишнему давлению. Для этого кровать должна быть мягкой, матрац – ровным, простыня – без складок.
У тяжелых, ослабленных больных необходимо систематически проверять места, где чаще всего образуются пролежни и опрелости, предпринимать меры их профилактики.
При уходе за больными тяжелой токсической формой скарлатины необходимо следить за функцией сердечно-сосудистой системы ввиду возможного развития острой сосудистой недостаточности, при которой необходима срочная помощь. Медицинский персонал во время работы должен иметь медицинские халаты, которые за пределы отделения выносить нельзя.
Дифтерия
При уходе за тяжелыми больными токсической и геморрагической формой дифтерии зева необходимо уделять большое внимание поддержанию чистоты в ротовой полости, глотке и носовых ходах, освобождая их от некротических масс, скопившейся слизи и образовавшихся корок с помощью полосканий и ватных тампонов, смоченных в дезинфицирующих растворах, но нельзя пытаться отмывать дифтерийные пленки и тем более удалять их механически – шпателем или пинцетом, т. к. это приводит к ухудшению местного процесса и усилению общего токсикоза. Больным дифтерией гортани с явлениями невинного крупа придают в постели полусидячее положение. При стенозе II степени, тем более III степени, дают кислород с помощью носовых катетеров или маски. Если больному сделана интубация или трахеотомия, около него должна неотлучно находиться опытная медицинская сестра.
Нужно избегать всего, что может вызвать возбуждение или беспокойство больного.
Если происходит закупоривание трубки густой слизью или пленками, у больного начинает выслушиваться клокочущий дыхательный шум. В таких случаях необходимо извлечь трубку, чтобы прочистить ее или убрать совсем.
При дифтерии глаз, ушей, половых органов, ран применяется местная терапия в виде капель, примочек и мазей, содержащих антибиотики. При уходе за больными дифтерией нужно надевать вторые медицинские халаты и марлевые маски – респираторы.
Менингококковая инфекция
Наиболее тяжело протекает менингококцемия – менингококковый сепсис (образуются кровоизлияния и очаги некроза в коже).
Вследствие токсикоза нарушается трофика кожи и слизистых оболочек, у тяжелых больных в бессознательном состоянии быстро образуются пролежни. Все это требует самого тщательного ухода за кожей и слизистыми оболочками носа, ротовой полости, глотки и конъюнктивы глаз. Необходимо систематически проводить профилактику пролежней и некрозов, не давая больному лежать подолгу, смазывая их спиртом. При менингите и менингоэнцефалите у больных часто возникает рвота центрального происхождения. Если при этом больной находится в бессознательном состоянии, то создается угроза инспирации рвотных масс в дыхательные пути и асфиксии. Поэтому очень важно не только оказать своевременную помощь во время рвоты, но и сделать все необходимое, чтобы рвотные массы не попали в дыхательный тракт. Если это все же произошло, то нужно немедленно ввести в трахею катетер и отсосать все, что туда попало. Тяжелые больные менингококковой инфекцией испытывают сильнейшую головную боль, у них имеется повышенная чувствительность к свету и шуму, выраженная гиперстезия кожи. В связи с этим в палатах, где размещаются больные менингококковой инфекцией, необходимо особенно строго соблюдать условия охранительного режима. Довольно часто у тяжелых больных в бессознательном состоянии возникает задержка мочи в результате пареза мочевого пузыря. В таких случаях необходимо регулярно выпускать мочу с помощью катетера. При уходе за больными менингококковой инфекцией в больнице и дома необходимо пользоваться марлевой маской – респиратором.
Трансмиссионные инфекции
При поступлении больного с подозрением на сыпной тиф его проверяют на педикулез и в случае обнаружения вшей и гнид волосы остригаются машинкой и сжигаются. Голова больного обрабатывается раствором, уничтожающим насекомых, а через 2–3 дня при необходимости обработка повторяется. Одежда больного обрабатывается в дезинфекционных камерах. При тяжелом течении сыпного тифа развивается менингоэнцефалит, при котором отмечается сильная головная боль, возбуждение, явления психоза. Поэтому одной из основных задач при уходе за сыпнотифозными больными является постоянное наблюдение, контроль за их поведением и состоянием. Вследствие сосудистых поражений и нарушения кровообращения быстро образуются пролежни, поэтому необходимо внимательно следить за кожей у тяжелых больных и тщательно проводить профилактику пролежней. У пациентов с сыпным тифом всегда имеет место наклонность к запорам. При отсутствии стула в течение 2-х суток и вздутии кишечника следует сделать очистительную клизму.
При тяжелом течении заболевания у больных нередко возникает острая задержка мочи в связи с парезом мочевого пузыря. В таких случаях нужно выпустить мочу катетером, не допуская резкого переполнения мочевого пузыря. В остальном уход за тяжелыми больными осуществляется так же, как и при других инфекциях.
Приступ малярии обычно начинается внезапным и очень сильным (сотрясающим) ознобом. Во время озноба нужно накрыть больного одеялами и обложить негорячими грелками, поместив их к ногам и туловищу. После озноба больной начинает испытывать сильный жар. Температура тела может достигать 40 °C и больше. Грелки надо сразу же убрать и снять одеяла, оставив больного покрытым одной простыней. В этот период очень важно не допустить переохлаждения, т. к. это может привести к развитию пневмонии и других осложнений. Температура воздуха в палате должна быть в пределах 20–22 °C.
Нужно следить за тем, чтобы не было потока холодного воздуха из окон и дверей, хотя пациент и стремится уменьшить чувство жара, сбрасывая с себя одежду. Можно облегчить его самочувствие, если подвесить пузырь со льдом над лобно-теменной областью или наложить на лоб марлю, смоченную в холодной воде.
Эти несложные процедуры снижают ощущение жара и одновременно уменьшают головную боль, которая часто изнуряет больного во время малярийного приступа. Приступ малярии заканчивается, как правило, критическим падением температуры тела и обильным потоотделением. В этот момент медицинская сестра должна следить за тем, чтобы больной не лежал в мокром белье и не переохлаждался, а также необходимо своевременно заметить начальные признаки коллапса и оказать необходимую помощь в случае его развития. Особого внимания в этом отношении требуют лица старшего возраста, страдающие хроническими сердечно-сосудистыми заболеваниями. При наличии малярийных больных необходимо проводить систематическую борьбу с комарами на всей территории больницы, используя для этой цели аэрозольные инсектициды. На окнах в палате, где размещаются больные малярией, должны быть натянуты противомалярийные сетки.
Зоонозы
Чума. У больных чумой в результате токсического поражения центральной нервной системы часто развивается бред галлюцинаторного характера, возбуждение, поэтому необходимо обеспечить постоянное наблюдение за ними. При уходе за тяжелыми чумными больными следует уделять большое внимание состоянию сердечнососудистой системы, т. к. именно поражение сердца и сосудов является одной из причин смерти при чуме. У больных легочной формой очень быстро развиваются одышка, цианоз и другие явления легочной недостаточности и кислородного голодания. В связи с этим больным систематически дается кислород через носовые катетеры или с помощью маски.
Ухаживая за тяжелыми чумными больными, находящимися в бессознательном состоянии, необходимо тщательно следить за чистотой ротовой полости, глотки, носовых ходов и области промежности, регулярно проводить профилактику пролежней, которые очень быстро образуются вследствие тяжелого поражения сосудов кожи. Медицинский персонал, работающий в стационаре для больных чумой, должен быть вакцинирован против этой инфекции.
Во время работы в чумном стационаре надевается специальная защитная противочумная одежда – костюм 1-го типа, который состоит из пижамы, большой косынки, длинного медицинского халата, полотенца, ватно-марлевой маски-респиратора, защитных очков, резиновых перчаток, носков, резиновых сапог. Костюм этого типа надевается при уходе за больными с легочной и септической чумой.
При уходе за больными бубонными формами разрешается снимать защитные очки и маску-респиратор, т. е. пользоваться противочумной одеждой 2-го типа. В чумном стационаре особое внимание уделяется текущей дезинфекции, дезинсекции и дератизации.
Сибирская язва. При кожной форме болезни очень важно не травмировать участки кожи, где развиваются острые воспалительные изменения, которые принято называть сибиреязвенным карбункулом. Это может привести к развитию тяжелого сепсиса с летальным исходом.
Больных следует предупредить о том, чтобы они не предпринимали попыток к вскрытию пузырьков и снятию корок с карбункулов. Одежда не должна сдавливать карбункулов и вызывать трение об их поверхность, например на шее. Медицинская сестра, собирая материал из пустул и из язв карбункулов для бактериологического исследования, а также накладывая лечебную повязку, должна делать это аккуратно, стремясь не повредить грануляционный вал на границе очага некротизирующих тканей.
Уход за тяжелыми больными легочной, кишечной и септической формами сибирской язвы не имеет каких-либо специфических особенностей и осуществляется так же, как и при других инфекционных заболеваниях, сопровождающихся поражением легких и кишечника. При заборе патологического материала с поверхности сибиреязвенного карбункула, а также при уходе за тяжелыми больными легочной, кишечной и септической формами заболевания следует надевать резиновые перчатки.
Туляремия. У тяжелых больных туляремией в начальном периоде могут появляться рвота центрального происхождения и почасовое кровотечение. Оказывая помощь при рвоте, нужно повернуть голову больного набок с наклоном вниз, поддерживая ее, следить за тем, чтобы рвотные массы не попали в дыхательные пути.
Для остановки носового кровотечения следует положить больного на спину, убрать из-под головы подушку и затампонировать носовые ходы ватой. Если, несмотря на эти мероприятия, кровотечение продолжается, надо вызвать отоларинголога для проведения задней тампонады.
При бубонной форме туляремии на область бубона накладывается согревающий спиртовой компресс или применяется сухое тепло. Это способствует более быстрому рассасыванию бубона. Тяжелому больному с ангинозно-бубонной формой болезни следует регулярно проводить полоскание рта и глотки слабым дезинфицирующим раствором (0,05 %-ным перманганата калия, 0,02 %-ным фурацилина). При глазобубонной форме туляремии пораженный глаз по утрам нужно промывать теплым 1–2 %-ным раствором соды или кипяченой водой, в течение дня 2–3 раза закапывать 20–25 %-ный сульфацил натрия (альбуцид). Больным с пневмонией систематически дают кислород.
В палатах необходимо проводить дезинфекцию, засетчивать окна, двери, применять репелленты, чтобы предотвратить попадание крылатых насекомых, которые могут передавать инфекцию пациентам и животным.
Раздел 7 Наблюдение и уход за больными с заболеваниями органов дыхания
Особенности лечения, наблюдения и ухода за больными при кашле, кровохаркании и легочном кровотечении
В последнее время, особенно в индустриально развитых странах, наблюдается значительный рост заболеваний дыхательной системы. Такой подъем заболеваемости связан в первую очередь с постоянно увеличивающейся загрязненностью окружающего воздуха, курением, растущей аллергизацией населения (прежде всего за счет продукции бытовой химии). Все это в настоящее время обусловливает актуальность своевременной диагностики, эффективного лечения и профилактики болезней органов дыхания. Решением этой задачи занимается пульмонология. В своей повседневной практике врачу приходится сталкиваться с различными заболеваниями дыхательной системы. Особенно в весенне-летний период часто встречаются такие заболевания, как острый ларингит, острый трахеит, острый и хронический бронхит. В стационарах терапевтического профиля нередко находятся на лечении больные с обострением хронической пневмонии, бронхиальной астмой, сухим и экссудативным плевритом, эмфиземой легких и легочно-сердечной недостаточностью. В хирургические отделения поступают для обследования и лечения больные с бронхоэктатической болезнью, абсцессами и опухолями легких. В настоящее время медицина располагает обширным арсеналом диагностических и лечебных средств, применяемых при обследовании и лечении больных с заболеваниями органов дыхания. Сюда относят различные лабораторные методы исследования (биохимические, иммунологические, бактериологические и др.), функциональные способы диагностики – спирографию и спирометрию . Информативными являются различные рентгенологические методы исследования: рентгеноскопия, рентгенография, бронхография. Важное место в диагностике заболеваний органов дыхания занимает бронхоскопия (осмотр слизистой оболочки трахеи и бронхов с помощью введения в них специального оптического инструмента). Бронхоскопия позволяет установить характер поражения слизистой оболочки бронхов, выявить опухоль или взять кусочек его ткани для цитологического исследования. Бронхоскопию проводят с лечебной целью (проводят санацию бронхиального дерева с последующим отсасыванием вязкой или гнойной мокроты и введением лекарственных средств при бронхоэктатической болезни.
Сбор мокроты для лабораторного анализа
Уход за больными с заболеваниями органов дыхания обычно включает в себя и ряд общих мероприятий, проводимых при многих заболеваниях других органов и систем организма., т. е. необходимо регулярное измерение температуры тела и ведение температурного листа, наблюдение за состоянием сердечно-сосудистой и центральной нервной систем, уход за полостью рта, подача судна и мочеприемника, своевременная смена нательного и постельного белья и т. д. При длительном пребывании больного в постели уделяют особое внимание тщательному уходу за кожными покровами и профилактике пролежней. Вместе с тем уход за больными с заболеваниями дыхания предполагает и выполнение целого ряда дополнительных мероприятий, связанных с наличием кашля, кровохарканья, одышки и других симптомов.
Одним из симптомов при заболеваниях легких является кашель – защитно-рефлекторный акт, благодаря которому дыхательные пути освобождаются от мокроты, крови, инородных тел. Механизм кашля заключается в том, что больной после глубокого вдоха совершает усиленный выдох при закрытой голосовой щели, что ведет к образованию кашлевого толчка, способствующего очищению дыхательных путей от мокроты. По характеру кашель может быть сухим или с выделением мокроты, беспокоить больного постоянно или периодически, а иногда возникать в виде приступов. Сухой кашель встречается при воспалении гортани (ларингит), трахеи (трахеит), бронхов (бронхит), бронхиальной астме, когда имеется набухание бронха и в просвете его содержится очень вязкая и трудноотделяемая мокрота.
Кашель с выделением мокроты бывает при хронических бронхитах, когда в бронхах имеется жидкой консистенции секрет, например при воспалении легких (пневмонии), образовании гнойника в легких (абсцессе легкого), расширении бронхов (бронхоэктазии) и др. Если больной жалуется на кашель с мокротой, нужно выяснить количество отделяемой мокроты одномоментно, в течение суток, в каком положении больного она лучше отходит, характер мокроты, ее цвет и запах. Мокрота бывает слизистой, бесцветной, вязкой, слизисто-гнойной, гнойной. Утренний кашель появляется у лиц, страдающих хроническим бронхитом, бронхоэктатической болезнью, абсцессом легкого. У таких больных скапливающаяся за ночь мокрота утром, после подъема с постели и перемены положения тела, перемещаясь и раздражая рефлексогенные зоны, вызывает кашлевой рефлекс. Медицинский персонал должен следить за выделением больным мокроты – количеством, цветом, запахом, примесями. Количество мокроты определяется при ежедневном измерении ее за сутки. Следует объяснить больному вред заглатывания мокроты (это может привести к инфицированию желудочно-кишечного тракта). Сплевывать мокроту больной должен в плевательницу с крышкой. В целях дезинфекции плевательница на 1/3 объема заполняется раствором хлорамина. При гнойных заболеваниях легких откашливание мокроты ведет к опорожнению полостей, уменьшает интоксикацию организма, поэтому медицинский уход должен способствовать максимальному ее отхождению. Нужно помочь больному найти положение, при котором мокрота отходит наиболее полно и свободно – это т. н. «дренаж положением». При одностороннем процессе – это положение больного на здоровом боку. Дренаж положением назначается по указанию врача. В каждом стационаре сестра следит за регулярностью проведения этой процедуры самим больным и помогает в ее осуществлении.
Помощь при кровохаркании и легочном кровотечении
При появлении в мокроте прожилок или сгустков крови медсестра должна запретить вставать больному с постели, придать ему полусидячее положение и немедленно поставить в известность лечащего врача. При интенсивном кашле, способствующем усилению кровотечения, применяют противокашлевые средства. Для остановки кровотечения внутримышечно вводят викасол, внутривенно – хлористый кальций, ксилол-аминокапроновую кислоту. Иногда при срочной бронхоскопии удается тампонировать кровоточащий сосуд специальной кровоостанавливающей (гемостатической) губкой. В ряде случаев встает вопрос о срочном хирургическом вмешательстве. При легочном кровотечении иногда производят переливание крови. Необходимо постоянно находиться у постели больного до полного прекращения кровотечения, контролируя пульс и измеряя давление. Ухаживая за больным с кровохарканьем, необходимо помнить, что банки, горчичники, грелки на грудную клетку противопоказаны. Пищу больному давать в холодном виде, полужидкую, легкоусвояемую, содержащую витамины. Одним из симптомов заболевания органов дыхания являются боли в грудной клетке, обычно они бывают при плеврите. При появлении болей в грудной клетке необходимо: помочь больному выбрать удобное положение, хорошо укрыть его, по назначению врача поставить банки, горчичники, если боли не уменьшаются в результате отвлекающей терапии – дать обезболивающие препараты. Заболевания органов дыхания очень часто сопровождаются лихорадкой и ознобом. При повышении температуры, сопровождающейся ознобом, медсестра должна хорошо укрыть больного, положить теплые грелки к ногам, напоить его крепким чаем. Необходимо наблюдать за пульсом, артериальным давлением, чтобы своевременно предупредить развитие острой сосудистой и сердечной недостаточности. Работа среднего персонала в пульмонологическом отделении отличается определенной спецификой. Для профилактики вспышек внутрибольничных инфекций медсестра должна проводить ряд санитарно-гигиенических мероприятий:
1) следить, чтобы у больных с кашлем обязательно была плевательница с завинчивающейся крышкой. Плевательницу необходимо дезинфицировать 3 %-ным раствором хлорамина;
2) часто (не реже 4–6 раз в сутки) проветривать палаты и лечебные кабинеты, для дезинфекции воздуха целесообразно использовать ультрафиолетовые лампы, включая их 2 раза в день на 10–15 мин. Медсестра должна следить за ежедневной влажной уборкой палат и больничных помещений. Эта уборка проводится не реже 2 раз в день с применением дезинфицирующих средств (1 %-ного раствора хлорамина).
При наличии у больного мокроты возникает необходимость в ее повторном исследовании – микроскопическом, бактериоскопическом и т. д. Наиболее достоверные результаты получаются в тех случаях, когда мокроту получают при бронхоскопии. Однако часто больной сам сдает мокроту, сплевывая в чистую стеклянную баночку. Перед сбором мокроты т. о. больной должен обязательно почистить зубы и прополоскать рот. Мокроту в количестве 3–5 мл собирают утром, когда она наиболее богата микрофлорой. Собирают мокроту для общего анализа в клинической лаборатории. Определяют цвет, характер мокроты, наличие примесей. Кроме того, по назначению врача в лаборатории выполняются микроскопическое, бактериоскопическое и цитологическое исследования. Мокроту для бактериологического посева собирают натощак после чистки зубов и полоскания полости рта в стерильную посуду, закрытую плотной крышкой.
При подозрении на туберкулез производится микроскопическое изучение мазков мокроты, окрашенных по методу Циля-Нельсона . В ряде случаев при подозрении на туберкулез производится посев мокроты на специальные среды. Для выявления возбудителей воспалительных заболеваний дыхательной системы и их чувствительности к антибиотикам мокроту берут в специальную чашку Петри, заполненную соответствующей питательной средой – кровяным агаром, сахарным бульоном и др. При взятии мокроты на атипичные клетки (опухолевые) мокроту сразу необходимо сразу отправить в лабораторию, т. к. эти клетки быстро разрушаются.
Подготовка к бронхоскопии
Бронхоскопия применяется для осмотра слизистой оболочки трахеи и бронхов. Она проводится специальным прибором – бронхоскопом. При подготовке больного к исследованию накануне необходимо проверить наличие ЭКГ, анализа крови на время свертывания и длительность кровотечения. Необходимо выяснить у больного о переносимости лекарств, особенно анестетиков. Ужин накануне должен быть легким, исключается молоко, капуста, мясо. Утром больной является для бронхоскопии натощак, ему запрещается употреблять воду и курить.
Очень важным и ответственным является наблюдение за больным после бронхоскопии, т. к. возможны осложнения (появление болей, рвоты, повышение температуры, выделение крови).
Плевральная пункция
Плевральная пункция проводится при заболеваниях плевры, сопровождающихся накоплением жидкости в плевральной полости. Плевральную пункцию проводят обычно под общей анестезией 0,5 %-ным раствором новокаина в положении больного сидя.
После обработки кожных покровов спиртом и йодом и уточнения уровня жидкости пункцию делают, как правило, в VII или VIII межреберьях по лопаточной или задней подмышечной мышцам. Плевральную пункцию необходимо проводить по верхнему краю ребра, чтобы не повредить межреберные сосуды и нервы, проходящие вдоль нижнего края. Пункцию делают длинной толстой иглой, которая соединена со шприцем резиновой трубкой. Удаление жидкости производят медленно. После отсасывания, перед тем как отсоединить шприц, на резиновую трубку накладывают зажим. Иглу извлекают, место прокола смазывают йодом и закрывают стерильным марлевым тампоном.
Ингаляция лекарственных веществ
Ингаляция лекарственных веществ используется в лечении больных с заболеваниями органов дыхания. Лекарственные препараты, вводимые в организм ингаляционным путем, благодаря всасывающей способности слизистой оболочки бронхов, кроме местного действия на патологический очаг, оказывают и общее воздействие на весь организм. Больных принимают на ингаляцию только по назначению врача с указанием характера ингаляции, времени, дозировки, количества и порядка приема процедур. Во время процедуры медсестра должна следить за состоянием больного, за работой распылителей. По окончании работы аппаратуру осматривают, маски и наконечники дезинфицируют 3 %-ным раствором хлорамина, проводят их предстерилизационную обработку и затем стерилизуют в автоклаве.
Одышка
Одним из наиболее частых симптомов заболеваний дыхательной системы является одышка, характеризующаяся изменением частоты, глубины и ритма дыхания. Одышка может сопровождаться как резким учащением дыхания (тахипиоэ ), так и его урежением (брадипиоэ ), вплоть до остановки дыхания (анноэ ). Количество дыханий в 1 мин (частота дыхания) у взрослого здорового человека колеблется от 16 до 20. Подсчет числа дыханий производится по движению грудной или брюшной стенки незаметно для больного.
Увеличение числа дыханий в минуту называется одышкой, при этом у больного появляется ощущение нехватки воздуха, дыхание может быть глубоким или поверхностным. Различают 2 вида одышки – инспираторную и экспираторную . Инспираторная одышка характеризуется затрудненным вдохом и возникает при попадании в дыхательные пути инородных тел, рефлекторном спазме голосовой щели, отеке или опухолях гортани и трахеи. В этих случаях дыхание во время вдоха становится шумным (стридорозное дыхание). Экспираторная одышка сопровождается затруднением выдоха и возникает при сужении просвета мелких бронхов и бронхиол. Одышка может быть временной и постоянной. Временная одышка наблюдается у больных крупозной пневмонией с большим распространением воспалительного процесса на 2–3 доли легких, что связано с выключением из дыхания значительного участка легочной ткани. Постоянная одышка отмечается при хронических заболеваниях легких (например, эмфиземе).
Одышка является ведущим проявлением дыхательной недостаточности, при котором система внешнего дыхания человека не может обеспечить нормальный газовый состав крови или когда этот состав поддерживается лишь благодаря чрезмерному напряжению всей системы внешнего дыхания.
Помощь при проявлении удушья. Уход за больными, страдающими одышкой
Резко выраженная одышка, возникающая внезапно, носит название удушья. Оно является следствием общего нарушения бронхиальной проходимости – спазма бронхов, отека их слизистой оболочки, заполнения просвета вязкой мокротой – и называется бронхиальной астмой. В тех случаях, когда удушье обусловлено застоем крови в малом круге кровообращения вследствие слабости левого желудочка, принято говорить о сердечной астме, иногда переходящей в отек легких.
При появлении удушья медицинская сестра тут же должна сообщить об этом врачу и оказать помощь для облегчения дыхания: успокоить больного, помочь занять полусидячее положение в кровати, открыть форточку или окно и обеспечить приток свежего воздуха, дать больному кислород. При приступе бронхиальной астмы следует пациенту дать лекарства, снимающие спазм бронхов, которые принимаются через рот (теофедрин, эфедрин, антасман и др.). У ряда больных удается снять приступ применением лекарственных аэрозолей из карманных ингаляторов (сальбутамола, астмопента беротека и др.). При этом надо помнить, что действие ингалируемого препарата тем эффективнее, чем глубже он введен в дыхательные пути. Иногда помогают отвлекающие процедуры (горчичники, банки на спину, ручные и ножные ванны). Следует дать больному увлажненный кислород. Уход за больными, страдающими одышкой, предусматривает постоянный контроль за частотой, ритмом и глубиной дыхания. Палаты, в которых находятся больные с одышкой, должны быть просторными, иметь хорошую вентиляцию, быть обеспечены централизованной подачей кислорода, а при отсутствии этого на посту медсестры должно иметься достаточное количество кислородных подушек.
Оксигенотерапия – это применение кислорода с лечебной целью. При осуществлении процедуры кислород можно подавать из кислородной подушки через носовые катетеры, через маску. Современные палаты оборудованы для централизованной подачи кислорода из кислородных баллонов. Современные аппараты для оксигенотерапии имеют специальное устройство, позволяющее подавать больному не чистый кислород, а обогащенную кислородом смесь. В больничных учреждениях наиболее распространенным способом кислородотерапии является его ингаляция через носовые катетеры, которые вводят в носовые ходы на глубину, примерно равную расстоянию от крыльев носа до мочки уха. Реже используют носовые и ротовые маски, интубационные и трахеостомические трубки. Ингаляции кислородной смеси проводят непрерывно или сеансами по 30–60 мин несколько раз в день. При этом необходимо, чтобы подаваемый кислород был обязательно увлажнен. В настоящее время увлажнение кислорода достигается его пропусканием через аппарат Боброва. При отсутствии централизованной системы можно осуществлять подачу кислорода из подушки. Мундштук обертывают влажной марлей для увлажнения кислорода, держат его на расстоянии 4–5 см от больного. Скорость поступления кислорода регулируют краном на трубке. Подушки хватает на 4–7 мин, затем ее заменяют новой или вновь наполняют кислородом. В настоящее время при многих заболеваниях, сопровождающихся гипоксией, применяют гипербарическую оксигенацию – лечение кислородом в специальных барокамерах под повышенным давлением. Использование этого метода дает значительное увеличение диффузии кислорода в различные среды организма.
Раздел 8 Наблюдение и уход за больными с заболеваниями органов кровообращения
Диагностика заболеваний органов кровообращения
К наиболее часто встречающимся заболеваниям сердечнососудистой системы относят острую и хроническую ишемическую болезнь сердца, гипертоническую болезнь, ревматизм и пороки сердца.
В настоящее время имеются значительные технические возможности диагностики заболеваний сердечно-сосудистой системы. Так, наряду с обычной электрокардиографией применяют микропроцессорные электрокардиографы с автоматизированными функциями управления и анализа данных электрокардиограммы, что позволяет расшифровать ЭКГ на расстоянии.
Из рентгенологических методов применяются рентгенокиография , коронарография . Применяют также фонокардиографию (регистрацию звуковых явлений, возникающих при сокращении сердца), поликардиографию (синхронную запись ЭКГ, фонокардиограммы колебаний наполнения сонных артерий); ультразвуковое исследование ; зондирование полостей сердца.
В то же время в диагностике заболеваний органов кровообращения полностью сохраняют свое значение и сравнительно простые методы исследования (определение пульса с помощью прощупывания лучевой артерии, измерение артериального давления и т. д.), способные во многих случаях дать весьма ценные сведения о состоянии сердечно-сосудистой системы.
Исследование пульса
Пульсом называются толчкообразные колебания стенок артерий, вызванные движением крови, которая выбрасывается сердцем во время сокращений. Общепринятое место прощупывания пульса – лучевая артерия. Можно прощупать пульс на височных и бедренных артериях. Техника исследования пульса на лучевых артериях следующая: кисть больного свободно захватывают рукой в области лучезапястного сустава, при этом большой палец располагают на локтевой кости, а 4 остальных – на лучевой артерии. Нельзя исследовать пульс одним пальцем, т. к. в этом случае трудно оценить характер пульса.
Подсчет пульсовых ударов по общепринятым правилам должен производиться не менее чем в течение 30 с, полученную цифру умножают на 2. Учащение пульса называется тахикардией , которая обычно больными ощущается как учащенное сердцебиение. Редкий пульс называется брадикардией .
Ритм пульса оценивают по результатам следующих друг за другом пульсовых волн. Если пульсовые волны появляются через одинаковые промежутки, говорят о ритмичном пульсе, и аритмичном, когда промежутки между волнами различны. Аритмию больные обычно ощущают, как перебои в сердце.
Наполнение пульса определяют количеством крови, которое выбрасывается сердцем в аорту. Если объем крови достаточен, прощупывается полный пульс, если объем крови мал, то пульс будет малого наполнения, определяется с трудом.
Напряжение пульса зависит от высоты артериального давления.
Степень напряжения пульса определяется надавливанием на артерию, чем больше силы нужно затратить, чтобы прекратить в ней ток крови, тем выше напряжение пульса.
При тяжелой сердечно-сосудистой недостаточности нередко наблюдается такое изменение пульса, когда сочетаются большая частота пульса и очень плохое наполнение и напряжение. Такой пульс удается прощупать с трудом, он называется нитевидным.
Измерение артериального давления
Важным показателем состояния сердечно-сосудистой системы является артериальное давление. Артериальное давление – сила, с которой кровь воздействует на стенки сосудов. Различают артериальное давление систолическое (максимальное), диастолическое (минимальное) и пульсовое .
Систолическое артериальное давление – это давление, возникающее в артериальной системе вслед за систолой левого желудочка. Диастолическое давление возникает в период диастолы сердца. Разница между величинами максимального и минимального давления называется пульсовым давлением. Нормальные цифры артериального давления лежат в пределах от 100/60 до 140/90 мм рт. ст.
Величина артериального давления зависит от целого ряда факторов: сердечного выброса, объема крови и периферического сосудистого сопротивления. Сердечный выброс зависит от венозного возврата к сердцу и сократительной способности миокарда левого желудочка.
Периферическое сосудистое сопротивление – это сопротивление, которое оказывает сосудистая стенка току крови. Оно зависит от эластичности артериальной стенки и диаметра сосуда. Сужение артерий приводит к увеличению сопротивления и повышает артериальное давление. Измерение артериального давления может проводиться с помощью ртутных, мембранных или электронных сфигноманометров.
Определение давления основано на выслушивании с помощью стетоскопа артериальных тонов ниже места сдавления артерии. При помощи сдавления периферической артерии ток крови в ней полностью прекращается и при выслушивании сосуда тоны не слышны. При уменьшении давления в манжетке, что достигается выпусканием из нее воздуха, кровь во время систолы начинает проходить через сдавленную артерию и выслушиваются тоны. Момент появления 1-го тона соответствует систолическому (максимальному) артериальному давлению. Тоны продолжают выслушиваться до тех пор, пока давление в манжетке будет больше давления в артерии. В тот момент, когда давление в манжетке сравняется с минимальным давлением в артерии, ток крови станет линейным и тоны перестанут выслушиваться.
Давление, при котором перестают выслушиваться сосудистые тоны, называется диастолическим артериальным давлением.
При измерении больной находится в положении лежа или сидя. Рука, на которую накладывается манжетка, должна по возможности располагаться на уровне сердца. На среднюю треть плеча накладывают манжетку т. о., чтобы между ней и кожей проходил палец. Прослушивая с помощью фонендоскопа плечевую артерию в локтевом сгибе, отмечают момент появления звуков (по шкале тонометра им будет соответствовать систолическое давление) и их исчезновения (им соответствует диастолическое давление).
Уход за больными с гипертонической болезнью
Повышение артериального давления носит название артериальной гипертензии (гипертонии), а снижение – артериальной гипотензии (гипотонии). Артериальная гипертензия, развивающаяся вследствие нарушений сложных механизмов регуляции артериального давления, встречается при гипертонической болезни, болезнях почек, сосудов, заболеваниях эндокринной системы. Длительное повышение артериального давления сопровождается возникновением серьезных изменений в различных органах и системах организма (сердечно-сосудистой системе, почках, центральной нервной системе и др.) и требует систематического медицинского лечения.
При наблюдении и уходе за больными, страдающими артериальной гипертензией, большое внимание нужно уделять соблюдению требований и правил лечебно-охранительного режима, т. к. отрицательные эмоции, недостаточный сон оказывают неблагоприятное влияние на течение заболевания. Артериальное давление определяют несколько раз в день и вносят цифры в температурный лист. В диете больных артериальной гипертонией ограничивают содержание поваренной соли до 1,5–2 г. Резкое повышение артериального давления сопровождается головной болью, головокружением, тошнотой, рвотой и называется гипертоническим кризом. Затянувшийся гипертонический криз может привести к развитию нарушения мозгового кровообращения, ухудшению коронарного кровообращения, вплоть до возникновения инфаркта миокарда. При гипертоническом кризе больным назначают строгий постельный режим, им можно поставить горчичники на затылок или сделать горячую ножную ванну. Парентерально вводят гипотензивные средства (40–80 мг лазикса внутривенно). Введение гипотензивных средств производят под контролем артериального давления.
Больным рекомендуют строгий постельный режим, поскольку при попытке встать может возникнуть резкое падение артериального давления (ортостатический коллапс). Артериальная гипотензия встречается порой у совершенно здоровых людей, особенно у худощавых (т. н. «астенической» конституции, но может быть и симптомом серьезных заболеваний, возникая, например, при кровотечениях, инфаркте миокарда и некоторых других состояниях).
Наблюдение и уход за больными с болями в сердце
Жалобы больного на боли в области сердца (в левой половине грудной клетки) не всегда связаны с заболеваниями сердечно-сосудистой системы. Болевые ощущения в этой области наблюдаются при поражениях плевры, межреберной невралгии, миозитах, остеохондрозе позвоночника, некоторых заболеваниях пищевода и желудка. Боли в области сердца могут иметь различное происхождение и обусловливаться, в частности, поражением перикарда, аорты, невротическими состояниями. Большое диагностическое и прогностическое значение имеет установление у больного наличия приступов стенокардии, возникающих вследствие ишемии миокарда на фоне спазма или атеросклероза коронарных артерий, сопровождающейся раздражением нервных рецепторов продуктами нарушенного обмена веществ в миокарде. В таких случаях приступы стенокардии характеризуются появлением загрудных болей давящего или сжимающего характера. Боли распространяются в левое плечо, лопатку, левую половину шеи. В зависимости от того, в каких условиях появляются приступы стенокардии (при физической нагрузке, ночью во время сна), принято выделять стенокардию напряжения и стенокардию покоя. Приступы стенокардии требуют неотложной терапии, поскольку при длительном ее течении возможен переход в инфаркт миокарда. При приступе стенокардии больному необходимо обеспечить полный покой, дать нитроглицерин (таблетку или 1–3 капли спиртового раствора на сахар, под язык), который быстро устраняет спазм коронарных артерий. Хороший эффект может принести и постановка горчичников на левую половину грудной клетки. Серьезным заболеванием, периодично угрожающим жизни больного, является инфаркт миокарда, при котором в сердечной мышце происходит образование очагов ишемического некроза. Боли в области сердца при инфаркте значительно интенсивнее и продолжительнее, чем при стенокардии, сопровождаются общей слабостью, страхом смерти. Иногда при инфаркте миокарда отмечаются удушье, сильные боли в подложечной области, расстройство сердечного ритма, нарушение мозгового кровообращения. Больным с инфарктом миокарда необходима срочная госпитализация в первые же часы заболевания. При поступлении в стационар больные сразу же направляются в палату интенсивной терапии (кардиореанимацию) без санитарной обработки. Эти палаты снабжены необходимой аппаратурой для постоянного наблюдения за функциями сердечно-сосудистой и дыхательной систем; частотой дыхания и пульса; ритмом сердечных сокращений; уровнем артериального давления; дефибрилляторами, позволяющими устранить тяжелые нарушения ритма; кардиостимуляторами для реанимационных мероприятий при остановке сердца; аппаратами для искусственной вентиляции легких. Эти отделения в любое время суток связаны с экспресс-лабораториями, что дает возможность круглосуточно проводить необходимые исследования, они обеспечены необходимыми медикаментами и трансфузионными растворами. После стабилизации течения острого инфаркта миокарда (устранения болей с помощью введения наркотических средств, снижения свертываемости крови посредством введения гепарина и фибромцина, нормализации ритма сердечных сокращений и уровня артериального давления) больные обычно через 5–7 дней переводятся в общетерапевтическое или кардиологическое отделение. На протяжении 2–3 недель больные инфарктом находятся на полупостельном режиме, в первые дни – на строгом постельном режиме. В этот период большое значение приобретает проведение всех необходимых мероприятий по уходу: контроль за состоянием постели, своевременная смена нательного и постельного белья, кормление больных, уход за кожными покровами, подача судна и мочеприемника, тщательное наблюдение за функциями системы дыхания и кровообращения.
Недостаточность кровообращения
Под недостаточностью кровообращения понимают неспособность сердечно-сосудистой системы обеспечить органы и ткани организма необходимым количеством крови. Выделяют сердечную и сосудистую недостаточность. Сердечная недостаточность развивается в результате различных поражений миокарда (например, при миокардитах и миокардиодистрофии, ишемической болезни сердца, пороках сердца, гипертонической болезни); она может быть острой и хронической. В клинической практике часто встречается острая левожелудочковая недостаточность, вызванная падением сократительной способности миокарда левого желудочка, проявляющаяся приступами сердечной астмы и отеком легкого, а также кардиогенным шоком. Сердечная астма возникает при значительном застое крови в малом круге кровообращения, характеризуется появлением у больного чувства выраженной нехватки воздуха (удушья) и сопровождается тяжелой одышкой в покое, цианозом. Если больному в этот период не будет оказана помощь, приступ сердечной астмы может перерасти в отек легких, появится клокочущее дыхание, выделение большого количества пенистой мокроты. Отек легких при отсутствии лечебных мероприятий может закончиться смертью больного. Уход за таким пациентом заключается в придании ему полусидячего положения, применении горячих ножных ванн или наложении жгута на нижние конечности, отсасывании пенистой мокроты из верхних дыхательных путей, ингаляции кислорода вместе с парами этилового спирта. Усиление сократительной способности миокарда достигают с помощью сердечных гликозидов (строфантина, дигоксина и др.), а уменьшение объема циркулирующей крови – при использовании мочегонных препаратов (лазикса). Острое падение сократительной способности левого желудочка может привести к развитию кардиогенного шока, который характеризуется падением артериального давления, бледностью кожных покровов, холодным потом, одышкой, частым пульсом слабого наполнения и напряжения, иногда спутанностью сознания. Помощь больным с кардиогенным шоком состоит в снятии болевых ощущений (введение лекарственных наркотических средств); повышении артериального давления (введение норадреналина, мезатона); усилении сократительной способности миокарда (назначение сердечных гликозидов); повышении объема циркулирующей крови (внутривенное вливание полиглюкина, реополиглюкина и др.).
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность характеризуется постепенным ослаблением сократительной способности миокарда и проявляется нарастающей одышкой (в начале при физической нагрузке, а затем и в покое), циэпозом, тахикардией, периферическими отеками, увеличением печени в результате венозного застоя. Больные с хронической сердечной недостаточностью, помимо регулярного приема лекарственных препаратов (сердечных гликозидов, мочегонных и др.), нуждаются в тщательном уходе. Больные с хронической недостаточностью, особенно в период нарастания ее декомпенсации, должны соблюдать постельный режим. Чтобы уменьшить застой в малом круге кровообращения, больным необходимо придать в постели положение с приподнятым изголовьем. В случаях тяжелой одышки применяют ингаляции кислородной смесью. Ежедневно отмечают частоту дыхания, пульса, уровень артериального давления, при этом результаты измерения записывают в температурный лист. Следует регулярно контролировать динамику отеков. Ежедневно учитывают количество выпитой за сутки жидкости и выделенной мочи (диурез). Контроль динамики отеков можно проводить и с помощью регулярного взвешивания больных.
В целях борьбы с отеками больным ограничивают прием жидкости (до 800 мл–1 л в день), а также употребление поваренной соли. При кормлении больных с хронической сердечной недостаточностью назначают лечебную диету № 10, в рацион питания включают продукты, богатые калием (курагу, печеный картофель и др.). Длительно существующие отеки приводят к вторичным изменениям кожных покровов, которые при этом изменяют свою окраску, истончаются, теряют эластичность. Необходимо тщательно ухаживать за кожей, нательным и постельным бельем, проводить обязательную профилактику пролежней.
Острая сосудистая недостаточность
Острая сосудистая недостаточность характеризуется падением сосудистого тонуса. Ее легким проявлением является обморок, который возникает в результате нарушения центральной нервной регуляции сосудистого тонуса. Обморок проявляется побледнением кожных покровов, кратковременной потерей сознания, снижением мышечного тонуса, артериальной гипотензией. Сознание больного обычно восстанавливается в течение нескольких минут.
При обмороке больному следует придать горизонтальное положение с опущенной головой и приподнятыми ногами (для улучшения кровообращения в головном мозге), обеспечить доступ свежего воздуха, освободить от стесняющей одежды, побрызгать в лицо холодной водой, похлопать по щекам, дать понюхать ватку, смоченную нашатырным спиртом. Острая сосудистая недостаточность, связанная с выраженным падением сосудистого тонуса и уменьшением объема циркулирующей крови, носит название коллапса. Коллапс наблюдается при тяжелом течении ряда инфекционных и острых воспалительных заболеваний, при кровопотере, отравлениях, тяжелых нарушениях сердечного ритма, тромбоэмболии легочной артерии. При коллапсе сознание больного обычно сохранено, отмечается бледность кожных покровов, снижение температуры тела, поверхностное и учащенное дыхание, частый и малый пульс, низкое артериальное давление. Помощь при коллапсе включает в себя устранение причин его возникновения (например, остановка кровотечения, удаление ядов из организма), согревание больного, введение препаратов, повышающих артериальное давление (адреналина, мезатона, глюкокортикоидов), повышение объема циркулирующей крови (переливание крови и кровезаменяющих жидкостей).
Раздел 9 Наблюдение и уход за больными с заболеваниями органов пищеварения
Больные с различными заболеваниями пищеварительной системы, такими как язвенная болезнь и хронический гастрит, холецистит и желчно-каменная болезнь, панкреатит, энтерит, колит и другие, составляют значительный удельный вес среди пациентов терапевтических и хирургических отделений, а также среди амбулаторных больных. Вышеуказанными заболеваниями, их диагностикой, лечением занимается раздел внутренних болезней – гастроэнтерология . Выбор той или иной тактики диагностики и лечения, первая помощь при многих неотложных состояниях в гастроэнтерологии во многом зависит от правильной оценки ведущих симптомов заболеваний органов пищеварения.
Наблюдение и уход за больными с болями в животе и диспептическими расстройствами
Боль относится к наиболее частым симптомам заболеваний пищеварительной системы. Механизм ее возникновения может быть различным. Боли могут возникать при нарушении моторной функции органов пищеварения (спазме или растяжении). Эти боли наблюдаются при кишечной колике, печеночной колике, неосложненной язвенной болезни, бывают схваткообразными, ноющими, могут иррадировать в различные участки тела.
Диагностическая трактовка болей в животе нередко является достаточно сложной и требует больших знаний и опыта. При оценке болей учитывают их характер, интенсивность, локализацию, наличие или отсутствие распространения с места их возникновения (иррадиацию), продолжительность, периодичность, связь их возникновения с приемом пищи или актом дефекации, физической нагрузкой, изменением положения тела, влиянием различных лекарственных препаратов. Необходимо иметь в виду, что боли в животе могут быть и при болезнях сердца (инфаркте миокарда), органов дыхания (крупозной пневмонии, неврологических заболеваниях и др.), что может стать иногда причиной диагностической ошибки. При не совсем ясной картине болей в животе не следует сразу назначать лекарственную терапию (обезболивающие, слабительные), грелки, клизмы, промывание желудка.
Лишь после уточнения происхождения болей в животе можно решать вопрос о дальнейшей тактике лечения больного – применении спазмолитиков, колиолитиков, срочном хирургическом вмешательстве. Кроме болей, при заболеваниях органов пищеварения часто встречаются различные диспептические расстройства – тошнота, отрыжка, изжога, нарушение аппетита, ощущение неприятного вкуса во рту, запор, понос.
Диспептические расстройства также требуют уточнения причин их возникновения и соответствующего лечения. К числу диспептических расстройств относится и рвота. Рвота встречается при различных заболеваниях: повышении внутричерепного давления («центральная» рвота), отравлениях, при язвенной болезни и опухолях желудка, болезнях желчного пузыря и поджелудочной железы, почечной колике. Рвота имеет не только важное диагностическое значение. Частая и обильная (неукротимая) рвота приводит к развитию в организме тяжелых нарушений: обезвоживанию, электролитным сдвигам. Во время рвоты важно своевременно оказать помощь больному, т. к. рвотные массы, особенно при бессознательном состоянии больного, могут попасть в дыхательные пути, вызывая тяжелую инспираторную одышку, а затем и аспирационную пневмонию. Во время рвоты больного усаживают или укладывают на бок, наклоняют голову вниз, на пол ставят тазик. Рвотные массы при необходимости лабораторного (бактериологического) исследования собирают в отдельную посуду, а затем направляют в лабораторию. После рвоты больному дают прополоскать рот теплой водой, тяжелым или ослабленным больным очищают полость рта ватным тампоном, смоченным водой. При упорной рвоте, сопровождающейся обезвоживанием организма, необходимо внутривенное вливание жидкостей, растворов электролитов.
Особого внимания и наблюдения заслуживают больные, когда в рвотных массах имеется примесь крови.
К диагностическим расстройствам, часто встречающимся у гастроэнтерологических больных, относится также метеоризм (вздутие живота). Метеоризм развивается при употреблении в пищу продуктов, богатых клетчаткой. При наличии метеоризма проводят обследование больных с целью установления его причины и выбора тактики лечения. Для борьбы с метеоризмом назначают диету с исключением капусты, бобовых, свежего хлеба, ограничением картофеля, мучных блюд, рафинированных углеводов. Больным рекомендуют прием активированного угля или карболена, при наличии показаний – ферментных препаратов (фестала, дигестала и др.). Назначают ветрогонные травы – настой ромашки, укропа. При резко выраженном метеоризме вставляют газоотводную трубку длиной 30–50 см и с шириной просвета 5–10 мм; смазанную вазелином, ее вводят через прямую кишку на глубину 20–30 см. Свободный конец трубки опускают в подкладное судно. Трубку извлекают через 1–2 ч, при необходимости после перерыва ее можно ввести повторно.
Наблюдение и уход за больными с желудочно-кишечным кровотечением
Желудочно-кишечное кровотечение может возникнуть у больных с язвенной болезнью, эрозиями (поверхностными дефектами слизистой оболочки желудка и двенадцатиперстной кишки), опухолями желудка и пищевода, циррозом пищевода, протекающим с варикозным расширением вен пищевода, у пациентов с различными заболеваниями кишечника – опухолями, геморроем, неспецифическим язвенным колитом.
Желудочно-кишечное кровотечение проявляется в виде кровавой рвоты или черного дегтеобразного стула (мелена). Кровавая рвота представлена коричневатыми сгустками типа «кофейной гущи», состоящими из солянокислого гематина, образовавшегося в желудке при действии на кровь соляной кислотой. При кровотечении из пищевода рвотные массы могут содержать неизмененную алую кровь. Черный цвет каловых масс при мелене обусловливается в основном примесью сульфидов, которые образуются в кишечнике из крови под действием различных ферментов и бактерий. Неизмененная алая кровь в кале указывает не на желудочное кровотечение, а на кишечное, причем при опухолях толстой кишки кровь чаще бывает равномерно перемешанной с калом или располагается в виде прожилок, тогда как при геморрое отмечается примесь неизмененной крови в конце акта дефекации или же в виде следов крови на туалетной бумаге. Желудочно-кишечное кровотечение нередко сопровождается и целым рядом общих симптомов: бледностью кожных покровов, падением артериального давления, тахикардией, иногда потерей сознания. При наличии у больного желудочно-кишечного кровотечения назначают строгий постельный режим, запрещают прием пищи и жидкости. На верхнюю часть живота кладут пузырь со льдом, следят за пульсом и артериальным давлением. С целью гемостатического (кровоостанавливающего) эффекта применяют внутримышечные инъекции викасола по 1 мл, раствора хлорида кальция, внутривенное капельное вливание эпсилон-аминокапроновой кислоты, переливание крови. Вопрос о дальнейшей тактике лечения (терапевтической или хирургической) решают в зависимости от объема кровотечения, темпов его развития, а также данных обследования (рентгенологического, эндоскопического, анализа крови – контроля за нарастанием анемии).
Диагностика и лечение
Желудочное зондирование
Желудочное зондирование (введение зонда в желудок) применяют как с диагностическими, так и с лечебными целями. С помощью зондирования можно получить желудочное содержимое с его последующим исследованием, осуществить промывание желудка. Введением зонда пользуются для откачивания желудочного содержимого при остром расширении (атонии) желудка, при высокой кишечной непроходимости. Применение желудочного зонда служит одним из способов искусственного питания. Промывание желудка проводят при отравлении различными ядами, употреблении недоброкачественной пищи и т. д. Противопоказаниями для промывания желудка являются органические сужения пищевода, острые пищеводные и желудочные кровотечения, тяжелые химические ожоги слизистой оболочки глотки, пищевода и желудка клейкими кислотами и щелочами, инфаркт миокарда, нарушение мозгового кровообращения, пожилой возраст. Промывают желудок толстым желудочным зондом длиной 1–1,5 м, диаметром 10–13 мм. Промывание производят в сидячем положении больного, или при тяжелом состоянии, в лежачем.
После введения зонда промывание желудка осуществляется по принципу сообщающихся сосудов. Если воронку, наполненную водой, держат выше желудка, то из нее в желудок будет поступать вода; если опустить воронку ниже уровня желудка, то введенная вода будет поступать обратно в воронку. Вначале воронку держат на уровне колен больного, наполняя ее промывной жидкостью (кипяченой водой, слабым раствором перманганата калия, 2 %-ным раствором гидрокарбоната натрия), затем поднимают выше уровня рта больного, располагая воронку несколько наклонно, чтобы в желудок не попал воздух. После того как верхний уровень жидкости достигнет выхода из воронки, последнюю опускают вниз до первоначального положения. При этом в воронку начнет обратно поступать промывная жидкость вместе с желудочным содержимым. Как только воронка наполнится, ее переворачивают и опорожняют в таз. Первая порция промываемых вод при необходимости направляется в лабораторию. Промывают желудок до чистых промывных вод из желудка. После окончания промывания воронка и зонд очищаются и кипятятся. Процедуру можно провести и при отсутствии толстого желудочного зонда: больной выпивает 6–8 стаканов промывающей жидкости и вызывает рефлекторную рвоту. Указанную процедуру повторяют несколько раз.
Дуоденальное зондирование
Дуоденальное зондирование представляет собой введение зонда в двенадцатиперстную кишку с целью получения ее содержимого. Это исследование используется для диагностики заболеваний желчного пузыря, поджелудочной железы и двенадцатиперстной кишки. Дуоденальное зондирование применяют и с лечебной целью (например, для откачивания желчи при сниженной моторной функции желчного пузыря). Исследование проводят с помощью дуоденального зонда диаметром 4–5 мм и длиной до 1,5 м, имеющего на конце металлическую оливу с отверстиями. На зонде нанесены 3 отметки: на расстоянии 45 см, 70 см (расстояние до выходного отдела желудка), 80 см (расстояние до большого дуоденального сосочка). Дуоденальное зондирование проводят утром, до отметки 45 см зонд попадает в желудок, больного укладывают на правый бок, подложив под бок валик. Когда больной проглатывает зонд до метки 75 см (обычно в течение 40 мин), зонд попадает в просвет двенадцатиперстной кишки. Наружный конец зонда опускают в одну из пробирок. При дуоденальном зондировании обычно удается получить 3 порции дуоденального содержимого. 1-я порция (порция А) в норме прозрачна и имеет золотисто-желтый цвет; представляет собой смесь желчи, панкреатического секрета и кишечного сока. При наличии примеси желудочного сока 1-я порция становится мутной. После получения 1-й порции через зонд вводят 30–40 мл 40 %-ного раствора глюкозы или 25 %-ного раствора сернокислой магнезии в теплом виде. Спустя 15 мин после введения стимулятора начинает выделяться 2-я порция (порция В) – пузырная желчь темно-зеленого цвета. При некоторых заболеваниях, например закупорке камнем желчного протока, получить порцию В не удается. После выделения пузырной желчи (в среднем 30–60 мл) через зонд начинает поступать более светлая печеночная желчь (порция С).
Полученные порции дуоденального содержимого подвергаются микроскопическому исследованию, которое позволяет выявить признаки воспаления в желчном пузыре и желчевыводящих путях (лейкоциты, клетки эпителия), обнаружить различных бактерий и простейших (например, лямблий), определить нарушение коллоидного состояния желчи (большое количество кристаллов холестерина).
Клизмы
Клизмой называется введение через прямую кишку различных жидкостей с диагностической или лечебной целью.
Диагностическая клизма применяется, например, для распознавания кишечной непроходимости. Для рентгенологического исследования толстой кишки (ирригоскопии) используют контрастную клизму, содержащую взвесь рентгеноконтрастного препарата. С лечебной целью применяют очистительные, сифонные и лекарственные клизмы.
Очистительные клизмы используют при упорных запорах, для удаления токсических веществ при отравлениях, перед операциями и родами, рентгенологическими исследованиями пищеварительного тракта и эндоскопическими исследованиями толстой кишки, перед применением лекарственных клизм. Противопоказаниями для постановки очистительных клизм служат острые воспалительные и эрозивно-язвенные поражения слизистой оболочки толстой кишки, хирургические заболевания брюшной полости (острый перитонит, острый аппендицит, желудочно-кишечные кровотечения, распадающиеся опухоли толстой кишки, послеоперационный период на органах брюшной полости, тяжелая сердечно-сосудистая недостаточность).
Очистительную клизму ставят с помощью стеклянной или резиновой кружки Эсмарха. Для очистительной клизмы взрослому человеку требуется обычно 1–1,5 л теплой воды (25–35 °C). При атонических запорах можно применять воду более низкой температуры (12–20 °C). При спастических запорах используют воду с температурой 37–42 °C. Для усиления очистительного действия клизмы иногда добавляют 2–3 ст. л. глицерина или растительного масла или растворяют в воде 1 ст. л. стружки детского мыла. Положение больного при клизме – на левом боку с согнутыми в коленях ногами, подтянутыми к животу. После окончания введения жидкости больного просят воздержаться от дефекации в течение 5–10 мин (удержать воду). Использованные наконечники моют теплой водой с мылом и кипятят. При упорных запорах, особенно спастических, применяют масляные клизмы. Для этого используют 100–200 г подогретого до температуры 37–38 °C любого растительного масла, которое вводят в прямую кишку с помощью резинового грушевидного баллона или шприца Жане.
При атонических запорах используют гипертонические (солевые) клизмы. 50–100 мл 10 %-ного раствора хлорида натрия или 20–30 %-ного раствора сульфата магния вводят в прямую кишку с помощью резинового баллончика или шприца Жане.
Сифонные клизмы применяют с лечебной целью при различных отравлениях, интоксикациях продуктами обмена веществ (например, при хронической и механической кишечной непроходимости), при динамической и механической кишечной непроходимости, а также при неэффективности очистительных клизм.
Применение сифонных клизм при кишечной непроходимости противопоказано при подозрении на тромбоз или эмболию сосудов брызжейки. Сифонные клизмы иногда используют и для диагностики кишечной непроходимости (отсутствие в промывных водах пузырьков газа и каловых масс служит одним из ее симптомов). При постановке сифонной клизмы используют большую воронку емкостью 0,5–2 л, а также резиновую трубку длиной 1–1,5 м диаметром не менее 1 см, соединенную с гибким резиновым наконечником или резиновой кишечной трубкой длиной 20–30 см. Больной принимает то же положение, что и при постановке очистительной клизмы (на левом боку или на спине с несколько согнутыми в коленях ногами). Действие сифонной клизмы так же, как и промывание желудка, основано на принципе сообщающихся сосудов.
Для промывания используют чистую кипяченую воду, слабый раствор перманганата калия, 2 %-ный раствор гидрокарбоната натрия. Обычно на одну сифонную клизму требуется 10–12 л жидкости.
К лекарственным клизмам относятся лечебные клизмы с введением различных лекарственных веществ.
Лекарственные клизмы чаще всего являются микроклизмами, их объем составляет обычно 50–100 мл.
Для лекарственных клизм используют резиновый грушевидный баллончик или шприц Жане с длинным резиновым наконечником, который вводят на глубину 10–12 см. Перед их применением ставят очистительную клизму. Различают лекарственные клизмы общего и местного действия. Лекарственные клизмы местного действия применяют с расчетом на местный эффект вводимого лекарственного вещества.
При воспалительных заболеваниях слизистой оболочки прямой и сигмовидной кишки используют клизмы с настоем ромашки и колларголом, при воспалении предстательной железы применяют микроклизмы с антипирином.
Лекарственные клизмы общего действия применяют при невозможности или нежелательности перорального или парентерального введения лекарственных веществ. С помощью лекарственных клизм вводят, например, некоторые снотворные средства (хлоралгидрат). При необходимости введения через прямую кишку большого количества лекарственных растворов применяют капельные клизмы (при обезвоживании). Что же касается т. н. питательных клизм, они утратили свое значение, т. к. в прямой и сигмовидной кишке нет условий для переваривания и всасывания белков, жиров, витаминов.
Методы исследования органов пищеварительной системы
Достоверность и информативность результатов рентгенологических, эндоскопических и ультразвуковых методов исследования органов пищеварительной системы в немалой степени зависят от качества подготовки больных к проведению этих исследований.
Рентгенологическое исследование желудка и двенадцатиперстной кишки. Больные с нормальной функцией кишечника не требуют никакой специальной подготовки. При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1,5–2 ч до исследования. В качестве контрастного вещества при рентгеноскопии используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды. Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют холецистографию и холеграфию (исследование желчных протоков).
Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключаются сырая капуста, черный хлеб, молоко). Очистительную клизму ставят только при выраженном метеоризме. При холецистографии больной накануне исследования принимает рентгеноконтрастный йодосодержащий препарат (холевиз, йодагност и др.) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем в течение получаса. Максимальная концентрация препарата в желчном пузыре наблюдается через 15–17 ч после приема, после чего делают рентгеновские снимки желчного пузыря. При проведении холеграфии контрастное вещество (билигной, билитраст и др.) вводят внутривенно. Холецистографию не проводят при тяжелых поражениях печени, повышенной чувствительности к йоду, а холеграфию – при острых воспалительных заболеваниях желчных протоков, протекающих с повышением температуры (холангитах), выраженной гиперфункции щитовидной железы. Рентгенологическое исследование толстой кишки (ирригоскопию) проводят с помощью контрастной клизмы. При подготовке к ирригоскопии накануне исследования больному дают перед обедом 30 г касторового масла, вечером и утром ставят очистительную клизму. В качестве контрастного вещества используют взвесь сульфата бария, подогретую до температуры тела, взвесь вводят с помощью клизмы.
Эндоскопические методы исследования позволяют с помощью специального оптического прибора (эндоскопа) осмотреть слизистую оболочку пищевода, желудка, двенадцатиперстной кишки, прямой и сигмовидной кишки (ректороманоскопия), толстой кишки (колоноскопия), органы брюшной полости (лапароскопия).
При эзофагогастродуоденоскопии специальной подготовки больных не требуется. Плановую гастроскопию проводят утром натощак, экстренную – в любое время суток, за 30 мин до исследования больному вводят подкожно в мл 1 %-ного раствора атропина; непосредственно перед исследованием проводят местную анестезию слизистой оболочки глотки раствором дипанина. Подготовка к ректороманоскопии включает в себя постановку очистительной клизмы вечером и утром. Подготовка к колоноскопии аналогична таковой при ирригоскопии .
Для диагностики заболеваний органов пищеварения широко используют ультразвуковое исследование (эхографию ). Подготовка к ней сводится обычно к борьбе с метеоризмом (диета, прием активированного угля за 2–3 дня перед исследованием, прием ферментных препаратов, например фестала).
Раздел 10 Наблюдение и уход за пациентами с заболеваниями органов мочеотделения
Различные заболевания почек и мочевыводящих путей (пороки развития, воспалительные процессы, опухоли и др.) часто встречаются в клинической практике, нередко наблюдаются вторичные поражения почек при различных заболеваниях внутренних органов (при гипертонической болезни, сахарном диабете, системной красной волчанке). В диагностике заболеваний используются разнообразные лабораторные и инструментальные методы исследования. Рентгенологические методы исследования: обзорная рентгенография почек, томография, экскреторная урография, ангиография, компьютерная томография. Для диагностики урологических заболеваний используют эндоскопические методы исследования (цистоскопию, хромоцистоскопию и др.).
Диурез и его нарушения, взятие мочи для лабораторных исследований
Процесс образования и выделения мочи называется диурезом. Количество мочи, выделяемой человеком в течение суток, колеблется в пределах от 1 л до 1800 мл, однако может увеличиваться или уменьшаться в зависимости от физиологических условий или наличия тех или иных заболеваний. Уменьшение выделения мочи менее 500 мл в сутки (олигурия) отмечается у больных с сердечной недостаточностью при нарастании отеков, остром воспалении клубочков почек (остром гломерулонефрите), отравлении нейротоксичными ядами. Полное прекращение поступления мочи называется анурией, что встречается при шоке, тяжелой травме, отравлении солями тяжелых металлов, нарушении оттока мочи из почечных лоханок и мочеточников (вследствие сдавления мочеточников опухолью или обтурации их просвета камнем). От анурии необходимо отличать ишурию – задержку мочи, обусловленную невозможностью опорожнить мочевой пузырь. Увеличение суточного диуреза называется полиурией (бывает при приеме большого количества жидкости, лечении мочегонными препаратами, сахарном и несахарном диабете). Болезненные учащенные и затрудненные мочеиспускания объединяются названием дизурические расстройства.
К нарушениям диуреза относится и недержание мочи, которое может быть выражено в течение всего дня или же только ночью (энурез). В нормальных условиях 60–80 % суточного количества мочи выделяется днем, с 8 до 20 ч. При некоторых заболеваниях (хронической сердечной недостаточности), за счет улучшения функции почек и сердца при горизонтальном положении больного большая часть суточного диуреза может приходиться на ночные часы (никтурия). Большую роль в распознавании нефрологических и урологических заболеваний играет исследование мочи. Для общего анализа мочи используют утреннюю порцию мочи после тщательного туалета наружных половых органов. Мочу в количестве 100–200 мл, собранную в чистую и сухую посуду, относят в лабораторию (на посуде делают наклейку с фамилией и инициалами больного). При проведении общего анализа мочи учитывают ее цвет, прозрачность, запах, реакцию, удельный вес. При химическом исследовании мочи определяют наличие в ней белка (его появление в моче носит название протеинурии), сахара (глюкозурия), кетоновых тел (кетонурия), билирубина и уробилина (билирубинурия и уробилинурия).
Кроме химического исследования, при общем анализе мочи проводят микроскопию осадка для обнаружения эритроцитов, лейкоцитов, цилиндров, эпителиальных клеток, кристаллов солей. Появление в моче эритроцитов называется гематурией, обнаружение лейкоцитов в моче – лейкоцитурией, нахождение в моче цилиндров (гиалиновых, восковидных, зернистых), а также клеток почечного эпителия указывает обычно на поражение клубочков и канальцев почек. Количественное определение ферментных элементов в моче исследуют по Аддису-Каповскому и Нечипоренко-Амбюрте.
При исследовании мочи по методу Аддиса-Каповского мочу собирают утром за 10 ч (больной мочится последний раз накануне вечером), причем у женщин для сбора мочи используют катетер. Из общего количества берут порцию и центрифугируют. Форменные элементы осадка подсчитывают под микроскопом. Нормальное содержание форменных элементов в моче по Аддису-Каповскому – эритроцитов до – 1 млн, лейкоцитов до – 2 млн, цилиндров до 20 тыс. Метод Нечипоренко применяют в настоящее время значительно чаще, чем метод Аддиса-Каповского. При исследовании по методу Нечипоренко берут среднюю порцию мочи, в дальнейшем производят пересчет форменных элементов на 1 мл мочи. Нормальное их содержание при этом методе: эритроцитов – до 1 тыс., лейкоцитов – до 4 тыс., цилиндров – до 220 единиц.
При заболеваниях почек и мочевыводящих путей инфекционной природы проводят бактериологическое исследование мочи, позволяющее не только выделить возбудителя заболевания, но и подобрать эффективно действующий на него антибиотик. Для этого 10 мл мочи, взятой катетером, собирают в стерильную пробирку и направляют в бактериологическую лабораторию, где производят посев на специальные питательные среды в чашки Петри.
Важное место в исследовании контрационной функции почек занимает проба Зимницкого. Мочу собирают через каждые 3 ч в отдельную посуду. Причем раздельно учитывают дневной (с 6 до 18 ч) и ночной (с 18 до 6 ч) диурез. В каждой порции определяют объем и с помощью урометра относительную плотность мочи. При снижении контрационной функции почек плотность мочи снижается и отмечается монотонная относительная плотность мочи (1,007–1,012).
Иссследование почек
При рентгенологическом исследовании почек применяют чаще всего обзорную рентгенографию почек и мочевых путей и внутривенную урографию, при которой контрастный препарат, выделяющийся почками, вводят внутривенно.
Подготовка к обследованию: в течение 3 дней перед обследованием больной соблюдает бесшлаковую диету с исключением продуктов, богатых клетчаткой. Вечером накануне и утром в день исследования ставят очистительную клизму.
Ультразвуковое исследование почек не требует какой-либо специальной подготовки. Однако эхографический осмотр предстательной железы возможен лишь при наполненном мочевом пузыре, для этого больной выпивает 400–500 мл воды за 1–2 ч до исследования. При проведении цистоскопии также нет необходимости в предварительной специальной подготовке больных. Помимо диагностических целей, цистоскопию применяют для удаления доброкачественных опухолей и полипов мочевого пузыря, дробления камней.
Болезни почек и состояние при их заболевании
Почечная колика
К числу неотложных состояний, возникающих при заболеваниях почек, относится почечная колика (боли в области поясницы, распространяющиеся по ходу мочеточников в паховую область, дизурические расстройства, макрогематурия, тошнота, рвота, повышение температуры). Первая помощь при почечной колике заключается в применении тепла (грелка на поясничную область или горячая ванна с температурой 38–39 °C продолжительностью 10–20 мин). Применяют инъекции спазмолитических препаратов (но-шпы, баралгина), атропина, в необходимых ситуациях – наркотических анальгетиков (промедола).
Почечные отеки
Нередко при заболеваниях почек встречаются отеки. Характеристикой признаков почечной природы отеков является их локализация в тех областях, где много рыхлой подкожной жировой клетчатки (например, на венах). Период нарастания отеков сопровождается олигурией. При наличии у больных почечных отеков ежедневно учитывают суточный диурез и количество выпитой жидкости, в рационе питания больных ограничивают содержание хлорида натрия до 1–3 г в сутки. Потребление жидкости допустимо уменьшить лишь при отсутствии явлений почечной недостаточности. В лечении отеков применяют различные мочегонные препараты (фуросемид, гипотиазид, верошпирон и др.). Для оценки динамики отеков необходимо регулярно взвешивать больных. Частым симптомом заболеваний почек является артериальная гипертензия, которая бывает, как правило, достаточно стойкой (особенно диастолическое давление) и при длительном течение приводит к перегрузке левого желудочка и развитию сердечной недостаточности, поражению сосудов сетчатки глаза и ухудшению зрения, расстройствам мозгового кровообращения. Больным с почечной гипертензией осуществляют ее систематический контроль, ограничивают потребление поваренной соли, назначают регулярный прием гипотензивных средств в сочетании с мочегонными препаратами.
Острая почечная недостаточность
В случае резкого уменьшения кровообращения в почках (например, при шоке), отравлении нефротоксическими ядами развивается острая почечная недостаточность, характеризующаяся тяжелым общим состоянием больных, сопровождающаяся расстройством сознания, одышкой, тошнотой, рвотой, олигурией, явлениями сердечно-сосудистой недостаточности.
В ряде случаев развивается тяжелая уремия, приводящая к смерти больных. Лечение больных с острой почечной недостаточностью сводится к удалению яда из организма (промывание желудка), проведению противошоковых мероприятий, госпитализации больных в специализированные отделения (гемодиализа) для применения аппарата «искусственная почка».
Хроническая почечная недостаточность
Хроническая почечная недостаточность возникает в результате длительного течения хронических заболеваний почек и характеризуется постепенным снижением концентрационной функции почек (понижение плотности мочи во всех порциях – изогипостенурия, азотемия, тяжелое нарушение сердечной деятельности, расстройства функции центральной нервной системы с исходом в уремическую кому).
При лечении, наблюдении и уходе за больными с хронической почечной недостаточностью предусматривают снижение содержания белка в диете, прежде всего за счет исключения мяса и рыбы (20–25 г), ограничивают потребление поваренной соли до 2–3 г в сутки. При тяжелом уремическом поражении применяют повторные промывания желудка и очистительные клизмы с использованием 2 %-ного раствора гидрокарбоната натрия. Осуществляют коррекцию кислотнощелочного состояния организма (внутривенные вливания 5 %-го раствора гидрокарбоната натрия). Применяют мочегонные и гипотензивные средства. В тяжелых случаях ставят вопрос о применении гемодиализа (аппарат «искусственная почка») или о возможной пересадке почки.
Задержка мочи
Задержка мочи (инурия) заключается в невозможности опорожнить мочевой пузырь и встречается при аденоме предстательной железы, в послеродовом периоде, после хирургической операции, при нарушении нервной регуляции функций мочевого пузыря вследствие заболеваний или повреждений нервной системы.
Острая задержка мочи сопровождается сильными болями в надлобковой области с частыми безуспешными позывами к мочеиспусканию, беспокойным состоянием больного. Неотложная помощь при задержке мочи заключается в выведении мочи из мочевого пузыря методами рефлекторного воздействия (шум льющейся воды из крана, орошение половых органов теплой водой, применение грелки на надлобковую область), подкожного введения 1 мл 0,05 %-ного раствора прозерина. Если данные мероприятия оказываются неэффективными, прибегают к катетеризации мочевого пузыря. Катетеризация мочевого пузыря у женщин производится с помощью резинового катетера, у мужчин – резинового или металлического катетера с соблюдением правил асептики и антисептики. Если невозможно катетеризировать мочевой пузырь (повреждена уретра, сдавлена аденомой или опухолью предстательной железы), прибегают к надлобковой пункции мочевого пузыря или наложению искусственного отверстия (цистостомии) с введением цистостомической трубки.
Недержание мочи
Недержание мочи встречается при повреждении или нарушении тонуса сфинктера мочевого пузыря, пороках развития мочевого пузыря и мочеиспускательного канала, заболеваниях нервной системы. Уход за больными с недержанием мочи сводится к использованию мочеприемников, в т. ч. и мягких полиэтиленовых для постоянного ношения, тщательном уходе за кожными покровами, особенно промежности, регулярной смене нательного и постельного белья. Лечение (лекарственные средства, физиотерапевтические процедуры, лечебная физкультура, оперативное вмешательство) определяется характером заболевания, вызвавшего недержание мочи, с целью симптоматического лечения применяется вдыхание порошка адиурекрина (препарат, полученный из задней доли гипофиза), способствующего уменьшению диуреза и дающего однократный эффект в течение 6–8 ч.
Раздел 11 Наблюдение и уход за больными с нервными заболеваниями
Атеросклероз сосудов головного мозга
Причины, патогенез и проявления
Заболевание возникает преимущественно в старческом и пожилом возрасте. В основе заболевания лежит нарушение обмена жиров (липидов) в организме, в результате чего происходит поражение стенок сосудов продуктами обмена липидов. На стенках сосудов образуются т. н. «атеросклеротические бляшки», которые сужают их просвет. В начальной стадии заболевания стенки сосудов становятся плотными, неровными, теряют свою эластичность.
У больных наблюдают снижение умственной работоспособности, раздражительность, ухудшение памяти, бессонницу, шум в голове, головокружение. Больные с трудом запоминают и усваивают новые знания, но память на прошлое длительное время остается сохранной. Настроение больных обычно пониженное, больные сознают наступившие у них изменения и относятся к ним критически. Волнообразность течения постепенно становится менее выраженной – психические расстройства приобретают постоянный характер, обнаруживая тенденцию к прогрессирующему развитию. Психическая деятельность становится все более ригидной, односторонней, круг интересов резко суживается и сосредоточивается на мелочах. Меняется характер больных – появляются черты скупости, ворчливости, придирчивости, бесцеремонности. В тяжелых случаях течения болезни появляются психические нарушения, бред, галлюцинации. В заключительной стадии болезнь может привести к слабоумию. Больные в этот период нуждаются в уходе и надзоре.
Принципы лечения заболевания
Больным назначают диету с ограничением животных жиров, необходимо соблюдение режима труда и отдыха. Применяют витамины группы В, витамин С, препараты йода, средства, улучшающие мозговое кровообращение (цинаризин).
Болезнь Рейно
Проявления и принципы лечения
Болезнь поражает главным образом капилляры и артериолы пальцев кистей. Проявляется периодическими приступообразными спазмами этих сосудов (чаще после местного охлаждения и тяжелых физических нагрузок рук) со снижением температуры пальцев, кистей, местным изменением окраски кожи (побледнением, цианозом), болями, парастезиями и гиперстезией на кистях. В запущенных случаях могут развиться участки омертвения в области пальцев кистей. Больному назначают спазмолитические препараты (папаверин), никотиновую кислоту, витаминотерапию.
Дегенеративно-дистрофические заболевания позвоночника
Основные причины и места локализации
При дегенеративном процессе в межпозвоночных дисках (при остеохондрозе и спондилезе позвоночника) могут возникнуть симптомы поражения как периферической, так и центральной нервной системы. В связи с активным образом жизни и трудовой деятельностью человека наиболее часто страдают шейный и пояснично-крестцовый отделы позвоночника – места наибольшей функциональной нагрузки. Дегенеративные изменения позвоночника обычно развиваются в пожилом и старческом возрасте, а у более молодых людей – при занятиях некоторыми видами спорта (особенно тяжелой атлетикой, боксом, гимнастикой) или при наличии производственных вредностей (у грузчиков, шоферов, машинисток, стенографисток, чертежников, швей).
Клинические проявления остеохондроза и методы ухода за больными
Наиболее частым клиническим проявлением остеохондроза являются радикулярные синдромы: шейно-плечевой и пояснично-крестцовый, при которых корешковые и иррадиирующие боли сочетаются с симптомами периферических параличей. Кроме того, шейный остеохондроз может вызвать рефлекторный спазм сосудов головного (в вертебробазилярном бассейне) или спинного мозга, а в последующем привести к преходящему нарушению мозгового или спинального кровообращения.
При пояснично-крестцовом радикулите отмечаются болезненность в пояснице и по задней поверхности ноги. Медицинская сестра удобно укладывает больного на твердую поверхность. Болеутоляющее действие оказывает тепло – грелки, теплый песок, а также отвлекающие средства – горчичники, перцовый пластырь, мази со змеиным ядом. Больному можно дать 1 г анальгина или ввести его внутримышечно (1 мл 50 %-ного раствора).
Делирий инфекционный (лихорадочный)
Общая характеристика и признаки
Это острое состояние с психомоторным возбуждением, возникает обычно на высоте острых инфекционных заболеваний (тифы, детские инфекции, пневмонии).
Инфекционный делирий не всегда наступает внезапно. Возможно заметить его ранние признаки. Обращает на себя внимание изменение поведения больного: он становится тревожным, суетливым, мечется в постели, постоянно меняя положение тела, то пытается вставать, то по нескольку раз обращается к окружающим с одними и теми же просьбами, стонет, плачет, совершает множество ненужных движений, отказывается от пищи. Нередко больные обнаруживают в этот период повышенную чувствительность к шуму, яркому свету. К вечеру все эти явления усиливаются. Многие больные к этому времени начинают дремать или молча лежат с широко открытыми глазами, пристально разглядывая стены, потолок, к чему-то прислушиваются, «загружены» своими переживаниями, крайне неохотно отвечают на вопросы.
В развернутой стадии делирия возникает возбуждение, более выраженное ночью: больной вскакивает с постели, иногда выпрыгивает в окно или выбегает раздетым на улицу, вырывается из рук удерживающих его людей. На лице – выражение страха, тревоги, глаза широко раскрыты, блестят. Больной выкрикивает отдельные слова, фразы, с кем-то как бы разговаривает, отвечает на вопросы. При обращении к нему ответ удается получить не сразу.
Будучи дезориентирован во времени и месте, больной правильно отвечает на вопросы о собственном состоянии, рассказывает, что он видит разнообразные картины, окружен зверями или сверхъестественными чудовищами, которые нападают на него, душат, терзают.
Помощь больному
За больным с тяжелым инфекционным заболеванием необходимо установить тщательное наблюдение; своевременное выявление признаков начинающегося делирия позволяет принять превентивные меры. Все это входит в задачу медицинской сестры. В развернутой стадии делирия одновременно с физическим удержанием больного, необходима настойчивая успокаивающая психотерапия больного. Терапевтические мероприятия при развернутом инфекционном делирии включают неспецифические успокаивающие средства, дезинтоксикацию и нейролептическую седативную терапию. Для дезинтоксикации внутривенно вводят глюкозу, подкожно – большие количества изотонического раствора хлорида натрия в сочетании с витаминами С и В1 обильное питье.
При делирии на фоне тяжелого соматического заболевания применяют дезинтоксикационные вещества, средства, направленные на поддержание сердечно-сосудистой деятельности, и седативные препараты. Психомоторное возбуждение устраняют внутримышечным введением по назначению врача аминазина или тизерцина в дозе 25–50 мг с учетом противопоказаний.
Детский церебральный паралич
Этиология и клиника заболевания
Около 80 % параличей возникают в результате внутриутробного инфицирования или воздействия на плод интоксикаций. Иногда заболевание вызывается родовой травмой или детскими инфекциями раннего возраста (корью, скарлатиной, дифтерией, коклюшем, инфекционным паротитом и др.).
Наиболее часты 3 формы заболевания:
1) детская спастическая дисплегия (болезнь Литтла) – тетрапарез с преобладанием поражения обеих нижних конечностей;
2) гемиплегическая форма с преимущественным нарушением функции руки (эта форма очень напоминает последствия церебрального инсульта у взрослых);
3) гиперкинетическая , при которой выражены непроизвольные насильственные движения.
Инсульт
Клиника и проявления
Инсульт – проявление острого нарушения кровообращения мозга. Инсульт может быть ишемическим или геморрагическим. Ишемические поражения мозга встречаются в 3–4 раза чаще геморрагических. Ишемический инсульт может возникнуть при атеросклерозе, гипертонической болезни, артериитах, болезнях крови. При этом происходит закупорка (тромбоз) одного из сосудов мозга. Инсульт, как правило, развивается у лиц пожилого и среднего возраста. Для ишемического инсульта характерно постепенное начало: больные отмечают в анамнезе периодические приступы расстройства кровообращения. Клиническая картина инсульта определяется локализацией ишемического очага, у больных наблюдаются параличи, расстройство речи, нарушение сознания.
Клинические проявления геморрагического инсульта . Геморрагический инсульт (кровоизлияние в мозг), как правило, возникает внезапно, чаще днем. Начальными симптомами заболевания являются внезапная головная боль, рвота, потеря сознания, учащенное громкое дыхание с одновременным развитием двигательных нарушений. Степень нарушения сознания может быть различной – от незначительного оглушения до глубокой комы.
Диагностика ишемического и геморрагического инсультов
Единственным достоверным дифференциальным тестом отличия геморрагического инсульта от ишемического является исследование цереброспинальной жидкости: обнаружение крови свидетельствует о наличии геморрагии.
Лечение больного и методы ухода за ним
На начальном этапе лечение инсульта направлено на нормализацию жизненно важных функций (дыхания, сердечно-сосудистой деятельности, гомеостаза) и дополняется профилактикой возможных осложнений – пневмонии, тромбоэмболии, пролежней.
Прежде всего необходимо обеспечить проходимость дыхательных путей – отсосать слизь, при западении языка выдвинуть вперед нижнюю челюсть. Если больной находится в сопорозном или коматозном состоянии, показана ингаляция кислорода через носовой катетер.
Лечение больных инсультом в начальный период проводят, как правило, в палате интенсивной терапии, где пациент находится под постоянным наблюдением врача и медсестры. Больному вводят для поддержания сердечной деятельности строфантин (0,5 мл 0,05 %-ного раствора медленно). Проводят терапию мочегонными средствами (лазиксом, урегитом). Назначают также эуфиллин, средства, снижающие давление (при необходимости).
При коллапсе внутривенно вводят 5 %-ный раствор глюкозы, реополиглюкин. Используют в этом случае и глюкокортикоидные гормоны. Ежедневно утром медсестра совершает туалет полости рта больного, следит за опорожнением мочевого пузыря. При необходимости больному проводят катетеризацию.
Для профилактики пролежней пациенту протирают спину и ягодицы камфорным спиртом, следят за состоянием постели. Постельный режим сохраняется в течение 6 недель. Через 6–7 недель больному разрешают ходить. Медсестра по назначению врача проводит с больным необходимый комплекс физических упражнений, при нарушении двигательных функций помогает ходить, совершать туалет и т. д.
Кататония фебрильная (гипертоническая, «смертельная»)
Понятие, причины возникновения, клиника
Это острейшее психотическое состояние, протекающее с разными видами нарушения сознания. Фебрильная кататония возникает на фоне шизофренического приступа и сразу принимает бурное течение. Важнейшим симптомом является гипертермия. Температура тела вначале субфебрильная, а затем постепенно повышается до фебрильных цифр.
Лихорадка сопровождается выраженной тахикардией. Обращает на себя внимание внешний вид больного: серовато-землистое, реже гиперемированное, лицо с заострившимися чертами, запавшие блестящие глаза, иногда с инъецированными склерами, блуждающий (иногда фиксированный) взгляд, капли пота на лбу, запекшиеся сухие губы с трещинами в углах рта, сухой язык с белым или коричневым налетом.
Реже наблюдаются профузный пот, кровоизлияния на коже и слизистых оболочках, трофические расстройства типа пролежней. Общее состояние быстро ухудшается, падает артериальное давление, учащаются пульс и дыхание. Смерть наступает обычно на 7–10-й день болезни при картине острой сосудистой недостаточности на фоне отека мозга.
Принципы лечения и ухода
Одним из лучших методов лечения фебрильной кататонии является электросудорожная терапия. Если она применяется в первые дни заболевания, то достаточно 2–3 сеансов.
Сокращает смертность ранняя интенсивная инфузионная терапия через катетер, введенный в подключичную или кубитальную вену. Внутривенно капельно вводят 3–5 л 5 %-ного раствора глюкозы, реополиглюкин, гемодез. Лечение проводят в психиатрической больнице. Медицинская сестра осуществляет постоянное наблюдение за больным.
Менингеальный синдром
Диагностические признаки синдрома
Менингеальный синдром – признак поражения мозговых оболочек. Включает совокупность таких симптомов поражения мозговых оболочек, как головная боль, рвота, ригидность затылочных и спинных мышц, симптомы Кернига (невозможность полного разгибания ноги в коленном суставе после предварительного сгибания ног под прямым углом в тазобедренном и коленном суставах) и Брудзинского (при пассивном сгибании головы к груди у больного, лежащего на спине, происходит рефлекторное сгибание ног в коленных и тазобедренных суставах), а у маленьких детей симптом подвешивания Лесажа (при поднятии ребенка на руки ноги его остаются согнутыми в коленных и тазобедренных суставах).
Причины возникновения, клинические проявления, лечение
Менингеальный синдром развивается при менингите, субарахноидальном или паренхиматозном кровоизлиянии, абсцессе мозга, отеке мозга.
Головная боль – наиболее демонстративное проявление поражения мозговых оболочек. Боль носит характер «распирающей», ощущается по всей голове или преимущественно в лобных, височных или затылочных отделах. Нередко боль распространяется на шею, сопровождается светобоязнью, усиливается при движении головы.
Важным компонентом менингеального синдрома является общая гиперестезия: больные болезненно реагируют на любое внешнее раздражение – яркий свет, громкий звук, прикосновение к коже.
Неотложная помощь определяется характером заболевания. Госпитализация в неврологическое или инфекционное отделение необходима во всех случаях обнаружения менингеального синдрома.
Медицинская сестра круглосуточно наблюдает за больным, осуществляя комплекс санитарно-гигиенических мероприятий, профилактику пролежней.
Мигрень
Характеристика, причины и течение заболевания
Для мигрени характерна приступообразная односторонняя головная боль (гемикрания), сопровождающаяся тошнотой, рвотой и нарушением зрения. Приступы головной боли и нарушения зрения обусловлены спазмом сосудов мозга и сетчатки.
Возникновение приступа может быть спровоцировано неприятными запахами, пребыванием в душном помещении и т. д. Чаще всего болевому приступу предшествует период предвестников, характеризующийся нарушением зрения, раздражительностью. Характерна боль в лобно-орбитальной области, в затылочной либо височно-затылочной области. Определяется напряженность височной артерии. Наряду с болью отмечаются тошнота, рвота, субфебрилитет, сужение глазной щели, инъецирование конъюнктивы, периорбитальный отек. Длительность головной боли – до 16–18 ч.
Помощь и лечение больных
Больному необходим покой. Его помещают в тихое, затемненное помещение. Внутрь назначают ацетилсалициловую кислоту – 1 г в сутки, при необходимости до – 3 г. Более эффективно ее сочетание с кофеином (аскофеном). Показаны комбинации индометацина, амидопирина, анальгина. Эффективны пенталгин, седалгин. Наиболее эффективным действием при мигренозном приступе обладают препараты спорыньи, в частности эрготамина гидротартрат. Препарат назначают внутрь и сублингвально по 1–2 таблетки (1–2 мг), а также внутримышечно или подкожно по 1 мл 0,05 %-ного раствора эрготамина, реже эрготамин вводят внутривенно по 0,5 мл.
Наряду с вводимыми анальгетиками благоприятное воздействие оказывают горчичники на заднюю поверхность шеи, смазывание висков ментоловым карандашом, горячие ножные ванны, горячий (иногда холодный) компресс на голову. В период ремиссии больным рекомендуется физиолечение, иглорефлексотерапия.
Миелит
Причины и проявления заболевания
Миелит – острое инфекционное заболевание спинного мозга, иногда вызываемое нейротропным вирусом, но чаще являющееся осложнением общих инфекций (гриппа, рожи, туберкулеза, кори, тифа).
В большинстве случаев после острого периода у больных остаются дефекты тех или иных функций – двигательных, чувствительных и трофических. Их характер различен в зависимости от уровня патологического очага: при самом частом поражении грудных сегментов возникают нижний спастический парапарез, вегетативно-трофические расстройства на ногах и центральные расстройства мочеотделения, а при локализации процесса на уровне поясничного утолщения – вялый нижний парапарез с периферическими тазовыми нарушениями.
Принципы ухода
При восстановительной терапии миелитов, как и при травмах спинного мозга, важен правильно организованный уход за больными, направленный на предотвращение и лечение вегетативно-трофических расстройств (пролежней, трофических язв и др.) и восходящей инфекции мочевыводящих путей.
Невралгия тройничного нерва
Причина, симптомы заболевания
Причинами заболевания могут быть простуды, инфекции, заболевания зубов или придаточных пазух носа, травмы.
Заболевание характеризуется интенсивной приступообразной болью в зоне иннервации ветвей нерва, которая может возникать как без видимой причины, так и от раздражения пусковых, т. н. «курковых» зон – участков кожи лица или слизистой оболочки полости рта. Боль локализуется в половине головы или только в области глаза, щеки, нижней челюсти, а иногда распространяется на область шеи и затылка. Болевые приступы сопровождаются гиперемией лица, слезоточивостью, повышенным потоотделением, иногда отечностью, герпетическими высыпаниями, двигательной активностью мимической мускулатуры. Иногда отмечается снижение кожной, главным образом тактильной, чувствительности в зоне иннервации тройничного нерва.
Лечение больных
При болевых приступах невралгии тройничного нерва назначают внутрь карбамазепин (финлепсин) по 0,05 г с повышением дозы до 0,2 г, транквилизаторы (триоксазин по 0,3 г 3 раза в день, седуксен по 0,005 г 2–3 раза в день), антигистаминные препараты (дипразин, пипольфен по 0,025 г 2–3 раза в день; димедрол по 0,03 г 3 раза в день) в сочетании с витаминами группы В и никотиновой кислотой. Больным необходимо создать охранительный режим, защищая от охлаждений и сквозняков. Кормить пациентов нужно чуть теплой, хорошо протертой пищей.
Неврастения
Причины, проявление и лечение неврастении
Неврастения – особое состояние нервной системы, которое является результатом длительного эмоционального или физического перенапряжения. Часто неврастения возникает на фоне внутренних или инфекционных заболеваний, или интоксикаций.
Для неврастении характерно сочетание раздражительности и возбудимости с повышенной утомляемостью и истощаемостью. Больные жалуются на плохой сон, повышенную возбудимость, слезливость, головную боль, снижение работоспособности.
Как правило, лечение неврастении проводится амбулаторно. В задачи медицинской сестры входит главным образом активный патронаж. Приходя к больному, сестра должна выяснить, соблюдается ли правильный режим труда и отдыха, достаточно ли продолжителен и глубок ночной сон. Следует также проверить регулярность приема больным назначенных лекарств, выполнение и переносимость физиотерапевтических процедур (душа Шарко, ванн и др.). При каждом посещении желательно также проведение психотерапевтических бесед и создание у больных уверенности в полном выздоровлении.
Основные клинические синдромы при заболеваниях нервной системы
Понятие и характеристика
Синдром центрального спастического паралича возникает при большинстве сосудистых, травматических и инфекционных заболеваний головного и спинного мозга (если очаг спинального поражения располагается выше поясничного утолщения), а также при рассеянном склерозе.
Для церебральных очагов характерны центральные моно– или гемипарезы, для спинальных – нижние парапарезы, реже – тетрапарезы.
Синдром периферического паралича наблюдается при заболеваниях и травмах периферических нервов и сплетений, спондилогенных пояснично-крестцовых и шейно-плечевых радикулитах, поражениях спинного мозга на уровне поясничного утолщения и ниже его, при некоторых поражениях головного мозга (центральных вялых параличах) и наследственных заболеваниях нервной системы (миопатиях, амиотрофиях). Двигательные расстройства чаще локализуются в зоне иннервации соответствующих корешков, сплетений или нервов; при спинальных поражениях наблюдается нижний парапарез, заболеваниях головного мозга – гемипарез, миопатиях – симметричные расстройства на туловище и в проксимальных отделах конечностей, а при амиотрофиях и полиневритах – в дистальных отделах.
Синдром афферентного пареза представляет собой своеобразные расстройства координации движений, в результате чего последние теряют слаженность, точность, плавность, становятся замедленными и часто не достигают цели. Трудоспособность и самообслуживание больных резко снижены, даже при сохранении произвольных движений и достаточной мышечной силы. Особенно нарушено выполнение тонких дифференцированных действий. Афферентный парез возникает при расстройстве (или утрате) мышечно-суставного чувства в результате поражения головного (особенно теменной доли или зрительного бугра) или спинного мозга (задних столбов или задних рогов). При очаге в коре головного мозга чаще наблюдается афферентный монопарез; таламические поражения ведут к формированию афферентного гемипареза с характерными интенсивными болями, а спинальные – к афферентным парапарезам.
Паралич бульбарный
Причины и особенности ухода
Бульбарный паралич – клинический синдром поражения черепных нервов, иннервирующих дыхательную мускулатуру, мышцы языка и глотки.
При этом наблюдается нечеткое произношение слов, расстройство глотания – поперхивание, попадание жидкой пищи в нос, нарушение дыхания и кровообращения.
Уход за больными сложен. Особые трудности представляет их кормление, которое желательно проводить в полусидячем положении больного. Пища должна быть полужидкой и не очень горячей, давать ее надо в небольших количествах.
При выраженных нарушениях глотания переходят к искусственному кормлению через зонд или к питательным клизмам. Медицинская сестра следит за состоянием сердечно-сосудистой системы, информируя врача о любых отклонениях.
При расстройстве дыхания пациента применяют искусственное аппаратное дыхание. В палате, где находится больной с бульбарным параличом, должен быть наготове аппарат искусственного дыхания.
Параплегия
Основные проявления и уход
Параплегия – паралич нижних или верхних конечностей.
Возникает в результате различных заболеваний спинного мозга. Наиболее часто развивается нижняя параплегия (паралич ног). При этом нарушается двигательная функция, чувствительность и возникают расстройства тазовых органов, появляются пролежни на крестце, внутренней поверхности коленных и голеностопных суставов.
В этом состоянии больные беспомощны и требуют особого внимания и ухода. Медицинская сестра подстилает под больных клеенку, подкладывает резиновый круг или судно, которые следует достаточно часто менять. Больных с расстройствами тазовых органов необходимо часто подмывать, а также принимать все меры профилактики пролежней. Если парализованные стопы отвисают, то больным под ноги ставят валик или ящик, в который упираются вертикально поставленные стопы.
Кроме того, по указанию врача медицинская сестра проводит лечебную физкультуру и массаж.
Паркинсонизм
Клинические проявления и уход
Основным признаком паркинсонизма (дрожательного паралича) являются дрожание головы, конечностей, туловища, а также специфическое изменение осанки, при которой голова наклонена к груди, согнутые руки прижаты к туловищу, спина сгорблена.
Больные ходят мелкими шажками, лицо становится маскообразным, повышается тонус мышц. Психические нарушения заключаются в подавленности, раздражительности, беспокойстве, назойливости.
Уход за больными паркинсонизмом представляет известные сложности, поскольку они не всегда в состоянии себя обслужить, выполнить лечебные назначения. Больным назначают длительные прогулки, систематическую лечебную физкультуру, посильную трудотерапию.
Медицинская сестра следит за питанием пациентов, при необходимости гуляет с ними, помогает им выполнять комплекс гимнастических упражнений, осваивать трудовые навыки.
Такие больные нуждаются в молочно-растительной диете, ограничении мяса, животных жиров, яичных желтков. Исключаются пища в жареном виде и употребление спиртных напитков.
Полиомиелит острый
Характеристика и проявление заболевания
Полиомиелит – воспалительное заболевание с преимущественным поражением передних рогов спинного мозга, особенно на уровне шейного и поясничного утолщений. Полиомиелитом чаще болеют дети и подростки.
Для болезни характерно асимметричное поражение конечностей с преобладанием периферического пареза, атрофией мышц, деформацией костей и суставов с одной стороны. В наибольшей мере страдают мышечные группы плечевого и тазового пояса и проксимальных отделов конечностей, мышцы кистей и стоп обычно не затронуты.
Из-за неравномерного напряжения мышц спины происходит искривление позвоночника, замедленный рост длинных трубчатых костей вызывает укорочение одной из конечностей.
Рассеянный склероз
Клинические проявления заболевания
Рассеянный склероз – медленно прогрессирующее инфекционно-аллергическое заболевание головного и спинного мозга с ремиттирующим течением: период обострения сменяется периодом отступления болезни – ремиссией.
Характерными признаками болезни являются: расстройство зрения, головокружение, нистагм (непроизвольные подергивания глазных яблок), двигательные расстройства (обычно нижние центральные парапарезы), раннее выпадение глубоких видов чувствительности и парестезии в ногах. Нередки эмоциональная лабильность и эйфория.
Травмы нервной системы
Формы травм и их последствия
Среди травм головного мозга различают закрытые (повреждение кожных покровов при целости костей черепа или перелом костей черепа при сохранности кожи) и открытые (одновременное повреждение как кожных покровов, так и кости).
У больных с последствиями травм головного мозга наблюдаются разнообразные, в зависимости от места и тяжести поражения, двигательные (чаще центральные параличи), чувствительные, а иногда и речевые нарушения.
В отдаленном периоде после травмы нередко развивается синдром хронического лептоменингита (арахноидита) – вялотекущего воспаления мягкой мозговой оболочки, основные клинические проявления которого: головные боли, тошнота, головокружение и выраженная астенизация больных, иногда симптомы повышения внутричерепного давления, снижение зрения и поражение различных черепных нервов. Одним из частых отдаленных осложнений травмы головного мозга является раздражение коры головного мозга рубцами и оболочечными спайками, ведущее к возникновению эпилепсии.
Клинические проявления, причины и симптомы
Повреждения спинного мозга возникают при его ранении или вторичном кровоизлиянии в вещество мозга. Наиболее часто поражается шейный отдел, что приводит к различным последствиям, наиболее часто – к развитию тетраплегии. При повреждении грудного или верхнепоясничного отдела позвоночника наблюдается спастическая нижняя параплегия.
Травмы спинного мозга обычно сопровождаются быстрым развитием тяжелых трофических и тазовых нарушений, нередко осложняющихся восходящей инфекцией мочевыводящих путей, инфицированными пролежнями и т. д. Успех или неудача восстановительного лечения спинальных больных, особенно в ранних фазах заболевания, во многом зависит от качества ухода за ними и последовательного проведения санитарно-гигиенических мероприятий.
В подавляющем большинстве случаев при травмах спинного мозга наиболее часто страдают плечевое сплетение и нервы верхних конечностей. Механизмы повреждения нервных волокон разнообразны – производственная, спортивная и бытовая травмы, повреждение плечевого сплетения при пользовании костылями, периферических нервов – при неправильном наложении гипсовой лангеты и т. д.
Симптомы при повреждении периферических нервов
Повреждение периферического нерва может носить характер полного или частичного перерыва нервных волокон.
При полном перерыве волокон нерва (или сплетения) наблюдается периферический парез, чувствительные и трофические выпадения в зоне его иннервации, а при неполном наряду с периферическим парезом имеются и симптомы раздражения чувствительных (парестезии, боли) и вегетативных волокон (нарушение трофики, потоотделения, кровообращения и т. д.).
Причины и клинические проявления синдрома каузалгии
Повреждение нервов, содержащих много вегетативных волокон (срединный на руке, седалищный и большеберцовый на ноге), могут вызвать появление синдрома каузалгии с преобладанием в клинической картине особенно мучительных, жгучих и плохо локализуемых болей, сопровождающихся трофическими расстройствами.
Причины и клинические проявления фантомного синдрома
После ампутации конечности у части больных возникает фантомный синдром – ложное ощущение жгучих болей в несуществующей уже части конечности. При каузалгии и фантомном синдроме у пациентов нередко развиваются тяжелые астеноипохондрические и астенодепрессивные синдромы.
Раздел 12 Психические заболевания
Алкоголизм хронический
Причины и патогенез алкоголизма. Основные проявления
Хронический алкоголизм – психическое заболевание, вызванное длительной интоксикацией организма алкоголем и, как следствие, токсическим поражением головного мозга и внутренних органов.
Развивается постепенно из бытового пьянства, способствующего патологическому пристрастию к алкоголю, при этом формы алкогольного опьянения утяжеляются.
Алкоголизм характеризуется появлением зависимости психического и соматического состояния от потребления алкоголя, т. е. стремлением облегчить состояние повторными приемами алкоголя. В результате теряется самоконтроль за его потреблением, повышается толерантность (чувствительность) к алкоголю в 1-х двух стадиях алкоголизма и понижается в 3-й стадии.
Абстинентный синдром и его клиническая картина
Прекращение приема алкоголя ведет к развитию синдрома воздержания (абстиненции) с неудержимым стремлением опохмелиться. У больных понижается настроение вплоть до подавленного состояния с тревогой, страхом, нарушением сна, слуховыми и зрительными галлюцинациями (чаще в ночное время). Наблюдаются слабость, потливость, тахикардия, головокружение, тремор конечностей, желудочно-кишечные, а в тяжелых случаях – сердечные нарушения и расстройства функции печени. Возникают тяжелые формы опьянения (сопорозные и коматозные) с последующими амнезией, запоями и деградацией личности.
Выделяют 3 стадии хронического алкоголизма.
Первая стадия : повышение толерантности, утрата контроля за употреблением алкоголя, появление тяжелых форм опьянения с амнезией, патологическое влечение к алкоголю, но без абстиненции, астения с повышенной утомляемостью, раздражительностью, колебанием настроения в сторону понижения, неуверенностью в себе, снижением работоспособности.
Вторая стадия : дальнейшее повышение толерантности к алкоголю, полное развитие синдрома зависимости и появление абстиненции с неудержимым бесконтрольным влечением к алкоголю, псевдозапои или многодневное беспрерывное пьянство. Трудоспособность очень низкая, характерна быстрая утомляемость. У больных изменяется характер: появляются непостоянство, лживость, грубость, эгоизм. Снижаются интеллект и самокритика, ухудшается память. Характерна несдержанность, склонность к истерическим реакциям.
В третьей стадии появляются истинные запои (что связано со снижением толерантности к алкоголю); вследствие непереносимости алкоголя больной через неделю прекращает пить, а затем начинает вновь. Опьянение часто носит сопорозный характер с последующей амнезией. Абстиненция ярко выражена, сопровождается тяжелой интоксикацией с сомато-вегетативными расстройствами. Выявляется алкогольная деградация личности. Могут возникать эпилептиформные припадки, алкогольные психозы, соматические нарушения: алкогольная кардиопатия, гипертония, поражение печени и почек, хронический гастрит. При неврологическом обследовании выявляются неравномерность сухожильных рефлексов, вегетативная дистония, иногда полиневрит.
Лечение хронического алкоголизма
Лечение хронического алкоголизма проводят в наркологическом стационаре или амбулаторно в наркологическом кабинете. Лекарственную терапию назначают для купирования интоксикаций или абстиненции. Проводят дезинтоксикационную и общеукрепляющую терапию. Для купирования тревоги, беспокойства, нарушения сна после дезинтоксикации назначают нейролептики: аминазин, левомепромазин (тизерцин), диазепам. После ликвидации абстинентных явлений и улучшения соматического состояния проводят антиалкогольную терапию. В последнее время при лечении хронического алкоголизма применяют сенсибилизирующие средства, под влиянием которых развивается непереносимость спиртных напитков, закрепляемая условнорефлекторным методом. К сенсибилизирующим препаратам относят тетурам (антабус), циамид, метронидазол (трихопол), фуразолидон, пирроксан и фурадонин.
Для внутримышечных инъекций тетурам выпускают в виде раствора под названием «абрифид», а для подкожных имплантаций – «радотер» («эспераль»).
Сенсибилизирующее и условнорефлекторное лечение хронического алкоголизма может сочетаться с гипносуггестивной терапией. Лечение хронического алкоголизма успешно проводится в специальных группах (обществах) анонимных алкоголиков (АА) по специально разработанной программе, которая носит название «двенадцати шагов». Каждый вид лечения должен подкрепляться требованием категорического отказа от употребления спиртных напитков на протяжении всей жизни. Необходимы систематические психотерапевтические беседы с больным. Родным и друзьям рекомендуют создать для больного в быту и на работе такую обстановку, которая исключала бы употребление спиртных напитков.
Бред
Характеристики бреда
Бред – ложное умозаключение, не соответствующее действительности, возникшее в связи с болезнью. Для бредовых идей, в отличие от ошибок суждения у здоровых людей, характерны нелогичность, стойкость, часто нелепость и фантастичность. При психических заболеваниях (например, шизофрении) бред является основным расстройством, при соматических болезнях может развиваться на почве инфекций, интоксикаций, органических и травматических поражений головного мозга, а также возникать после тяжелых психогений или других неблагоприятных длительных воздействий внешней среды. Часто бред сочетается с галлюцинациями, тогда говорят о галлюцинаторно-бредовых состояниях.
Острые бредовые (галлюцинаторно-бредовые) состояния характеризуются бредовыми идеями отношения, преследования, воздействия, которые часто сочетаются со слуховыми галлюцинациями, быстро нарастающим двигательным возбуждением. Состояние нередко сопровождается возбуждением с агрессивными, разрушительными действиями, внезапными неожиданными поступками, самоповреждениями, суицидальными попытками или нападением на окружающих. Больной считает, что все окружающее насыщено особым, угрожающим для него смыслом, все реально происходящие события он интерпретирует неадекватно, усматривая во всем опасный для него смысл, оскорбительные намеки, угрозы, предупреждения и др. Больной часто не понимает смысла происходящего с ним и обычно не ищет объяснения этому.
Депрессивно-бредовые состояния являются одним из часто встречающихся вариантов острого бредового синдрома и характеризуются выраженной аффективной насыщенностью психопатологических расстройств с преобладанием депрессии с тревожно-тоскливой окраской возбуждения, страха, растерянности.
Помощь больным
Доврачебная помощь, которая осуществляется медсестрой, заключается в обеспечении мер безопасности больного и окружающих людей на случай аутоагрессии или агрессии. С этой целью организуют непрерывный надзор за больным с постоянным дежурством около него лиц, способных удержать его от неправильных действий. Из поля зрения больного должны быть удалены острые предметы или другие вещи, которые могут быть использованы им для нападения; необходимо преградить больному доступ к окнам, избежать возможность его побега. Очень важно создать вокруг больного спокойную обстановку, не допускать проявлений страха, паники, а попытаться успокоить его, объяснить, что ему ничего не угрожает. Лечение больных проводят в психиатрической больнице.
Возбуждение
Проявление возбуждения при нервно-психическом расстройстве
Возбуждение – одно из наиболее частых проявлений острого психического заболевания. Выражается двигательным беспокойством разной степени: от суетливости до разрушительных импульсивных действий. Часто двигательное возбуждение сопровождается речевым (рече-двигательным) возбуждением с многоречивостью, нередко почти непрерывным говорением с выкриками фраз, слов, отдельных звуков и т. п. Наряду с этим характерны тревога, растерянность, гневливость, злобность, напряженность, агрессивность, веселье и др.
В зависимости от заболевания виды возбуждения чрезвычайно разнообразны как по выраженности, так и по клинической картине. Но независимо от этого всякое психомоторное возбуждение требует оперативных мер неотложной терапии, т. к. в это время больные представляют наибольшую опасность для себя и окружающих.
Помощь больным
Доврачебная помощь прежде всего должна быть направлена на немедленное удержание возбужденного больного от совершения опасных действий. С этой целью, если не удается уговорить больного, используют способы удержания и фиксации больных согласно общим принципам фиксации и транспортировки больных лиц с нарушениями психической деятельности. При необходимости привлекают для этого окружающих.
Если попытки словесного успокоения больного не достигают цели, следует продолжать меры по удержанию больного, одновременно с этим проводя медикаментозное купирование возбуждения: вводят аминазин и тизерцин по 50–100 мг через 2–3 ч до получения седативного эффекта. Наилучший способ экстренного купирования всех видов возбуждения – внутривенное введение аминазина, если удастся удержать больного для проведения этой процедуры. Вводят медленно 2 мл 2,5 %-ного раствора аминазина с 20 мл 40 %-ного раствора глюкозы.
При необходимости через 2–3 ч вливание можно повторить или перейти на внутримышечное введение.
Следует помнить о вызываемом аминазином и тизерцином снижении артериального давления, в связи с чем первое время после инъекции больной 20–30 мин должен находиться в горизонтальном положении. По мере успокоения больного часть дозы психотропных препаратов можно давать внутрь.
Практически этим способом удается купировать большинство видов возбуждения или значительно уменьшить его в течение 1–2 дней, создав тем самым условия для транспортировки больного или проведения дальнейшей терапии.
Галлюцинации
Характеристики и проявление галлюцинаций
При галлюцинациях больной воспринимает предметы, которые в действительности не существуют, как реальные объекты окружающего мира. Различают слуховые, зрительные, вкусовые, обонятельные галлюцинации и галлюцинации общего чувства.
Чаще других наблюдаются разнообразные слуховые галлюцинации. Больные слышат звонки, стук, отдельные неясные звуки, слова, фразы, разговоры одного или нескольких лиц. Голоса бывают громкие и тихие, знакомые и незнакомые, содержание их чаще неприятно для больного: они ругают его, угрожают, сговариваются наказать или причинить какой-либо вред больному или его близким. Нередко слуховые галлюцинации бывают императивными (приказывающими), и зачастую больной им безоговорочно подчиняется.
При галлюцинациях все попытки доказать больному ошибочность его утверждений оказываются безрезультатными. В изолированном виде галлюцинации встречаются сравнительно редко. Обычно они являются составной частью различных психопатологических синдромов, чаще всего сочетаясь с разными формами бреда.
Появление галлюцинаций, особенно в начале заболевания, обычно потрясает больного, сопровождается резким возбуждением, страхом, тревогой, что вызывает необходимость оказания неотложной терапии.
Зрительные галлюцинации разнообразны: от видения искр, дыма, пламени до более сложных, когда перед глазами больного развертываются красочные картины войны, пожара, наводнения и пр. Зрительные галлюцинации могут быть застывшими, неподвижными или, наоборот, постоянно меняющимися, как на сцене или в кино. Содержание их преимущественно неприятное, лишь в некоторых случаях зрительные галлюцинации вызывают у больного чувство удовольствия.
Вкусовые галлюцинации обычно сосуществуют с обонятельными: больные ощущают запахи гнили, испражнений, гноя, пища приобретает отвратительный вкус.
При галлюцинациях общего чувства (или, как их иначе называют, телесных галлюцинациях) больные испытывают неприятные ощущения в разных частях тела: им кажется, что их колют, щиплют, пропускают электрический ток и т. п.
Помощь больным
Доврачебная помощь должна обеспечить безопасность больного и окружающих, предотвратить опасные действия, вызванные страхом, тревогой, возбуждением. Поэтому меры по надзору за больным приобретают первостепенное значение, особенно при остром галлюцинаторном состоянии. Для уменьшения возбуждения вводят аминазин (2–4 мл 2,5 %-ного раствора) или тизерцин (2–4 мл 2,5 %-ного раствора) внутримышечно или эти же препараты внутрь по 100–200 мг в сутки.
При продолжении применения аминазина или тизерцина, дозы которых могут быть повышены по назначению врача до 300–400 мг в сутки, их сочетают с препаратами, избирательно действующими при галлюцинациях: трифтазин до 20–40 мг в сутки, или галоперидол до 15–25 мг в сутки, или триседил до 10–15 мг в сутки внутримышечно либо внутрь в тех же или несколько более высоких дозах, или этаперазин до 60–70 мг в сутки.
Помимо надзора за больными, медсестра следит за выполнением ими гигиенических мероприятий, в случае отказа пациента от пищи применяет кормление через зонд. Медсестра также должна тщательно следить за тем, принимает ли пациент лекарства, осматривая полость рта больного после дачи ему медикаментов.
Делирий алкогольный
Развитие алкогольного делирия и его клинические проявления
Алкогольный делирий (белая горячка) обычно развивается после запоя и периода прекращения потребления алкоголя (часто с отвращением к нему) с возникновением тяжелого похмельного синдрома.
Сон больного становится тревожным, сновидения кошмарными. Иногда перед засыпанием возникают зрительные галлюцинации. На 3–4-ю ночь возникает бессонница и обильные, чрезвычайно подвижные, яркие, чувственно окрашенные зрительные галлюцинации. Больные видят перед собой летающую паутину, множество подвижных насекомых, мелких животных (мышей, крыс), змей, иногда чертей. Временами на этом фоне появляются устрашающие фантастические образы. К зрительным галлюцинациям и иллюзиям присоединяются слуховые галлюцинации: над больными смеются, дразнят, называют пьяницей, обсуждают его поступки, ругают. Часты тактильные галлюцинации: ощущение, что по коже ползают мелкие насекомые.
Больные резко возбуждены, захвачены происходящим, отвечают «голосам», отбиваются от «чудовищ», ловят «насекомых».
Характерна изменчивость состояния: периоды резкого психомоторного возбуждения внезапно сменяются временным успокоением.
Обычно болезнь продолжается в течение 3–5 дней, причем на всем протяжении заболевания больной спит мало или совершенно не спит. Алкогольный делирий протекает с обилием вегетативных расстройств, из которых наиболее выражена резкая потливость. Отмечается гиперемия лица и конъюнктив. Пульс учащен до 150 уд/мин, артериальное давление повышено. Повышается температура тела.
Более тяжелые формы белой горячки чаще возникают после длительного массивного злоупотребления алкоголем или приема суррогатов у лиц, перенесших травму черепа или иные заболевания центральной нервной системы. Еще до появления психоза у них во время абстиненции обнаруживаются головная боль, рвота, смазанность речи и другие неврологические расстройства, судорожные припадки.
Опасное осложнение делирия – усиление вегетативных нарушений и прежде всего падение артериального давления с развитием коллапса, нарушениями сердечного ритма.
Лечение больных
Необходимы купирование психомоторного возбуждения и устранение бессонницы, поскольку наступление сна свидетельствует о приближающемся окончании психоза. Традиционным методом купирования делирия является применение 0,5–0,7 г барбамила со 100 мл 40 %-ного спирта. Наиболее сильные нейролептики седативного действия (аминазин, тизерцин по 50–100 мг внутримышечно) следует применять с осторожностью, учитывая их способность снижать артериальное давление и тем самым увеличивать риск возникновения коллапса. Более безопасны и достаточно эффективны высокие дозы транквилизаторов: 20–40 мг диазепама (седуксена, реланиума) внутривенно или внутримышечно, 100–150 мг элениума внутримышечно, а также феназепама – до 10 мг в сутки. Эффективно сочетание 0,6 г барбамила с 50 мг димедрола внутримышечно или 50 мг димедрола и 50 мг дипразина внутримышечно либо внутривенное (медленное) введение 30–40 мл 20 %-ного раствора оксибутирата натрия с 20–40 мг седуксена внутримышечно. Все лекарства вводятся медицинской сестрой по назначению врача. Лечение больных проводится, как правило, в специализированных психиатрических клиниках. Медицинская сестра осуществляет постоянное наблюдение за больными.
Инсулинотерапия
Метод инсулинотерапии
Инсулинотерапия является одним из распространенных методов лечения шизофрении. Для проведения инсулинотерапии оборудуется специальная палата с постоянным надзором и выделяется инсулиновая сестра. Метод лечения заключается во введении больному последовательно определенной дозы инсулина, что в конечном итоге приводит к инсулиновой гипогликемической коме. Инсулиновые комы положительно влияют на течение шизофрении. Лечение проводят 6 раз в неделю.
Терапию заканчивают постепенно, снижая дозу инсулина в течение 2 недель. Всего применяют от 15 до 50 ком в зависимости от лечебного эффекта и указаний врача.
Развитие и признаки гипогликемического состояния
При введении инсулина вначале развивается гипогликемическое состояние, которое затем переходит в коматозное состояние. В течение этого периода при углублении гипогликемии может возникнуть психомоторное возбуждение – больные мечутся в кровати, кричат, выкрикивают нечто нечленораздельное. В этих случаях их следует удерживать в кровати. После появления выраженного гипогликемического состояния в течение 2 дней дозу инсулина не повышают.
Затем дозу инсулина повышают каждые 2 дня, вплоть до появления коматозного состояния. Гипогликемическая кома, как правило возникает через 3–4 ч после введения инсулина и наступает вслед за гипогликемией.
В отличие от гипогликемического состояния, кома характеризуется полной утратой сознания. Больные не реагируют на оклики, болевые раздражители, дыхание сопровождается храпом, отмечается обильное слюнотечение. Исчезает роговичный рефлекс – легкое прикосновение ватным тампоном к роговице не вызывает ответной реакции. При углублении комы повышается мышечный тонус, могут развиться тонические судороги – больной выгибается в дугу, конечности вытянуты, голова запрокинута, челюсти сжаты. Постепенно падает наполнение пульса и нарастает цианоз лица.
Уход за больным
Во время проведения инсулиновой терапии больные нуждаются в постоянном наблюдении медицинской сестры. Медицинская сестра, проводящая инсулинотерапию, должна хорошо знать отличия гипогликемии от комы, с тем чтобы вовремя вывести больного из этих состояний. Продолжительность гипогликемии не должна превышать 4 ч. При неглубокой гипогликемии при сохранности сознания, когда больной может самостоятельно пить, в конце 4-го часа он получает 100–200 г сахара в виде сахарного сиропа. Сахар можно растворить в теплой воде или чае. В дальнейшем при нарастании нарушений сознания (появление оглушенности) гипогликемия купируется внутривенным вливанием 20–40 мл 40 %-ного раствора глюкозы с последующим приемом 200 г сахара в виде сиропа. После того как больной придет в сознание, сестра кормит его высококалорийным завтраком, содержащим углеводы, жиры (например, каша, хлеб с маслом). При невозможности введения глюкозы из-за глубоко расположенных вен или тромбофлебита глюкозу, сахарный сироп и завтрак вводят через зонд.
Коматозные состояния купируются так же, как и гипогликемические. Во время развития комы сестра должна неотлучно находиться около больного и при появлении тонических судорог, поверхностного прерывистого дыхания, исчезновении корнеального рефлекса немедленно купировать это состояние.
Методы удерживания психических больных
Удерживание психических больных
При неожиданно возникшем психомоторном возбуждении может возникнуть необходимость иммобилизации больного. Медицинская сестра должна знать основные приемы удерживания возбужденных больных. Эти приемы позволяют предотвратить возможность нанесения пациентом повреждений себе и окружающим лицам. К больному следует подходить, держа в руках одеяло (матрац, телогрейку), с тем чтобы смягчить наносимые им удары. Пациента желательно уложить и удерживать в постели. При этом один человек держит его за ноги выше колен, другой – за руки около кистей, третий – за плечи. Не следует надавливать на грудь – это может привести к перелому ребер. На лоб накладывают полотенце и привязывают его к кровати, давить руками на лоб нельзя. При затянувшемся возбуждении допустима кратковременная фиксация больного в кровати. Для этого используют длинные ленты, чулки, которые петлей надевают на кисти и лодыжки больного и привязывают к раме кровати.
Для того чтобы перевести больного в другую палату, надо подойти к нему со спины и, сложив его руки крест-накрест, идти рядом с ним. Больного сопровождают 2 медицинских работника, причем каждый из сопровождающих держит больного за одну руку около кисти и около локтя. Нельзя идти перед больным, т. к. он при этом может нанести удар головой или ногой.
Неврозы
Характеристика неврозов
Неврозы представляют собой группу благоприятно протекающих заболеваний, в основе которых лежат обратимые нарушения высшей нервной деятельности. Неврозы возникают как следствие психотравмирующей ситуации. К неврозам относят истерию, неврастению и невроз навязчивых состояний.
У всех больных неврозами с течением времени развиваются вегетативные расстройства – сердцебиение, одышка, выраженные сосудистые реакции.
Истерический невроз характеризуется лабильностью психики, внушаемостью, тенденцией к подражанию, фантазированию. У некоторых больных наблюдаются истерические припадки (см. «Неотложные состояния», «Судороги»).
Для невроза навязчивых состояний характерны навязчивые страхи, неуверенность в себе, нерешительность, повышенная ранимость психики больного.
Общие принципы лечения неврозов
При лечении неврозов по возможности следует устранить психотравмирующую ситуацию. Больных госпитализируют в психоневрологические больницы или лечат амбулаторно. Показано применение транквилизаторов, которые снижают чувство тревоги и улучшают сон. Больным проводят психотерапию.
Особенности работы медицинской сестры в психиатрическом стационаре
Структура психиатрического стационара
Обычное отделение психиатрической больницы состоит из 2 половин: беспокойной и спокойной, или санаторной. На беспокойной половине находятся больные в остром состоянии с психомоторным возбуждением или ступором, неправильным поведением, с галлюцинациями и бредом. В этом состоянии больные представляют опасность для себя и окружающих и в силу этого нуждаются в круглосуточном надзоре. Некоторых из них помещают в наблюдательную палату, где имеется постоянный пост, состоящий из санитара (санитарки) и медицинской сестры. На спокойную (санаторную) половину больных переводят в период выздоровления, когда они уже способны себя обслуживать и не представляют опасности для себя и окружающих.
Двери психиатрического отделения постоянно закрыты на специальный замок, ключи от которого имеются только у врачей и медицинского персонала. На окнах – решетки, сетки или небьющиеся стекла. Окна открываются только при наличии решетки, а форточки должны быть расположены вне пределов досягаемости больных.
Требования и обязанности медицинского персонала
Следует избегать яркой косметики и украшений, в особенности бус и серег. Медицинская сестра в отделении носит халат и шапочку или косынку. В отделении одновременно находятся несколько сестер, которые выполняют разные функции. Существуют общие правила, которые обязательны для всего медицинского персонала независимо от выполняемых ими обязанностей. Прежде всего необходимо терпеливое, доброжелательное и внимательное отношение к больным даже в тех случаях, когда они проявляют агрессивные тенденции. Вместе с тем медицинская сестра должна быть бдительна и постоянно помнить о том, что поступки психически больных бывают неожиданны и вследствие этого иногда приводят к трагическим последствиям.
Необходимо следить за тем, чтобы все двери оставались закрытыми, а ключи не попадали в руки больных и их родственников. Пациенты часто пытаются открыть двери с помощью черенков ложек, щепок, проволоки. Поэтому медицинская сестра периодически проверяет содержимое карманов больных, их прикроватных тумбочек, постелей. Кроме того, все двери отделения должны находиться в поле зрения персонала. Медицинская сестра должна следить за тем, чтобы в отделении не оставались без присмотра ножницы, лезвия и другие режущие и колющие предметы.
Обязанности сестер в отделении распределяются следующим образом: процедурная, инсулиновая (см. «Инсулинотерапия»), аминазиновая и постовая сестры.
В обязанности процедурной сестры входит выполнение терапевтических назначений, получение и хранение лекарств, вызов консультантов.
Инсулиновая сестра проводит инсулинотепию – один из методов лечения шизофрении.
Аминазиновая сестра раздает психотропные средства. Раздача производится в специальной комнате, оборудованной вытяжным шкафом, в котором хранятся уже открытые коробки с лекарствами, там же подготавливаются лекарства для раздачи больным, наполняются шприцы для инъекций. Перед раздачей лекарств, в особенности перед наполнением шприцев, сестра надевает резиновый фартук, поверх него еще один халат и марлевую маску. После окончания раздачи верхний халат, фартук и маску сестра снимает и хранит в специальном шкафу. Шприцы и посуду моют в резиновых перчатках. По окончании работы аминазиновый кабинет тщательно проветривают. Желательно раздачу лекарств и проведение инъекций психотропных средств производить только в пределах специальной аминазиновой комнаты. Больные не должны заходить в нее в отсутствие сестры. Не следует отворачиваться от лотка с лекарствами при их раздаче или разрешать больным самостоятельно брать себе таблетки.
Необходимо проверить, проглотил ли пациент лекарство. Для этих целей следует попросить его открыть рот и приподнять язык или шпателем проверить полость рта. Накопленные больным лекарства могут быть использованы с целью самоубийства. Сестра должна следить за тем, чтобы больные не собирали марлю и бинты в тех случаях, когда им накладывают компрессы и повязки. Перевязочный материал также может использоваться для суицидальных попыток.
В обязанности постовой сестры входит круглосуточное наблюдение и уход за больными. Она следит за выполнением распорядка дня, длительностью ночного сна и послеобеденного отдыха, трудотерапией, приемом пищи, санитарно-гигиеническими мероприятиями.
Уход и наблюдение за больными
Раз в неделю больные принимают ванну и меняют постельное белье. Особое внимание уделяется ослабленным больным, а также больным с суицидальными тенденциями. Ежедневно под наблюдением персонала больных выводят на прогулку в сад, огороженный забором с хорошо запирающейся калиткой, около которой остается пост.
Медицинская сестра обязана знать число больных, выводимых на прогулку, и уделять особое внимание тем, кто склонен к побегу и имеет суицидальные мысли. Ежедневно родственники передают больным передачи и в установленные дни и часы приходят на свидания. Медицинская сестра проверяет все, что передают больным. Она не имеет права, минуя врача, передавать записки, разрешать свидания и телефонные разговоры. В передачах и на свиданиях больным нельзя передавать режущие и колющие предметы, продукты в стеклянных банках, возбуждающие напитки, спички, сигареты.
Все продукты сестра хранит в специальном шкафу и выдает больным по мере необходимости. Свои наблюдения за больными сестра заносит в постовой журнал, который передается по смене. В журнале отражаются изменения состояния больных, особенности их поведения и высказываний. В детских и старческих отделениях работа медицинского персонала имеет особенности, связанные с возрастом больных. В этих случаях основное значение приобретают уход и кормление больного.
Психопатии
Понятие, проявление, лечение
Психопатия – особый патологический склад личности, в основе которого лежит врожденная неполноценность нервной системы. Люди с психопатическими особенностями отличаются недостаточной психической приспособляемостью к окружающему, страдают от своего характера сами и причиняют страдания окружающим. Психопатии весьма разнообразны по своим проявлениям. По существу психопатия – это декомпенсация у лиц со своеобразным характером.
Лечение психопатии преследует цель помочь больным компенсироваться в социальном и трудовом аспектах. Значительная роль при этом принадлежит не только врачу, но и медицинской сестре, которая принимает активное участие во всех мероприятиях. По указанию врача сестра проводит с больным соответствующие беседы, следит за выполнением трудового режима.
Психотерапия
Осуществление психотерапевтического воздействия на больного
Психотерапия – словесное воздействие на психику больного с лечебной целью. Роль медицинской сестры в психотерапевтическом воздействии на больного очень велика. Большую роль играет тактичное, вежливое обращение, недопустимы грубость, раздражительность, нетерпимость. Каждое вовремя сделанное, уместное замечание сестры оказывает положительное воздействие на больного, в то время как неосторожно брошенная реплика может ухудшить его состояние.
Медицинская сестра при общении с больным должна вселять в него уверенность в выздоровлении, создавать оптимистическое отношение к будущему, вырабатывать правильные трудовые установки.
Наиболее эффективна психотерапия при неврозах, психопатиях, алкоголизме и наркоманиях. Психотерапевтическое воздействие играет роль в лечении и больных с психозами. Необходимо помнить, что в присутствии больных нельзя обсуждать особенности их состояния и лечения.
Ступор
Причины возникновения и уход
Ступор – психомоторная заторможенность – может возникнуть у больных шизофренией, после острой психической травмы, при тяжелых соматических заболеваниях, инфекциях и отравлениях. Ступор может быть депрессивным, т. е. развиваться на фоне депрессии.
Кататонический ступор обычно развивается в начале заболевания шизофренией, более или менее внезапно, перемежается с возбуждением, причем эти состояния могут сменять друг друга на протяжении дня. Обездвиженность чаще бывает неполной, тонус мышц может быть понижен, иногда больные застывают в приданных им позах или принимают внутриутробную позу (с прижатыми к подбородку коленями и вытянутыми в виде хоботка губами).
Медицинская сестра осуществляет строгий надзор за больными, т. к. в случаях психического заболевания ступор может сменяться агрессией. У обездвиженных больных медсестра проводит профилактику пролежней, а при необходимости проводит кормление больного через зонд, осуществляет основные гигиенические мероприятия.
Сумеречное состояние
Проявление и клиническая картина
Наиболее важным признаком сумеречных состояний является внезапное расстройство сознания. Обычно без видимой причины, без каких-либо предвестников наступает такое изменение сознания, при котором поведение больного начинает определяться остро возникающими галлюцинаторно-бредовыми явлениями устрашающего характера.
Внешне больные кажутся мало изменившимися, часто их деятельность остается последовательной, что сразу же позволяет отличить эти состояния от делирия. Однако первый же обращенный к больному вопрос или сказанное им слово показывают, что больные дезориентированы: не понимают, где они находятся, не узнают окружающих их людей, не могут назвать число, месяц, год, не помнят своего имени и имен близких им людей. Речь больных связная, грамматически правильно построенная, но в то же время беседовать с ними невозможно. Они не отвечают на вопросы, сами не ждут ответа на свои высказывания. Они говорят, ни к кому не обращаясь, как бы сами с собой. Характерна относительная однообразность состояния с резко выраженными аффективными расстройствами в виде злобы, напряженности, тоски и страха, бессмысленной ярости. В более редких случаях глубина сумеречного нарушения сознания менее выражена, ориентировка в известной мере сохраняется, бред и галлюцинации могут быть невыраженными.
Наблюдается внешне упорядоченное поведение, однако возможны аффекты страха, злобности, напряженности, приступы внезапной агрессивности и жестокости (дисфорический тип сумеречного состояния).
Особая опасность сумеречного состояния заключается в том, что, несмотря на внешне упорядоченное поведение, больные могут совершать неожиданные тяжелые агрессивные действия, нападая на окружающих, разрушая все на своем пути. Агрессивность, жестокость отличают сумеречные состояния.
Сумеречные состояния могут чередоваться с эпилептическими припадками, быть единственным проявлением эпилепсии, периодически повторяться или возникнуть всего 1 раз.
Лечение и уход
Больному необходимо обеспечить условия, предотвращающие возможность несчастного случая. Пациента фиксируют, затем укладывают на кровать, вводят лекарства и удерживают до окончания приступа, если он кратковременный, или до эвакуации в психиатрическую больницу. При возбуждении назначают аминазин или тизерцин по 2–3 мл 2,5 %-ного раствора внутримышечно повторно. Медицинская сестра осуществляет за больным непрерывное наблюдение.
Фармакотерапия психических нарушений
Принципы фармакотерапии
Фармакотерапия психических нарушений проводится нейролептическими препаратами, антидепрессантами, транквилизаторами.
Нейролептики применяют в основном при лечении психозов. Они эффективно купируют состояние психомоторного возбуждения, вызывают обратное развитие бреда, галлюцинаций, упорядочивают мышление и поведение. Аминазин обладает выраженными седативными (успокаивающими) свойствами. Назначают в основном для купирования психомоторного возбуждения в дозе 75–100 мг внутримышечно в сочетании с 1 мл димедрола и 1 мл кордиамина. Теми же свойствами обладает тизерцин, который применяется в несколько меньших дозах – 50–75 мг однократно.
Трифтазин, галоперидол, триседил, мажептил применяют при лечении шизофрении только по указанию врача.
Антидепрессанты воздействуют на депрессивную симптоматику. Основными представителями этой группы являются мелипрамин и амитриптилин.
Транквилизаторы обладают успокаивающими свойствами, снимают страх, тревогу, напряженность, нормализуют сон.
Транквилизаторы назначают при невротических, реактивных состояниях, реже при лечении психозов. Наиболее распространенными представителями этой группы являются диазопам, седуксен, реланиум, тазепам, элениум, рудотель, феназепам, а также гипнотические средства – радедорм (нитразепам), реладорм. Психотропные средства назначают обычно внутрь после еды. Желательно запивать их молоком.
Побочные неврологические эффекты
При лечении психотропными средствами могут возникнуть побочные явления и осложнения. Перечисленные ниже основные нарушения такого рода медицинская сестра должна знать и уметь оказать неотложную помощь.
Неврологические побочные эффекты:
1) паркинсонизм по клинической картине не отличается от описанного дрожательного паралича. Для лечения назначают циклодол, паркопан, мидантан и др.;
2) дискинезии представляют собой нарушения двигательных функций в области рта с постоянными насильственными движениями жевательной мускулатуры, хоботковыми движениями губ, высовыванием языка. Наблюдаются периодически возникающие экситомоторные кризы, протекающие с общим недомоганием, слабостью, вегетативными нарушениями, тахикардией, обильным слюнотечением, потливостью. Такие кризы сопровождаются беспокойством, тревогой, страхом.
При возникновении этих нарушений медицинская сестра должна дать больному 2–3 таблетки циклодола (4–6 мг), ввести подкожно кофеин с витаминами B и С, а внутримышечно – 1–2 мл 0,5 %-ного раствора седуксена, дать хлорид кальция внутрь.
Если указанные мероприятия не помогают в течение 30–45 мин, можно ввести внутримышечно 25 мг аминазина;
3) акатизия (таксикинезия) – непреодолимое стремление к перемене положения тела, постоянному движению, ходьбе, топтанию на месте. Субъективно это сопровождается ощущением взвинченности, возбуждения, тревоги. В этих случаях также назначают корректоры по указанию врача.
Побочные психические эффекты
К ним относятся депрессия, нарушение сна, маниакальные состояния и делирий.
Все эти осложнения лечат по указанию врача. Медицинская сестра должна уметь оказывать неотложную помощь при делирии. Возникает он неожиданно, остро, в вечерние часы.
Клиническая картина напоминает алкогольный делирий. Лечение такое же, как при алкоголизме.
Побочные соматовегетативные эффекты
Возможно внезапное падение артериального давления, особенно при перемене положения тела, возникает, как правило, в начале лечения нейролептиками, чаще аминазином и тизерцином. С целью профилактики инъекции препаратов делают в сочетании с кордиамином в положении лежа. После инъекции больные лежат 1–2 ч. Задержка мочи возникает при лечении некоторыми антидепрессантами. При появлении этого осложнения больным кладут на низ живота теплую грелку, по назначению врача делают инъекцию прозерина.
Шизофрения
Причины и проявления шизофрении
Шизофрения (в переводе – расщепление психики) – часто встречающееся в психиатрической практике. Психическое заболевание с нарастающим эмоциональным оскудением и расстройством мышления при формально сохранной памяти.
Значительную роль в возникновении шизофрении играют эндокринно-обменные нарушения. Заболевание начинается в молодом возрасте, но известны случаи детской и поздней (после 40 лет) шизофрении.
Течение шизофрении может быть непрерывным, периодическим и смешанным.
Вялотекущая форма шизофрении – одна из форм непрерывной шизофрении. Она характеризуется изменениями личности, появлением не свойственных ранее больному психопатоподобных черт характера – раздражительности, патологической замкнутости, враждебности к людям.
Развивается психическая астения с вялостью, падением продуктивности, повышенной чувствительностью к внешним раздражениям (гиперестезия). Возникают нарушения мышления, паралогичность, склонность к рассуждательству, вязкость, обстоятельность, неумение выделить главное.
На фоне этих изменений у некоторых больных появляются навязчивости и фобии вычурного противоестественного характера: навязчивая мысль задушить своего ребенка, выколоть себе глаза, навязчивый страх смерти при хорошем физическом состоянии. Нередко возникают необычные ощущения – сенестопатии (больные ощущают шевеление извилин мозга, ползание микробов по коже, отрывание мышц от костей).
Лечение и уход
Лечение заболевания проводят в психиатрической больнице. Задачей медицинской сестры является постоянное наблюдение за больными, контроль за приемом лекарств и соблюдением режима.
Эпилепсия
Характеристика эпилепсии
Это хроническое заболевание головного мозга, характеризуется повторными судорожными припадками (см. «Неотложная помощь и доврачебная реанимация»).
Раздел 13 Уход за больными со злокачественными новообразованиями
Злокачественные новообразования
Проблема борьбы со злокачественными новообразованиями является одной из наиболее актуальных в медицине и затрагивает многие аспекты социальной жизни.
Злокачественные новообразования, в отличие от других клеток и тканей организма, характеризуются неудержимым ростом клеток с прорастанием в соседние ткани, метастазированием (перенос опухолевых клеток с током лимфы или крови в другие органы и ткани), рецидивированием (появление опухоли на том же месте после ее удаления). В результате метаболических изменений, происходящих в организме больного, опухолевый процесс чаще всего приводит к общему истощению (кахексии). Злокачественные опухоли из эпителиальной ткани называют раком, а из соединительной – саркомой.
Среди причин, вызывающих злокачественные опухоли, можно выделить влияние факторов внешней среды: химические, физические, биологические агенты и влияние внутренней среды организма. Большое значение имеют косвенные признаки: образ жизни, наследственная предрасположенность, поражение и заболевания различных органов и систем органов.
Степень тяжести злокачественного опухолевого процесса принято обозначать стадиями.
Стадия I – небольших размеров поверхностная язва или опухоль, не прорастающая в глубжележащие ткани и не сопровождающаяся поражением близлежащих регионарных лимфатических узлов. Лечение, проводимое в этой стадии, наиболее успешно.
Во II стадии опухоль уже прорастает в окружающие ткани, имеет небольшие размеры и дает метастазы в ближайшие лимфатические узлы.
Малая подвижность и крупный размер опухоли наряду с поражением регионарных лимфатических узлов характерны для III стадии заболевания. В этой стадии еще возможно провести лечение, особенно с помощью комбинированных методов, но результаты его хуже, чем в I и II стадиях.
В IV стадии имеется обширное распространение опухоли с глубоким прорастанием в окружающие ткани, с метастазами не только в регионарные лимфатические узлы, но и в отдаленные органы, выраженная кахексия. В этой стадии только у небольшого числа больных химиотерапевтический и лучевой методы лечения позволяют добиться длительного клинического эффекта. В остальных случаях приходится ограничиваться симптоматическим или паллиативным лечением. Только при своевременном распознавании злокачественных опухолей можно рассчитывать на успех лечения, иначе прогноз становится крайне неблагоприятным.
Существует группа заболеваний, на фоне которых чаще всего возникают злокачественные опухоли. Это так называемые предраковые состояния. Рак языка или губы развивается чаще всего на местах белых пятен или длительно не заживающих трещин слизистой оболочки; рак легкого – на месте хронических воспалительных процессов, а рак шейки матки – на месте ее эрозий.
В начальных стадиях некоторые формы рака протекают почти бессимптомно, и больные часто не обращаются за врачебной помощью.
Лечение злокачественных опухолей
Лечение злокачественных опухолей мягких тканей включает в себя три основных метода (хирургический, лучевой и химиотерапевтический), использующихся самостоятельно или в комбинации. Среди указанных методов доля хирургических вмешательств составляет до 40–50 %. К хирургическим способам лечения относятся ножевое или электрохирургическое иссечение опухолей мягких тканей, методы замораживания опухолевой ткани (криохирургия или криодеструкция) и разрушение опухоли при помощи лазерного луча. Существует комплексный метод, когда применяют все три вида лечения.
При лучевом лечении больных (наружное его применение) возникают повреждения кожи. Может наступить покраснение (эритема), которое соответствует ожогу I степени. В случае получения очень большой дозы облучения наступает отслойка наружных слоев кожи и наконец омертвение ее, соответствующее ожогу III степени.
При уходе за этими больными большое значение имеет профилактика инфицирования лучевой язвы. Для ликвидации местных реакций применяют различные мази, эмульсии и кремы, в состав которых входят эмульсия алоэ или тезана, линол, цигерол, гексерол, масло ягод облепихи, витамины А, Е, высококачественные жиры. При реакции слизистой оболочки прямой кишки или влагалища указанные препараты вводят в виде микроклизм и тампонов. Через несколько недель воспаление полностью исчезает, хотя надолго сохраняется пигментация данного участка кожи.
При распространении ракового процесса по всему организму в виде метастазов, при неоперабельных опухолях, локализующихся в жизненно важных органах, единственно возможным может быть лечение химиопрепаратами и гормонами.
Лучевая терапия, а также химиотерапия могут создать условия для выполнения в дальнейшем и хирургической операции. Так, при раке молочной железы проведение курса лучевой терапии вызывает исчезновение метастазов в подмышечных лимфатических узлах и дает возможность проведения хирургической операции. При тяжелых раковых поражениях пищевода проведение лучевой терапии или химиотерапии способствует восстановлению прохождения пищи по пищеводу. При метастазах в лимфатические узлы средостения, которые сдавливают легкие и сосуды, проведение курса лучевой терапии уменьшает сдавление сосудов, что снижает отек тканей и улучшает функцию дыхания.
Pадикальные операции при опухолях мягких тканей
При этих операциях вмешательства обеспечивают удаление опухоли в пределах здоровых тканей в едином блоке с регионарным лимфатическим аппаратом при соблюдении правил абластики и антибластики.
Паллиативные операции при опухолях мягких тканей
Наряду с радикальными производят так называемые паллиативные операции, направленные на удаление основной массы опухоли, чтобы впоследствии воздействовать на оставшиеся опухолевые клетки в ложе новообразования или его метастаза с помощью лучевой терапии или цитостатических препаратов. Паллиативные операции рекомендуются в случае, если организм больного значительно ослаблен и не готов к радикальной операции. Кроме того, паллиативные операции показаны, когда опухоль расположена в сложном для операции месте или достигла неоперабельной стадии. Еще одним показанием к паллиативной операции служит пожилой возраст больного.
Операции по неотложным показаниям и диагностические операции
Выполняют операции по неотложным показаниям при непосредственной угрозе жизни больного в связи с осложненным течением заболевания (в частности, при распаде опухоли с кровотечением). Особое место в хирургическом лечении опухолей мягких тканей занимают диагностические операции, являющиеся, как правило, заключительным этапом диагностики.
Особенности проведения хирургических операций при опухолях мягких тканей
Одним из основных принципов производства хирургических операций при опухолях мягких тканей является принцип зональности, который предполагает удаление опухоли в пределах здоровых тканей одного органа единым блоком с регионарным лимфатическим аппаратом либо вместе с органом, в котором она располагается, с одновременным удалением всего регионарного лимфатического аппарата также единым блоком. Всем участникам операции необходимо также выполнять принципы абластики и антибластики, направленные на предупреждение распространения в ране опухолевых клеток, которые являются источником развития рецидивов и метастазов.
Oбязанности медсестры при проведении хирургической операции по поводу опухолей
Даже при абластично выполняемой операции пересечение тканей всегда связано с возможностью попадания на рану элементов опухоли, в связи с чем нужно предпринимать ряд мер, направленных на предупреждение такого попадания. Так же, как и при полостных хирургических вмешательствах, операционная сестра должна знать о необходимости как можно чаще менять салфетки, которые изолируют удаляемый препарат от операционного поля. Для осушивания раневой поверхности не следует применять одни и те же марлевые салфетки, шарики. После каждого употребления инструменты должны быть обработаны спиртом и только после этого вновь поданы хирургу. После каждого этапа операции необходимо не только обрабатывать руки в антисептическом растворе с последующим осушиванием марлевой салфеткой, но и протирать их спиртом.
При раке кожи широко применяется электрохирургическое лечение: электроиссечение и электрокоагуляция. Иссекают опухоль в широких пределах, в частности при карциноме кожи достаточно отступить от края опухоли на 2–3 см, а при меланобластомах – не менее 5 см. В случае удаления больших опухолей может возникнуть необходимость в аутопластике свободным кожным лоскутом или филатовским стеблем для закрытия раневого дефекта после широкого иссечения.
В лечении опухолей, расположенных на лице, нашел распространение метод криотерапии и лазерной терапии. При первом методе под воздействием низких температур происходит кристаллизация воды в клетках опухоли, приводящая к их гибели. При втором методе опухоль некротизируется под воздействием лазерного облучения. Помимо непосредственного влияния на опухоль, лазерный луч может быть применен в качестве светового скальпеля.
Особенности ухода за онкологическими больными
Особенностью ухода за больными со злокачественными новообразованиями является необходимость особого психологического подхода. Нельзя допускать, чтобы больной узнал истинный диагноз. Терминов «рак», «саркома» следует избегать и заменить их словами «язва», «сужение», «уплотнение» и т. д. Во всех выписках и справках, выдаваемых на руки больным, диагноз тоже не должен быть понятным для пациента. Следует быть особенно осторожным в беседе не только с больными, но и с их родственниками.
Онкологические больные имеют очень лабильную, уязвимую психику, что необходимо иметь в виду на всех этапах обслуживания этих больных. Если нужна консультация со специалистами другого медицинского учреждения, то вместе с больным направляется врач или медицинская сестра, которые перевозят документы. Если такой возможности нет, то документы посылают по почте на имя главного врача или выдают родственникам больного в запечатанном конверте.
Действительный характер заболевания можно сообщить только ближайшим родственникам больного.
Надо стараться отделить больных с запущенными опухолями от остального потока больных. Желательно, чтобы больные с начальными стадиями злокачественных опухолей или предраковыми заболеваниями не встречали больных, имеющих рецидивы и метастазы. В онкологическом стационаре вновь прибывших больных не следует помещать в те палаты, где есть больные с поздними стадиями заболевания.
При наблюдении за онкологическими больными большое значение имеет регулярное взвешивание, так как падение массы тела является одним из признаков прогрессирования болезни. Регулярное измерение температуры тела позволяет выявить предполагаемый распад опухоли, реакцию организма на облучение. Данные измерения массы тела и температуры должны быть зафиксированы в истории болезни или в амбулаторной карте.
При метастатических поражениях позвоночника, нередко возникающих при раке молочной железы или легких, назначают постельный режим и подкладывают под матрац деревянный щит во избежание патологических переломов костей. При уходе за больными, страдающими неоперабельными формами рака легких, большое значение имеют пребывание на воздухе, неутомительные прогулки, частое проветривание помещения, так как больные с ограниченной дыхательной поверхностью легких нуждаются в притоке чистого воздуха.
Необходимо обучить больного и родственников мероприятиям гигиенического характера. Мокроту, которую часто выделяют больные, страдающие раком легких и гортани, собирают в специальные плевательницы с хорошо притертыми крышками. Плевательницы нужно ежедневно мыть горячей водой и дезинфицировать 10–12 %-ным раствором хлорной извести. Для уничтожения зловонного запаха в плевательницу добавляют 15–30 мл скипидара. Мочу и испражнения для исследования собирают в фаянсовое или резиновое судно, которое следует регулярно мыть горячей водой и дезинфицировать хлорной известью.
Важен правильный режим питания. Больной должен получать пищу, богатую витаминами и белками, не менее 4–6 раз в день, причем следует обращать внимание на разнообразие и вкусовые качества блюд. Придерживаться каких-либо специальных диет не следует, нужно лишь избегать чрезмерно горячей или очень холодной, грубой, жареной или острой пищи. На клинически проявляющихся стадиях развития лювых злокачественных новообразований показано усиленное белковое питание. Причиной такой необходимости служит более активный распад белков в организме.
Больных с запущенными формами рака желудка следует кормить более щадящей пищей (сметана, творог, отварная рыба, мясные бульоны, паровые котлеты, фрукты и овощи в размельченном или протертом виде и др.). Во время еды обязателен прием 1–2 ст. л. 0,5–1 %-ного раствора хлористоводородной кислоты. Выраженная непроходимость твердой пищи у больных с неоперабельными формами рака кардиального отдела желудка и пищевода требует назначения калорийной и богатой витаминами жидкой пищи (сметана, сырые яйца, бульоны, жидкие каши, сладкий чай, жидкое овощное пюре и др.). Иногда улучшению проходимости способствует следующая смесь: спирт-ректификат 96 %-ный – 50 мл, глицерин – 150 мл (по 1 ст. л. перед едой).
Прием указанной смеси можно комбинировать с назначением 0,1 %-ного раствора атропина по 4–6 капель на 1 ст. л. воды за 15–20 мин до еды. При угрозе полной непроходимости пищевода необходима госпитализация для паллиативной операции.
Для больного, имеющего злокачественную опухоль пищевода, следует иметь поильник и кормить его только жидкой пищей. В этом случае часто приходится пользоваться тонким желудочным зондом, проводимым в желудок через нос. Зачастую приходится переходить на парентеральное введение питательных веществ. Чаще всего используют растворы глюкозы с добавлением витаминов, растворы аминокислот, белковые смеси.
Уход за больными после брюшно-промежностных операций
В послеоперационный период особое внимание необходимо уделить уходу за раной в области промежности. Избыточное промокание кровью повязки в первые часы после операции должно вызвать тревогу.
Если общее состояние больного при этом остается удовлетворительным (пульс достаточного наполнения, нет резкого падения артериального давления) и кровотечение из раны невелико, то по назначению врача вполне достаточно сменить повязку. При продолжающемся кровотечении необходимо переливать кровь и кровезаменители. При неэффективности мероприятий по остановке кровотечения врач производит ревизию раны и перевязку кровоточащего сосуда. Обычно тампоны удаляют не сразу, а постепенно подтягивая их, начиная со 2-х и кончая 4–5-ми сутками после операции.
После удаления тампонов рану в области промежности необходимо ежедневно промывать слабым (бледно-розовым) раствором перманганата калия, 2 %-ным раствором борной кислоты с добавлением перекиси водорода, раствором риванола через резиновую трубку или катетер, конец которых должен достигать наиболее глубоких участков дна раны. Больной при этой процедуре должен лежать на левом боку с согнутыми в тазобедренных и коленных суставах ногами, придерживая рукой правую ягодицу, облегчая этим манипуляции.
При наличии значительного количества гнойных налетов на раневой поверхности перед промыванием полезно произвести ее очистку салфеткой, смоченной 3 %-ным раствором перекиси водорода, хлорамином, а после промывания оставить в ране тампон, смоченный раствором фурацилина 1: 1000. Введение тампонов с мазью Вишневского или метилурациловой мазью менее желательно, так как это может привести к задержке отделяемого.
У женщин, кроме приведенной выше обработки, нужно промыть влагалище каким-либо антисептическим раствором (риванол 1: 500 и т. д.), так как скопившийся секрет может оказаться источником инфекции. Завершается перевязка раны обработкой ее краев 3–5 %-ным спиртовым раствором йода и наложением Т-образной повязки.
Через 12–15 дней после операции больному при отсутствии осло жнений разрешается вставать. Если рана чистая, то в этот период больной должен 1–2 раза в день применять ванночки с перманганатом калия (вплоть до выписки из стационара). При экстирпации прямой кишки и брюшно-анальной резекции в пресакральном пространстве оставляют резиновый дренаж. Его удаляют только после полного прекращения выделений. При этом предпочтительно позднее постепенное удаление дренажной трубки из пресакрального пространства, так как раннее одномоментное ее удаление может привести к слипанию узкого раневого канала, что повлечет за собой образование гнойника.
Первое подтягивание трубки после передней резекции прямой кишки на 1–2 см производят на 3–4-й день после операции. Полностью трубку удаляют на 10–11-й день после операции.
После экстирпации прямой кишки дренажную трубку удаляют на 4–6-е сутки после операции.
Невакуумный дренаж регулярно промывают раствором фурацилина. При этом следует учитывать, что отсутствие отделяемого из дренажа может быть обусловлено как его закупоркой сгустками крови, так и отсутствием экссудата. При отсутствии экссудата промывание дренажной трубки нецелесообразно, так как это способствует внедрению инфекции через дренаж. Если температура тела больного не высока, общее состояние удовлетворительное, то при отсутствии отделяемого необходимость в промывании отпадает. В противном случае необходимо промыть дренаж антисептическим раствором (фурацилина и др.) через резиновую трубку меньшего размера, которую вводят в дренаж, и при помощи шприца производят промывание. Края кожи вокруг дренажа смазывают 3–5 %-ным спиртовым раствором йода.
Послеоперационный период может осложняться нагноением промежностной раны. При открытом методе ведения раны распознавание нагноения не представляет особых трудностей. При зашивании ее наглухо возможно образование слепых недренируемых карманов, заполнение их экссудатом, являющимся хорошей питательной средой для микрофлоры. Для лечения этого осложнения необходимо широко дренировать полость образовавшегося гнойника, промывать ее антисептическими растворами с антибиотиками, а также проводить общие мероприятия для повышения реактивности организма.
Особого ухода за культей низведенной кишки при сфинктеро-сохраняющих операциях не требуется. Необходимо лишь обрабатывать ее 3 %-ным раствором перекиси водорода. Через 2–3 дня после операции врач удаляет тампон с мазью Вишневского, введенный во время операции. Нужно отметить, что предоперационное облучение понижает сопротивляемость ткани инфекции, что приводит к раннему и массивному обсеменению послеоперационной промежностной раны микроорганизмами и увеличению частоты гнойных осложнений.
Вяло заживающие раны с некротическими налетами длительное время издают гнилостный запах, резко болезненны, причем боль усиливается по ночам. Для их лечения применяют антибиотики, которые назначают в зависимости от чувствительности к ним микрофлоры ран, протеолитические ферменты. Уже через 2 суток после применения протеолитических ферментов увеличивается количество гнойного отделяемого, в течение 6–9 дней раны полностью очищаются от некротических масс и гноя, появляются розовые грануляции, уменьшаются боли. После полного очищения промежностной раны можно наложить на нее вторичные швы для ускорения заживления.
Уход за больными с колостомой и двуствольным анусом
Прежде всего необходимо надежно изолировать колостому от брюшной раны (заклеить брюшную рану не только чистой марлевой салфеткой, но и целлофановой пленкой). При плоской колостоме на ее область в послеоперационный период накладывают повязку с синтомициновой или какой-либо другой мазью. Края кожи при покраснении смазывают крепким раствором перманганата калия. В дальнейшем уход сводится к наложению салфеток с вазелином и замене их по мере необходимости. Ношение калоприемника впоследствии считается не только необязательным, но и нежелательным, так как это ведет к присасыванию и выпадению слизистой оболочки выведенной кишки. Предпочтительнее носить поясок в виде набрюшника с клеенчатым участком слева, куда вставляют пластмассовое кольцо соответственно колостоме, а поверх кольца подшивают резиновый клапан, пристегивающийся к поясу ремешками. Под этот клапан кладут небольшую марлевую повязку, прикрывающую колостому. Повязка придавливается клапаном путем застегивания ремешков. При надобности ремешки отстегивают, производят туалет и меняют повязку.
Двуствольный анус врач обычно вскрывает на 2-й день после операции. Возникающее кровотечение останавливают путем обработки 3 %-ным раствором перекиси водорода. При неэффективности этого метода перевязывают кровоточащий сосуд. В дальнейшем осуществляют те же мероприятия по уходу, что и при плоской колостоме.
Большое значение имеет уход за больными с двуствольным а н у сом, наложенным для выключения дистального участка кишки. В этих случаях промывают дистальный участок кишки для освобождения его от застоявшихся каловых масс. Для этого под больного подкладывают резиновое надувное судно, в дистальный конец кишки вводят резиновую трубку, предварительно смазанную вазелиновым маслом, на небольшую глубину и промывают его слабым раствором перманганата калия до чистой воды. Обработка послеоперационной раны сводится к ежедневному смазыванию 3–5 %-ным спиртовым раствором йода. В послеоперационном периоде послеоперационная рана может нагноиться (появляются признаки воспаления, инфильтрация тканей вокруг раны, боли, повышается температура тела). Производит диагностическое зондирование раны пуговчатым зондом. При появлении гноя близлежащие швы снимают, рану промывают антисептическим раствором. В дальнейшем ежедневно производят перевязки с наложением на рану стерильных салфеток, смоченных гипертоническим (10 %-ным) раствором хлорида натрия с антибиотиками. В ряде случаев во время операции в брюшной полости оставляют дренажи. Нужно следить за их проходимостью и систематически промывать. При отсутствии отделяемого врач удаляет дренажи на 3–4-й день после операции.
При появлении осложнений в послеоперационный период (несостоятельность анастомоза, образование тонкокишечных свищей) на кожу может попадать кишечное содержимое, вызывающее мацерацию и повреждение кожи. Для предотвращения этого окружающие участки кожи защищают толстым слоем пасты Лассара. При длительном нахождении больного в вынужденном положении могут развиться пролежни, пиодермии. Для их профилактики кожу задней поверхности тела систематически протирают камфорным спиртом, при начинающихся пролежнях применяют раствор перманганата калия, метилурациловую мазь, мазь «Ируксол».
Уход за больными после операций мастэктомии
Довольно травматичной операцией является мастэктомия. В результате удаления молочной железы и регионарных лимфатических узлов подмышечной, подключичной и позадилопаточной областей образуется обширный дефект тканей, пересекаются многочисленные лимфатические сосуды, что ведет к длительному выделению раневой жидкости.
Эти операции обычно заканчиваются дренированием раны с принудительным отсасыванием отделяемого вакуум-отсосом. У-образные дренажи из эластичного полиэтилена с множеством боковых отверстий через 2 контрапертуры вводят в область послеоперационной раны так, чтобы один из них располагался в подмышечной области, куда поступает отделяемое из позадилопаточной и подключичной областей, а второй – в области лоскута. При помощи тройника оба дренажа соединяют с резиновой трубкой, которую присоединяют к аппарату Боброва. Для герметизации системы в области выхода дренажей накладывают кожные фиксирующие швы. Обычно при правильно наложенной герметизированной системе кожные лоскуты плотно прилегают к подлежащим тканям. Это делает необязательным наложение бинтовой повязки, можно ограничиться лишь марлевой наклейкой на область послеоперационной раны. Вместо аппарата Боброва иногда используют герметичную емкость и баллон Ричардсона с клапаном или другое приспособление, при помощи которого можно откачивать воздух из резервуара.
Перевязочная медсестра должна следить за герметичностью системы, откачивать воздух из сосуда, сливать жидкость из него и фиксировать ее количество. У больных с незначительно развитым подкожным жировым слоем количество выделяющейся жидкости минимально, однако систему нужно держать в течение 3–5 суток. У тучных больных приходится пользоваться вакуум-отсосом в течение 5 и даже 7 суток.
После удаления дренажей у большинства больных возникает лимфорея в подмышечной и подключичной областях. В этом случае необходимы ежедневные пункции с полной эвакуацией жидкости. Эти пункции обычно производит лечащий врач, однако опытная медсестра онкологического учреждения также должна их выполнять (по согласованию с врачом). Техника этих пункций следующая. Производят обработку кожи в области скопления жидкости спиртом и 3 %-ным спиртовым раствором йода, затем определяют пальцем центр полости, куда и вводят иглу, прокалывая лишь кожу. Эту манипуляцию необходимо проводить с максимальной осторожностью, так как в глубине этой полости проходят незащищенные подключичные вена и артерия. Обычно на исходе первой недели после операции количество жидкости составляет 80–100 мл (в некоторых случаях больше). Затем количество жидкости постепенно уменьшается, и обычно через 3 недели ежедневные пункции можно прекратить и перейти лишь на тугое бинтование.
Раздел 14 Как сохранить здоровье
Состояние здоровья
Здоровье – один из основных источников счастья, радости и полноценной жизни. К сожалению, многие люди лишь тогда начинают по-настоящему ценить свое здоровье и вести более рациональный образ жизни, когда оно уже серьезно нарушено. Глубоко ошибаются те люди, которые надеются с помощью медикаментов поправить здоровье, испорченное злоупотреблением и пренебрежением к нему в молодости. Пока здоровье есть, мы попросту о нем не думаем и не заботимся, а когда его нет, тратим много времени, сил и средств на его восстановление, что, к великому сожалению, не всегда возможно.
Сам человек во многом повинен в возникновении и развитии ряда заболеваний, особенно таких, как гипертония, атеросклероз, болезни сердца. Преждевременная старость – это тоже результат пренебрежительного отношения к себе, нежелание или неумение следить за состоянием своего здоровья. Причины же спрятаны и зреют в тончайших процессах мозга, в его почти неуловимых химических реакциях, в молекулах мозгового вещества, собираюших и безжалостно суммирующих до патологических размеров все то, что человек переживает на протяжении всей своей жизни: бесконечные эмоциональные разряды, расстройства, длительные гнетущие неприятности. Мы должны вмешиваться в назревающую болезнь еще в той стадии, когда нет ни гипертонии, ни склероза, ни инфаркта миокарда.
Каждый из нас, для того чтобы своевременно предотвратить ряд серьезных заболеваний, должен в первую очередь хорошо знать от каких факторов зависит здоровье, как легко его можно потерять и с помощью каких средств и методов сохранить.
Факторы риска
В развитии многих болезней играют роль не только непосредственные причины, их вызвавшие, но и предрасполагающие факторы, т. н. факторы риска. К их числу относятся: малоподвижный образ жизни, нерациональное питание, употребление никотина и алкоголя, эмоциональные стрессы.
Эмоции – ответная реакция организма на те или иные раздражители. Печаль, страх, горе, испуг, гнев, злоба, вражда, обида, чрезмерная мнительность и неудовлетворенность приводят человека к потере аппетита, нарушению сердечно-сосудистой и нервной деятельности, развитию атеросклероза. При сильных волнениях изменяется работа сердца, уменьшается просвет мелких кровеносных сосудов. В результате кожа, особенно лица, бледнеет или краснеет. Установлено, что при значительном сужении просвета кровеносных сосудов нарушается их питание и проницаемость. Сильные нервно-эмоциональные потрясения, слабые, но часто повторяющиеся переживания и огорчения способствуют повышенной выработке и выбросу в кровь холестерина с последующим развитием атеросклероза.
Учеными установлено, что любая конфликтная ситуация не проходит для организма бесследно. Всякая ссора, обида, гнев, нанесенное оскорбление, чувство злости и вражды ослабляют защитные силы организма и сокращают нашу жизнь. Если бы каждый человек щадил эмоции свои и чужие, не вызывал конфликтов, взаимных обид и огорчений, количество больных и преждевременно постаревших значительно бы уменьшилось. Особенно сильно травмируют эмоциональную деятельность человека отрицательные характерологические черты личности: властолюбие, болезненное самолюбие, обидчивость, зависть и др.
Еще в древности было замечено, что люди общительные, доброжелательные, веселые живут больше и болеют меньше, чем люди злобные, завистливые и недоброжелательные.
Установлено, что даже кратковременное нервно-эмоциональное потрясение, любое сердитое или грубое слово, недоброжелательный тон или взгляд не проходят бесследно. Они ранят организм, способствуют развитию многих заболеваний, истощают нервную систему и вызывают отрицательные эмоции.
Положительные эмоции – радость, удовлетворение, успех, любовь и другие – вызывают прилив сил и энергии, ощущение легкости и бодрости, повышают настроение и работоспособность. Человеку кажется, что он «готов свернуть горы», и он действительно может сделать многое, не почувствовав усталости. Совсем другой эффект возникает под действием отрицательных эмоций.
Резкие отрицательные эмоции, как подчеркивают многие ученые, могут сопровождаться глубокими сдвигами во внутренних органах, и в первую очередь в сердечно-сосудистой системе, вплоть до нарушения ритма сердечных сокращений, возникновения приступов стенокардии, инфаркта миокарда.
Во время резко отрицательных эмоций появляются бледность, чувство холода, ползания мурашек, возможна кратковременная потеря сознания – обморок. Это обусловлено развивающимся рефлекторным спазмом артерий мозга, перераспределением крови, которая оттекает от мозга и сердца, скапливаясь во внутренних органах.
При значительном эмоциональном напряжении происходит рефлекторное возбуждение желез внутренней секреции, которые в избыточном количестве начинают выделять в кровь вещества, вызывающие резкое сужение артерий. Их избыток в крови приводит к спазму артериол и повышению кровяного давления, кислородному голоданию сердечной мышцы, что способствует развитию стенокардии и инфаркта миокарда. Очень сильные отрицательные эмоции, как и выделяемое при этом большое количество адреналина, могут даже привести к внезапной остановке сердца и мгновенной смерти.
Отрицательные эмоции, нарушая работу аппарата внешнего дыхания и дыхательного центра, оказывают неблагоприятное влияние на деятельность всего организма. Сниженная функциональная активность дыхательного аппарата приводит к недостаточному снабжению кислородом жизненно важных органов и систем, вызывает кислородное голодание (гипоксию) тканей и органов. Это способствует развитию многих заболеваний, преждевременному старению и истощению жизненной энергии человека.
Мышечный тонус, а вместе с ним осанка и весь облик во многом зависят от эмоционального состояния человека. Когда человек в хорошем настроении, тонус повышен: человек держится прямо, голова его приподнята, грудная клетка расширена, походка твердая, уверенная. Наоборот, когда человек чем-либо огорчен и опечален, все мышцы его как будто расслабляются, голова опускается, грудь впадает, взгляд тускнеет, становится безжизненным, походка вялая и скованная.
Таким образом, бодрость духа, приподнятое настроение, оптимистический трезвый взгляд на жизнь являются основными средствами, позволяющими на долгие годы сохранить здоровье, физическую и творческую активность, продлить жизнь и при самых трудных жизненных ситуациях сохранить уверенность в себе.
Следовательно, задача не в полном устранении трудностей и отрицательных эмоций, а в постоянном развитии и совершенствовании способности преодолевать препятствия и сложности на жизненном пути, в развитии психологической невосприимчивости, повышенной устойчивости организма к жизненным неприятностям и трудностям.
Итак, хотите оградить себя от многих болезней, быть всегда здоровыми, жизнерадостными и работоспособными – научитесь управлять эмоциями, своей психической жизнью, воспитывайте в себе силу воли, выдержку, бодрое и жизнерадостное настроение, спокойствие и благожелательность к людям. Это поможет не только сохранить здоровье, но и воспитать более совершенную, духовно богатую личность.
Режим труда и отдыха
Любой труд сопровождается в конечном итоге утомлением организма. Умеренное утомление полезно. Безделье гораздо больше, чем труд, утомляет и расстраивает нервную систему. Утомление возникает не сразу. Ему всегда предшествует чувство усталости.
Утомление легко определить, его можно предупредить и наконец от него нетрудно избавиться. Для этого надо лишь своевременно реагировать на появляющиеся признаки, которые могут привести наш организм к хроническому утомлению.
Если работа не прерывается, то переходит в переутомление. Оно надолго расстраивает функции всех органов и систем, ведет к стрессовым состояниям, истощает деятельность центральной нервной системы.
Переутомленные люди, как известно, во много раз восприимчивее к различным заболеваниям, у них чаще развиваются атеросклероз, гипертония и ишемическая болезнь сердца.
Каждый, кто хочет сохранить на многие годы здоровье, физическую и творческую активность, должен научиться умело сочетать труд и отдых, вовремя перестраивать свою трудовую деятельность, не доводить организм до переутомления. Людям умственного труда, работающим преимущественно за письменным столом, больше внимания следует уделять позе. Сидеть за столом рекомендуется не сгибая спины, а лишь несколько наклонив туловище вперед. Локти располагать симметрично. Дыхание должно быть ритмичным, с глубоким спокойным вдохом и выдохом.
Через каждый час работы следует выйти из-за стола и сделать 3–4-минутную разминку: упражнения с наклоном и вращением туловища и шеи. Благодаря этому происходит активный отдых коры головного мозга, позволяющий успешно продолжать начатый труд.
Человек долго и плодотворно может трудиться только тогда, когда он хорошо отдыхает.
Таким образом, своевременно изменяя ритм и темп жизни, умело чередуя трудовую деятельность с отдыхом, умственный труд с физическим, соблюдая определенный режим, можно на долгие годы сохранить здоровье, продлить жизнь, повысить производительность умственного и физического труда.
Рациональное питание
Правильное питание является одним из важнейших факторов сохранения и укрепления здоровья. Неправильное (нерациональное) питание приносит большой вред здоровью человека. Главное и основное требование рационального питания – его адекватность, т. е. калорийность суточного рациона должна соответствовать суточным энергозатратам человека. В состав пищи должны входить все необходимые организму пищевые вещества: белки, жиры, углеводы, минеральные соли, вода и витамины.
Белки составляют основу рационального питания и являются главными структурными элементами органов и клеток. При длительном употреблении пищи, бедной белками, у человека развиваются тяжелые нарушения биологических процессов в тканях. Происходит задержка роста, ожирение печени, развиваются безбелковые отеки, снижаются иммунологические свойства организма и устойчивость его к инфекционным заболеваниям. Нужное количество белков имеется в растительной пище, правда, не в таком полном наборе, как в мясе. В отличие от пищи животного происхождения, в растительных источниках белка будет недоставать одной или двух из тех 8 аминокислот, которые нам необходимо получать с пищей постоянно.
Белки есть во многих овощах (например, картофелина средней величины даст 5 % суточной нормы белка), но в существенных количествах они содержатся в растительной пище следующих трех видов:
1) бобовых (фасоли, горохе, чечевице, арахисе);
2) зерновых (пшенице, рисе, кукурузе, ячмене, овсе);
3) семенах некоторых масличных культур и орехах.
Полноценный белок даст также любое блюдо из растительной пищи в сочетании с молочными продуктами – каша с молоком, макароны с сыром, рисовой пудинг и т. д.
Слишком много калорий мы получаем за счет жиров и масел. Чаще всего калории эти бесполезны, как и калории сахара; они имеют очень незначительную питательную ценность, а вред могут причинить огромный. В тех странах, где едят много жирной пищи, чаще встречаются рак молочной железы, желудка и толстого кишечника; распространены ишемическая болезнь сердца и инсульт. Все жиры, которые действительно нужны человеку, он может получить, питаясь естественной пищей, в которой наряду с жирами есть и белки, и витамины, и минеральные вещества.
При недостатке в пище жирных кислот задерживается рост и снижается сопротивляемость организма неблагоприятным факторам внешней среды.
Суточная потребность в жирах – 80–100 г, для лиц старше 60 лет она колеблется от 60 до 85 г в сутки. Из них 20–25 г должны составлять жиры растительного происхождения, их используют как приправу для салатов, квашеной капусты, винегретов и т. д.
Углеводы нужны для нормальной работы мозга, скелетных мышц, печени, поддержания необходимой концентрации сахара в крови. Углеводы содержатся преимущественно в продуктах растительного происхождения (овощах, фруктах, ягодах, злаковых). В суточном рационе углеводов должно быть в 4 раза больше, чем белков. Средняя потребность в углеводах для молодых людей составляет 400–500 г в сутки, для пожилых и старых людей – 320–350 г, для занятых тяжелым физическим трудом – 630–650 г.
Обязательным компонентом полноценной пищи являются витамины и минеральные вещества . Отсутствие или недостаток их вызывает в организме нарушение обмена веществ и предрасполагает к развитию многих заболеваний.
Благодаря витаминам повышаются защитные силы организма, сохраняются высокая работоспособность и крепкое здоровье. Витамины интенсивно используются организмом при усиленной физической и нервной нагрузке, нервно-эмоциональном напряжении, инфекционных заболеваниях, интоксикациях, беременности, кормлении ребенка и других состояниях.
Много витаминов содержится в овощах, фруктах, ягодах, злаках, рыбе и мясомолочных продуктах.
Минеральные вещества необходимы для поддержания электролитного состава крови и тканей. Они являются составной частью костей и зубов, влияют на способность тканевых белков связывать воду. Недостаточное поступление минеральных веществ может привести организм к тяжелым заболеваниям, поэтому не рекомендуется допускать однообразия в питании.
Усвояемость пищи зависит от режима питания. Установлено, что изменение режима питания сопровождается ухудшением усвояемости пищи. Нерациональны также большие пищевые нагрузки.
Немаловажное значение для поддержания здоровья придается воде . Она освежает и оживляет ткани организма, повышает их эластичность, улучшает жизнедеятельность, увеличивает количество и качество межтканевой жидкости. Вода ускоряет обмен веществ и вследствие этого способствует очищению и омоложению организма.
Таким образом, рациональное сбалансированное питание является одним из важных факторов укрепления здоровья, сохранения работоспособности и активного долголетия.
Оптимальное, или сбалансированное, питание обеспечивает образование энергии в организме в соответствии с энергетическими затратами, создает равновесие между поступлением и расходованием основных пищевых веществ, способствует сохранению здоровья и хорошего самочувствия.
Когда питание превышает потребности организма и затраты энергии, возникает избыточный вес.
Он обусловлен, с одной стороны, употреблением слишком большого количества пищи, способствующей образованию жиров, а с другой стороны – недостаточным сгоранием жиров и углеводов, чаще всего вследствие малоподвижного образа жизни.
Предрасположенность к ожирению может быть врожденной и приобретенной. Прямой причиной ожирения в 90 % случаев является неумеренность в еде, особенно злоупотребление продуктами, способствующими образованию жира: маслом, салом, жирным мясом, сливками, картофелем, белым хлебом, кондитерскими изделиями.
Избыточному весу способствует частое и неумеренное употребление пива, алкогольных напитков, особенно если все это сочетается с малой физической активностью.
Избыточное питание ослабляет жизненные силы организма и способствует не только отложению жира во внутренних органах, но и превращению его в холестерин. Последний откладывается в виде атеросклеротических бляшек в артериях сердца, почек, мозга, конечностей, аорте. Это ведет к развитию преждевременного старения, ишемической болезни сердца, гипертонии, нарушает функции сердца, мозга, почек, надпочечников, органов пищеварения и половых желез.
Избыточный вес служит причиной снижения работоспособности, приводит к значительному сокращению продолжительности жизни.
Ожирение нередко сочетается с диабетом и различными нарушениями со стороны центральной нервной системы (ослаблением памяти, замедлением подвижности нервных процессов, появлением головной боли и головокружения). Снижается общая сопротивляемость организма к различным заболеваниям и стрессовым состояниям.
Для предупреждения ожирения и сохранения здоровья важно соблюдать умеренность в питании. Количество пищи должно отвечать только жизненным потребностям человека. Суточный рацион следует составить так, чтобы не допустить чрезмерного увеличения веса.
Необходимо исключить редкие обильные приемы пищи, продолжительный сон после еды, ужин непосредственно перед сном. Это в наибольшей степени содействует нарастанию избыточного веса и прогрессированию обусловленных им заболеваний.
Следует строго соблюдать регулярность и умеренность в принятии пищи.
Пища должна быть обогащена солями калия, магния и фосфора. Калий повышает электромеханическую активность сердца и других органов, способствует расширению кровеносных сосудов, выведению из организма воды и хлористого натрия. Много калия в черной смородине, персиках, абрикосах, изюме, черносливе, картофеле.
Магний улучшает деятельность центральной нервной системы и сердца, стимулирует перистальтику кишечника.
Его много в хлебе с отрубями, гречневой крупе, пшене, овощах, горохе, фасоли.
Поваренную соль и соленые продукты, наоборот, рекомендуется максимально ограничить. При солевом избытке происходит задержка воды, что способствует выведению из организма калия, повышению артериального давления крови и развитию атеросклероза, особенно сосудов мозга.
В пище должно быть достаточное количество витаминов, обладающих сосудоукрепляющим действием (С и Р). Они повышают прочность, уменьшают хрупкость и снижают проницаемость капилляров. Большое количество их содержится в зелени, овощах и фруктах.
Следует избегать запоров: употреблять больше пищи, богатой клетчаткой (черного хлеба, лучше бородинского, овощных салатов с постным маслом). Улучшают перистальтику кишечника чернослив, урюк, финики, инжир, мед, молочные продукты, соки.
Большое значение в борьбе с излишним весом имеет соблюдение общего и двигательного режима. Спать необходимо в хорошо проветренной комнате. Вставать надо рано и в одно и то же время, не ложится спать после обеда или после любого приема пищи. Необходимо постепенно увеличивать двигательную активность; использовать пешие прогулки, езду на велосипеде, бег трусцой, физические упражнения, массаж и самомассаж. Однако следует избегать переутомления.
Злоупотребление алкоголем
Алкоголь – коварный и очень опасный враг. Он разрушает здоровье, губит человека нравственно и физически. В результате частого употребления спиртных напитков возникает болезненное пристрастие в ним – алкоголизм.
Последний приводит к снижению производительности труда, наносит большой ущерб здоровью.
Алкоголь снижает умственные и физические силы человека. Из-за длительного и чрезмерного употребления алкоголя возникают заболевания печени, желудка, сердца и сосудов. Особенно пагубно действует алкоголь на центральную нервную систему. Привыкнув к алкоголю, люди начинают много и часто пить. Это ведет к токсическому поражению клеток коры головного мозга с развитием психоза и алкогольного слабоумия. У алкоголиков постепенно наступают расстройство мышления, утрата памяти, особенно на недавние события, эмоциональное отупение с развитием алкогольных психозов и с общей деградацией личности.
Наряду с грубыми нарушениями в центральной нервной системе у таких людей развиваются «алкогольные невриты» – множественные воспаления периферических нервов, радикулиты, плекситы, иногда параличи рук и ног.
Алкоголь раздражает слизистую оболочку желудка, обжигая ее. В результате длительного раздражения она гипертрофируется и воспаляется, что приводит к развитию гастрита. В такой же мере поражается слизистая толстого и тонкого кишечника. Это ведет к развитию хронических колитов. Алкоголь губительно действует на печень – основную химическую лабораторию по его обезвреживанию. Вследствие прямого токсического влияния на печень спиртных напитков и продуктов их распада развивается гепатит.
Под действием алкоголя значительно изменяется деятельность и функциональное состояние мышцы сердца. Она подвергается дистрофии и жировому перерождению, резко увеличивается в объеме, становится дряблой, сила сердечных сокращений ослабевает.
У многих длительно пьющих людей развивается застой в легких, появляются боли в области сердца, одышка, сердцебиение, развивается стенокардия и недостаточность кровообращения, появляются отеки.
Постоянное употребление спиртных напитков нарушает течение обменных процессов.
Это способствует отложению холестерина в сосудах, что ведет к потере эластичности и уменьшению их просвета. В результате кровь по сосудам начинает проходить с трудом, давление ее повышается, замедляется выделение продуктов обмена. Иначе говоря, алкоголь ускоряет развитие атеросклероза, гипертонии, что нередко заканчивается кровоизлиянием в мозг или инфарктом миокарда.
Алкоголь резко снижает защитные силы организма, поэтому алкоголики часто страдают многими хроническими заболеваниями. У алкоголиков нередко рождается неполноценное потомство. Учеными установлено, что употребление спиртных напитков во время зачатия и особенно на протяжении беременности нарушает нормальное развитие плода и способствует развитию его асфиксии (удушью). Вследствие этого у родившегося ребенка могут развиться эпилепсия, врожденное слабоумие, идиотизм, параличи и т. д.
Нервная система у детей, родившихся у алкоголиков, уже с самого начала ослаблена и легко подвержена психоэмоциональному травматизму. Чем продолжительнее и тяжелее алкоголизм у родителей, тем выраженнее умственная отсталость у потомства.
Помимо умственной недостаточности у многих детей из семей, злоупотребляющих спиртными напитками, нарушается поведение, развиваются неврозы: заикание, тики, ночное недержание мочи и др.
Таким образом, разрушенное здоровье, расшатанная нервная система, деградированная психика, снижение интелекта, способностей, утрата профессиональных навыков, совершение преступлений и правонарушений, резкое ухудшение материальных условий, разбитая личная жизнь, болезни, одряхление организма, преждевременная старость и смерть – вот те «благодеяния», которыми одаряет алкоголь своих поклонников.
Отравление никотином
Наиболее восприимчива к действию никотина центральная нервная система.
Никотин способствует сужению артериальных сосудов, уменьшению их просвета. Люди, курящие каждые 30–40 мин, держат свои сосуды в состоянии постоянного напряжения. Это ведет к увеличению кровяного давления и создает повышенную нагрузку на сердце. Оно начинает работать учащенно, с перенапряжением и значительным расходом энергии.
Табак обладает сильным канцерогенным действием. Наиболее часто курильщики заболевают раком легких или нижней губы. Никотин играет важную роль в возникновении заболеваний сердца и сосудов. Он вызывает сужение артерий, способствует прогрессированию атеросклероза и появлению в сосудах стойких необратимых изменений. Это влечет за собой развитие гипертонии, ишемической болезни сердца, кислородное голодание органов и тканей, жировое и дегенеративное перерождение сердечной мышцы и ткани печени. Учеными установлено, что стенокардией в 12–14 раз чаще заболевают курильщики, чем некурящие.
Особенно чувствительны к никотину периферические артерии нижних конечностей. По данным статистики, у каждого 7-го курильщика развивается облитерирующий эндартериит или, как его называют, «болезнь курильщиков».
Никотин угнетающе действует на нервные центры, регулирующие половую деятельность, уменьшает продуцирование половых гормонов, ведет к атрофии и перерождению половых желез.
По данным исследований, при злоупотреблении никотином могут рождаться физически и умственно неполноценные дети.
У беременных женщин, которые курят сами или долгое время находятся в прокуренном помещении, нередко возникают аномалии развития плода, который очень чувствителен к табачному дыму. Дым через плаценту переходит из крови матери в кровь ребенка, отравляя его и нарушая нормальное развитие.
Особенно вредно действует табачный дым на детский и юношеский неокрепший организм. Там, где постоянно курят, дети отстают в физическом и умственном развитии, становятся вялыми, раздражительными, теряют аппетит, у них развивается кислородное голодание организма и нарушается обмен веществ.
Для сохранения здоровья и полноценной жизни, для избежания всего перечисленного остается действенным только одно средство: поняв вред и бессмысленность курения, вовремя воздержаться от него.
Двигательная активность и здоровье
В укреплении здоровья, увеличении продолжительности жизни и повышении устойчивости организма к неблагоприятным факторам внешней среды важная роль принадлежит систематической мышечной деятельности человека.
Мы уже отмечали, что дозированная мышечная нагрузка способствует разрядке отрицательных эмоций, снимает нервное напряжение и усталость, повышает жизненный тонус и работоспособность. Кроме того, импульсы, поступающие с работающих скелетных мышц, стимулируют течение окислительно-восстановительных процессов, функциональную активность различных органов и систем. Это имеет важное значение для сохранения здоровья и профилактики преждевременного старения.
Двигательная активность крайне необходима организму для предупреждения старческой атрофии мышц.
Установлено, что строгий постельный режим в течение 10–12 дней приводит к застойным явлениям, значительному урежению пульса, уменьшению силы сердечных сокращений, расстройству обмена веществ, значительному кислородному голоданию миокарда и всего организма, атрофии и общей слабости. Особенно это проявляется при различных оперативных вмешательствах и травмах. Поэтому хирурги с первых дней после операции настойчиво рекомендуют активные движения и лечебную физкультуру.
При недостаточной мышечной нагрузке развивается гиподинамия: происходят глубокие изменения в сердечно-сосудистой системе, нарушается кровообращение и обмен веществ, изменяется структура и функция миокарда, развивается атеросклероз аорты, коронарных и периферических артерий.
Физические упражнения нужно начинать с детства и продолжать ежедневно всю жизнь.
У человека, ведущего преимущественно сидячий образ жизни, наступает дегенерация сердечной мышцы. Кровоснабжение миокарда при этом слабеет, в миокарде функционирует все меньшее число соединяющих артерий, анастомозов и резервных капилляров, чем у физически активных людей. У таких больных тромбоз главных стволов сердечных артерий может привести к смертельному исходу из-за слабо развитых окольных путей кровообращения и из-за недостаточных резервных возможностей сердца.
Постепенная мышечная нагрузка имеет важное значение для предупреждения заболеваний сердца и сосудов, а также для профилактики преждевременного старения.
Гиподинамия (мышечное голодание) не менее опасна, чем кислородное голодание, чем недостаток пищи и витаминов. Разница лишь в том, что недостаток кислорода или пищи быстро ощущается и чутко улавливается организмом, вызывая целый ряд тягостных ощущений и симптомов. Двигательная же недостаточность до определенного времени развивается незаметно. Нередко она сопровождается даже приятными ощущениями.
Установлено, что скелетные мышцы, если их не тренировать, дряхлеют уже у 30-летнего человека. Таким образом, недостаточная двигательная активность является серьезной угрозой здоровью и долголетию человека.
В результате длительного сидения и согнутого положения одни части тела и группы мышц напрягаются слишком сильно, а другие – в недостаточной степени. Это ведет к застойным явлениям и развитию заболеваний позвоночника, органов малого таза, легких, сердца и сосудов нижних конечностей.
Мышцы, не имеющие достаточной физической нагрузки, плохо снабжаются кровью, постепенно атрофируются их структура и трофика. В предупреждении болезней и сохранении на долгие годы работоспособности большое значение имеют ежедневные пешие прогулки. Благодаря последним снимается чрезмерное напряжение отдельных органов и систем. Улучшается циркуляция крови и газообмен, интенсивнее происходят процессы обмена веществ.
Во время пеших прогулок усиленно работают мышцы ног, брюшного пресса, грудной клетки, а также связки и суставы рук. Для того чтобы сделать шаг одной ногой, необходимо привести в движение около полусотни мышц. Ходьба прекрасно тренирует сосуды, улучшает капиллярное и коллатеральное кровообращение. Раскрываются и начинают функционировать мельчайшие кровеносные сосуды, пронизывающие и питающие скелетные мышцы и сердце. Увеличивается насыщение крови кислородом и емкость сосудов. В них поступает резервная кровь из печени и селезенки. Интенсивный приток крови, богатой кислородом, улучшает микроциркуляцию, обмен веществ в клетках и тканях организма, стимулирует функцию пищеварительных желез, улучшает деятельность кишечника, печени и поджелудочной железы.
Систематическая двигательная активность улучшает функциональное состояние сердца и легких, расширяет артериальные кровеносные сосуды, обогащает организм человека кислородом, успокаивает возбужденную нервную систему, дает положительный эмоциональный стимул, особенно в утренние часы. Поэтому, если место работы находится недалеко, очень полезно ходить на работу пешком. Свежий воздух, ритмичная ходьба создают хорошее настроение, оказывают благотворное влияние на нервную систему, значительно повышают умственную и физическую работоспособность.
Установлено, что люди, ведущие физически активный образ жизни, дольше живут, реже болеют атеросклерозом, гипертонией и ишемической болезнью сердца.
Особенно необходимы пешие прогулки больным с начальными проявлениями атеросклероза и гипертонической болезни. Очень полезны ежедневные прогулки для лиц умственного труда. Они являются прекрасным стимулятором работы мозга.
Пешие прогулки, совершенные перед сном, снижают накопившиеся за день психоэмоциональное напряжение и утомление коры головного мозга, способствуют быстрому засыпанию и глубокому сну.
Несмотря на то что пешие прогулки являются естественным вернейшим средством для укрепления здоровья, все-таки необходимо соблюдать определенные правила при их выполнении. Не следует ходить до переутомления и продолжать прогулки при появлении усталости. Не рекомендуется отправляться из дома сразу же после обильной еды. Необходимо выждать около часа, чтобы закончилась первая фаза пищеварения. В таком случае ходьба будет лишь приятно облегчать этот процесс. Во время прогулки необходимо отбросить все серьезные размышления и стараться поддерживать бодрое настроение.
Лица, не привыкшие к большим пешим переходам, должны начинать с небольших прогулок. В первые дни достаточно гулять не более часа. Рекомендуется утром перед работой пройтись 10–15 мин, после работы – полчаса и вечером перед сном прогуляться 20–25 мин. В дальнейшем можно ежедневно увеличивать расстояние переходов. Для здорового человека оно может быть доведено до 5 км – это 100 тыс. шагов в день.
Максимальная продолжительность пеших прогулок должна быть строго индивидуальна. Она зависит от самочувствия, возраста, состояния здоровья, функции сердца и тренированности к физическим нагрузкам. Идти надо твердым, пружинистым шагом. В ходьбе должны участвовать мышцы бедра и голени. Скованная, напряженная ходьба не дает желаемого эффекта. Расстояние между пяткой выставленной вперед ноги и пальцами другой должно быть не более длины стопы. Необходимо следить за посадкой и положением головы.
Однако давать себе такую физическую нагрузку надо с большой осторожностью, особенно людям преклонного возраста. При появлении одышки, сердцебиения, чувства сжатия в груди, усталости, вялости, усиленного пульсирования артерий мозга необходимо прекратить прогулку и отдохнуть. Во время ходьбы не следует курить. Дышать надо глубоко, спокойно, не задерживать вдох и выдох.
Неправильное использование этого мощного оздоровительного фактора может принести большой, а порой и непоправимый вред организму.
Некоторые люди считают, что, чем больше они будут ходить и бегать, чем тяжелее физическая нагрузка, тем лучше. При этом во время пеших прогулок они допускают движения в убыстренном темпе, часто до появления болей в области сердца. Некоторые даже пытаются преодолевать возникшие боли с помощью движения. В итоге от такого физического усердия может возникнуть затяжной приступ стенокардии или даже инфаркт миокарда.
Вся деятельность человека должна проходить без спешки, ритмично, без существенных срывов. Если во время пеших прогулок появляются сжимающие боли в области сердца, надо остановиться, посидеть, выпить несколько глотков холодной воды и лишь после того, как боль пройдет, продолжить движение. Общим правилом для всех должно быть постепенное наращивание длительности прогулки и темпа ходьбы.
Жизнедеятельность человека основана на обмене веществ. Чем интенсивнее окислительно-восстановительные процессы, тем больше запас сил и бодрости, продолжительнее жизнь, тем легче устранить болезнь.
При недостатке движений происходит снижение потребления кислорода и обмена веществ, развивается атеросклероз, ожирение, застой крови и лимфы. Только активными гимнастическими упражнениями можно вызвать интенсивный обмен веществ во всем организме и в отдельных его органах, усилить кровообращение и выведение ядовитых продуктов обмена.
Из-за гиподинамии не происходит достаточного обогащения крови, клеток и тканей кислородом, что способствует развитию различных болезненных состояний.
Так, при недостаточной физической активности возникает неправильное распределение крови, застой ее в печени и селезенке. Это в свою очередь ведет к нарастанию гипоксии, хронических головных болей, головокружению, бессоннице, раздражительности, дистрофии миокарда.
Если в молодости недостаток движений и не сказывается в резко выраженной форме, то в более зрелом возрасте последствия гиподинамии обнаруживаются в полной мере. Сколько людей, не будучи серьезно больны, постоянно жалуются на недомогание и разные болезненные ощущения. Их здоровье было бы значительно крепче, трудоспособность намного выше, если бы они ежедневно занимались оздоровительной гимнастикой и вели более активный образ жизни.
Гимнастикой не следует заниматься при значительных воспалительных или лихорадочных состояниях. Беременные женщины и тяжелые сердечные больные должны избегать интенсивной гимнастики. Лучше всего они поступят, если удовлетворят потребность в физических движениях пешими прогулками.
Упражнения необходимо выполнять спокойно, без торопливости, однако напряжение мышц должно быть полным.
В начале надо соблюдать умеренность и лишь постепенно усиливать степень нагрузки при выполнении гимнастических упражнений. Как продолжительность, так и число движений и различных упражнений должны строго соответствовать общему состоянию человека. Наступившее чувство усталости или боль являются сигналом для прекращения упражнений. Все это должно полностью пройти во время отдыха, перед началом следующего упражнения. По окончании упражнений должен ощущаться прилив сил и бодрости.
Для начала рекомендуется сделать несколько физических упражнений. После тренировки число их можно значительно увеличить. Если движения кажутся трудными и вызывают ощущение неловкости, не следует прекращать их. Наоборот, необходимо продолжать, соблюдая предосторожность.
Наиболее подходящим для гимнастики является время незадолго (за 15–30 мин) до принятия пищи. Если гимнастикой заниматься вечером, то необходимо так распределить время, чтобы до сна оставалось около 2 ч.
Перед началом упражнений следует снять одежду, стесняющую шею, грудь и живот. Во время пауз полезно глубоко, полно и медленно дышать. Руки следует положить на бока или на затылок и стараться делать глубокие вдохи. Глубокие вдохи и выдохи (повторяя 6–8 раз) делают после каждых 2–3 упражнений.
Надо остерегаться здесь, как и вообще в вопросах лечения, «чрезмерного усердия». Физические упражнения только до тех пор полезны для здоровья, пока повышают мышечный тонус и жизнедеятельность организма. Если переступить через эту границу, то наступит еще большее ослабление и истощение. Если дыхание и сердцебиение заметно учащаются, то начинать новые упражнения следует только после полного восстановления частоты пульса и дыхания.
Глубоко заблуждается тот, кто надеется сохранить здоровье, соблюдая возможно больший покой. Если пожилые люди и не могут выполнять всего того, что доступно молодым, они обязательно должны для сохранения здоровья и продления жизни регулярно делать соответствующие возрасту физические упражнения.
Сколько раз в день следует заниматься физическими упражнениями – всецело зависит от состояния пациента, а также от количества выполняемых упражнений. Если комплекс состоит из 3–4 движений, например: движение косаря, сгибание колена, выталкивание рук, движение пильщика и другие, в день его можно повторять от 1 до 3 раз. Если же комплекс состоит из большого числа движений, рекомендуется ограничиться 1–2 сеансами. Молодые люди могут делать большее количество движений, чем лица пожилого возраста.
Благодаря систематическому выполнению физических упражнений улучшается дыхание и кровообращение, повышается работоспособность, появляется хороший сон, бодрое настроение и жизнерадостность.
Краткое описание некоторых физических упражнений
1. Выталкивание рук вперед, в сторону, вверх, вниз и назад. Следует делать, сильно сжимая кулаки и напрягая мышцы рук. После повышения мышечной силы упражнения можно выполнять с гантелями. Эти движения служат для развития и усиления дыхания, а также подвижности плечевого и локтевого суставов.
2. Вращение рук. Обе сильно напряженные руки описывают возможно более широкий круг. Следует стараться, чтобы руки проходили ближе к голове. Движение это сначала делают спереди назад, а затем сзади наперед. Оно усиливает дыхание и развивает плечевой сустав. Применяется при бронхиальной астме, хронических заболеваниях легких, сужении грудной клетки и при атрофии соответствующих групп мышц.
3. При движении руками вперед и назад их надо сжимать в кулаки, а туловище наклонять вперед. Это движение ускоряет кровообращение во всем организме, усиливает функциональную деятельность органов брюшной полости. Движение одной рукой вперед, а другой в то же время назад – это упражнение оказывает хороший эффект при боковых искривлениях позвоночника. В таком случае главное усилие делается при движении руки только в какую-нибудь одну сторону.
4. Наклоны. При этом движении коленный сустав не должен сгибаться. Упражнение оказывает хорошее влияние при ослаблении функциональной деятельности брюшных органов и при парезах спинно-мозговых нервов, деятельность которых оно возбуждает. В первых случаях главное внимание должно быть обращено на тот момент, когда туловище сгибается вперед, а во вторых – на его выпрямление.
5. Поднимание ног в сторону. Производится поочередно. Оказывает благотворное влияние при застое крови в системе воротной вены и в малом тазу.
6. Сгибание и разгибание стоп в голеностопном суставе. Поочередно делают сильное сгибание и разгибание пальцев ноги. Упражнение способствует улучшению подвижности в суставах лодыжек, стоп и пальцев. Оно же способствует согреванию ног.
7. Высокое поднимание коленей. Туловище необходимо держать прямо и неподвижно. Движение это улучшает пищеварение и устраняет запоры. Его рекомендуют при атонии кишечника и ослаблении функциональной деятельности брюшных органов. Оно особенно полезно при вздутии живота, геморроидальных страданиях, хронических заболеваниях органов брюшной полости.
8. Вращение головы и последующее движение с поворотом головы применяется для улучшения кровоснабжения головы и шеи. Надо стараться настолько повернуть голову, чтобы подбородок находился почти над плечом.
9. Сгибание туловища вправо и влево. Должно проводиться без всякого насильственного напряжения. Это движение усиливает кровообращение, улучшает функции органов брюшной полости, особенно при хронических заболеваниях печени, селезенки и других болезненных состояниях, связанных с застоем крови в системе воротной вены.
10. При сгибании туловища вперед и назад ноги должны быть выпрямлены и неподвижны. Это движение применяется для профилактики запоров, вялости перистальтики и других нарушений функций брюшных органов. При вращении туловища не следует усиленно напрягаться.
11. Поднимание плеч производится вверх с большей силой, чем вниз. Это движение применяется для укрепления мышц, поднимающих плечо. Оно, подобно глубокому дыханию, улучшает вентиляцию легких.
12. При беге на месте производится покачивание туловища на носках. Оно оказывает хороший эффект при чувстве холода в ногах, а также облегчает стул, ускоряет кровообращение, отвлекает кровь от головы и груди.
Оздоровительную гимнастику следует всегда соединять с глубоким вдохом. Под глубоким вдохом понимается прежде всего полный выдох через рот. Затем поднимают высоко плечи, выпячивают грудь и вдыхают через нос. Задерживают дыхание на вдохе и вновь выдыхают.
Группы упражнений, используемые для профилактики определенных болезней
Первая группа . Поворачивание туловища, сгибание туловища вперед и назад, движение косаря (глубокое дыхание). Махание руками вперед и назад, поднимание колена вверх, поднимание туловища (глубокое дыхание), бег на месте, вращение туловища. Эта группа применяется для профилактики запоров, при расстройстве и слабости пищеварения, вялой перистальтике брюшных органов, геморроидальных страданиях.
Вторая группа . Поворачивание туловища, сгибание туловища вперед и назад, выталкивание рук назад, махи руками вперед и назад, поднимание туловища, выбрасывание рук вправо и влево. Эта группа упражнений хорошо укрепляет брюшные мышцы, особенно при начинающихся грыжах белой линии живота.
Третья группа . Поднимание плеч, выталкивание рук вперед, вращение руками (глубокое дыхание), отведение локтей назад, вращение туловища, разведение рук. Эта группа применяется для профилактики стенокардии, бронхиальной астмы, одышки, туберкулеза.
Четвертая группа . Махи руками вперед и назад, бег на месте, движение косаря (глубокое дыхание), движение пильщика, поднимание туловища. Приведенная группа движений служит для непосредственного улучшения кровообращения в органах малого таза. Она очень полезна женщинам.
Пятая группа . Вращение ногами, сведение ног, вращение руками, разгибание и сгибание колена вперед и назад, приседание (глубокое дыхание), восьмиобразное движение кисти, бег на месте. Данная группа служит для устранения повышенной нервной раздражительности и застойных явлений в мозге. Уменьшить застойные явления в мозге можно при помощи следующих движений: вращения головы, поворачивания головы направо и налево, выталкивания рук, вращения руками.
Шестая группа . Разгибание и сгибание стопы, вращение ногами, приседание (глубокое дыхание), движение косаря (для всестороннего движения тела), бег на месте. Приведенный комплекс оздоровительной гимнастики применяется для укрепления голеностопного сустава, а также для предупреждения заболевания мышц и сухожилий стопы и голени.
Дыхательная гимнастика, особенно в сочетании с занятиями физкультурой, приводит к значительному увеличению подвижности грудной клетки.
Надо дышать так, чтобы расширялась вся грудная клетка и воздух входил глубоко в легкие. Такое дыхание осуществляется следующим образом. Вначале на счет от 1 до 10 делается глубокий медленный вдох. Затем, считая от 1 до 5, задерживают дыхание на высоте вдоха. После этого следует медленный выдох на счет от 1 до 10. Такое дыхание называется реберным.
Итак, правильное и систематическое выполнение гимнастических упражнений улучшает здоровье, газообмен, обогащает организм кислородом, повышает его устойчивость к неблагоприятным факторам внешней среды, регулирует эмоциональное состояние человека, укрепляет волю, создает веселое расположение духа.
Лечебно-оздоровительные мероприятия
Массаж является одним из лечебно-оздоровительных факторов, оказывает тонизирующее и общеукрепляющее действие на весь организм. Он ускоряет кровообращение в крупных сосудах, расширяет капилляры, улучшает приток крови к массируемой области путем нервно-рефлекторных влияний, нормализирует кровоснабжение и функциональное состояние органов. Самомассаж является одним из факторов общеукрепляющего воздействия на организм.
Продолжительность сеанса должна быть строго индивидуальна, что определяется состоянием здоровья и возрастом пациента.
Массаж оказывает более выраженный лечебный эффект, если он сочетается с другими методами физического воздействия: физическими упражнениями, водными процедурами, прогулками на свежем воздухе. После проведения массажа рекомендуется теплый душ или умеренная паровая ванна. Массаж, ускоряющий движение крови и лимфы, и последующая паровая ванна, улучшающая выделительную функцию кожи, в комплексе оказывают благотворное действие на организм. Первое важное действие массажа состоит в устранении явлений застоя и выделении накопившихся продуктов обмена, улучшении кровообращения, микроциркуляции и трофики органов и тканей. Он усиливает поступление к последним кислорода и питательных веществ.
Массаж оказывает успокаивающее, тормозящее влияние на деятельность нервных клеток коры головного мозга, снимает утомление, повышает общий тонус организма, положительно влияет на работу сердца, улучшает сон, делая его более глубоким и ровным.
Массаж уменьшает болевые ощущения, расширяет кровеносные сосуды кожи, усиливает кровообращение в ней. Кожа после массажа становится более эластичной, усиливается функция сальных и потовых желез. Температура массируемого участка повышается, обмен веществ усиливается. Под влиянием массажа в коже образуются продукты распада белков, способствующие усилению крово-и лимфообращения.
Под действием массажа утомление проходит быстрее, чем при отдыхе без массажа. Массаж заметно усиливает объем и увеличивает работоспособность атрофированных органов и тканей, особенно мышечной. Воздействие посредством массажа на различные группы мышц способствует усилению скорости тока крови и лимфы. Массаж улучшает коллатеральное кровообращение. В сердечной и скелетных мышцах начинают действовать дополнительные (резервные) капилляры, которые дают возможность лучше снабжать организм кислородом и питательными веществами. В результате исчезают болевые ощущения, усиливаются окислительные процессы, повышаются белковый и минеральный обмены, секреторная функция желудка, печени и поджелудочной железы.
Правильно и систематически проводимый массаж оказывает очень хороший эффект при нарушении обменных процессов (ожирении, отложении солей и др.).
Массаж тела очень полезно сочетать с теплой ванной или паровой ванной. Лучше всего общий массаж делать после водных процедур. Благодаря такой подготовке кожа хорошо обогащается кровью, становится мягкой, эластичной, кровеносные и лимфатические сосуды расширяются. В результате благотворное влияние массажа еще больше усиливается.
Массаж противопоказан при повышенной ломкости и проницаемости кровеносных сосудов, кожных высыпаниях, экземе, фурункулезе, острых воспалительных и лихорадочных состояниях, а также при хроническом аппендиците, воспалении почек, желчного пузыря, женской половой сферы, органических заболеваниях сосудов, кровотечении из внутренних органов и других острых заболеваниях.
Особенно велики закаливающие и общеукрепляющие возможности водных процедур : холодные обливания всего тела, холодные обтирания, душ, ванны, плавание. Установлено, что даже кратковременные холодные обтирания или обливания укрепляют организм, снимают усталость, повышают умственную работоспособность и невосприимчивость к простудным заболеваниям.
Особенно важны гидропроцедуры для людей умственного труда, ведущих малоподвижный образ жизни.
Прохладные ванны (16–20 °C), принимаемые систематически, улучшают работоспособность, дают бодрость и хорошее настроение, усиливают сердечные сокращения, увеличивают количество гемоглобина и потребление кислорода тканями. Особенно благотворное влияние на организм оказывает чередование холодных и теплых водных процедур, а также постепенное снижение температуры воды.
Очень важны для укрепления здоровья сидячие ванны. Они хорошо действуют при застойных явлениях в мозге, служат для профилактики заболеваний сердца, почек. Сидячая ванна вызывает прилив крови к органам брюшной полости, поэтому является прекрасным средством при расстройствах пищеварения, заболеваниях желудка, поджелудочной железы, кишечника и печени. Продолжительность процедуры при холодных ваннах (16–20 °C) – 0,5–1 мин, при температуре воды 26–32 °C – 5–15 мин.
Хороший общеукрепляющий эффект дает душ с переменой температуры воды. На протяжении 3–5 мин чередуют воду, имеющую температуру 32–34 °C, с водой 12–18 °C. Процедуру повторяют 2–3 раза. Процедура должна заканчиваться холодным душем в течение 1 мин.
Хороший закаливающий и общеукрепляющий эффект оказывает частичное или полное обливание тела холодной водой. Эта процедура улучшает эластичность кожи, повышает электрическую возбудимость и тонус мышц. Чаще всего применяют полное обливание. Оно производится под небольшим давлением воды на расстоянии 5–8 м от тела. Воду следует лить до тех пор, пока кожа не начнет краснеть, т. е. пока не начнется ответная реакция. Обычно это происходит через 1–1,5 мин. Обливание сильно возбуждает организм, поэтому не рекомендуют данную процедуру ослабленным, переутомленным людям с неустойчивой нервной системой.
При закаливании водой важно соблюдать систематичность, постепенность и последовательность в увеличении времени и интенсивности действия процедуры.
Так, обливанию прохладной водой и душу должно предшествовать обтирание мокрой рукой, а потом махровым полотенцем.
Для обливания и душа вначале следует использовать воду с температурой 29–32 °C. Через каждые 3–4 дня температуру воды следует понижать на 1 °C, доводя ее до 12–18 °C, а молодым, хорошо закаленным – до 5–8 °C. Продолжительность всех водных процедур не должна превышать 1–2 мин. Лучшее время для закаливания – утренние часы, после гимнастики.
Для поддержания на должном уровне обмена веществ и беспрепятственного выведения из организма продуктов обмена немаловажное значение имеет кожа.
Кожа служит регулятором тепла в организме. При повышении температуры воздуха мышцы расслабляются, увеличивается приток крови к коже и отдача организмом тепла. При низкой внешней температуре сосуды кожи суживаются, приток крови к ней уменьшается, теплоотдача понижается.
Кожа хорошо выводит и испаряет пот только тогда, когда она чистая и теплая. При внезапном или продолжительном охлаждении кожи наблюдается обратное явление. Великолепным закаливающим средством и профилактическим фактором против многих болезней являются паровые ванны и особенно бани . Поэтому при сильном переохлаждении или промокании ног, когда возникает опасность развития простудного заболевания, рекомендуется принять общую или ножную паровую ванну, выпить чашку чая или потогонного отвара.
Пар с давних времен широко используется в народной медицине. Нередко паровые ванны и бани являлись основным средством сохранения и укрепления здоровья.
Паровые ванны благотворно влияют на человеческий организм, снимают физическую и умственную усталость. После бани происходит возбуждение нервной системы, возникает чувство бодрости, приподнятости, хорошего расположения духа, улучшаются физическая и умственная работоспособность, сон и аппетит. Человеческий организм как бы обновляется, появляется легкость, прилив сил. Под влиянием пара улучшается функциональная активность органов брюшной полости, повышается активность пищеварительных ферментов, усиливается отток желчи, усиливается выделение с потом желчных кислот и недоокисленных продуктов, образующихся в результате окислительно-восстановительных процессов.
Все это способствует укреплению здоровья, закаливает организм, повышает его невосприимчивость к неблагоприятным условиям внешней среды и устойчивость к чрезвычайным физическим и эмоциональным нагрузкам.
Очищенные посредством пара потовые железы вместе с потом усиленно выделяют продукты распада, токсические вещества.
Под влиянием пара повышается упругость, тонус и эластичность кожи, она лучше дышит и испаряет. Установлено, что паровая баня и ванна оказывают тонизирующее действие на сердечно-сосудистую систему: увеличивается сердечный выброс крови, усиливается крово– и лимфообращение, уменьшается периферическое сопротивление сосудов, улучшается предкапиллярное и капиллярное кровообращение. В результате клетки и ткани человеческого организма обогащаются кислородом и питательными веществами.
Под влиянием пара уменьшается застой крови, снижается артериальное давление, улучшается циркуляция крови за счет включения в кровоток т. н. резервной крови, находящейся в депо.
Банный пар улучшает газообменную и вентиляционную способность легких. Поэтому особенно полезны бани при заболеваниях легких и бронхов, катарах горла и носа. Баня с давних пор широко используется здоровыми людьми как контрастный метод закаливания организма, основанный на резкой смене высокой и низкой температур.
После 15–20 мин пребывания в бане и появления обильного потоотделения обливаются холодной водой, затем, чтобы не переохладиться, хорошо растираются полотенцем и быстро одеваются.
Такая процедура дает человеку прекрасный заряд бодрости и закаливает организм. Баня используется и для закаливания с применением не очень резких контрастных температур.
Приемом чередования теплого и холодного душа, теплых и холодных обливаний или обтираний происходит гимнастика кровеносных сосудов, улучшение их тонуса и кровоснабжения. При этом воздействие холодной воды должно быть кратковременным, от 5 до 30 с. Такое закаливание можно проводить в течение года независимо от состояния погоды и возраста людей.
При пользовании баней или паровой ванной важно соблюдать ряд требований. Продолжительность мытья в бане не должна превышать 45–50 мин при температуре воды 37–41 °C. Применяя водные процедуры, необходимо следить за тем, чтобы не ослабить, а улучшить работоспособность, поднять жизненный тонус и защитно-приспособительные силы организма. Паровые процедуры должны продолжаться не более 10–15 мин. Следует немедленно выйти из парилки или прекратить паровую ванну, как только появятся тяжесть в груди, резкое учащение пульса и дыхания, сердцебиения и усилится прилив крови к голове или возникнут другие неприятные ощущения.
Перед пользованием парильней не рекомендуется мыть голову. Можно смочить лицо и голову холодной водой, надеть спортивную шапочку или покрыть голову полотенцем, смоченным в холодной воде. Это предохранит от прилива крови к голове и общего перевозбуждения. После парильни необходимо обмыть тело чуть теплой, а затем холодной водой.
Баней, особенно с парильней, рекомендуется пользоваться осторожно. Из-за сильного возбуждающего действия на организм она противопоказана больным, перенесшим инсульт или инфаркт миокарда, в острой стадии всех болезней, кроме катаральных, при пороках сердца, при гипертонической болезни, выраженном атеросклерозе сосудов мозга и сердца, при обострении хронических заболеваний, при ревматизме и болезнях сердца (миокардите, эндокардите и др.), при язве желудка и склонности к кровотечениям. Паровые ванны и бани не рекомендуются беременным женщинам, людям с выраженными нервными заболеваниями и детям до 12 лет. Лицам пожилого возраста такие процедуры вообще противопоказаны.
Солнечный свет возбуждает и тонизирует нервную систему, улучшает течение окислительных процессов, повышает жизненный тонус и работоспособность.
Под влиянием солнечных лучей увеличивается количество эритроцитов и гемоглобина, нормализуется состав белой крови. Особо следует подчеркнуть общее укрепляющее влияние и закаливающее действие солнечных лучей в результате правильного, систематического проведения курса солнечных ванн, водных процедур и умеренной физической нагрузки.
Под действием ультрафиолетовых лучей в коже образуется витамин D, который имеет большое значение для фосфорно-кальциевого обмена. Он усиливает обмен веществ, облегчает всасывание фосфора и кальция из кишечника и способствует отложению их в костях. Именно на этом основании используются ультрафиолетовые лучи как специфическое средство для лечения рахита, при котором нарушается рост костей в результате расстройства фосфорно-кальциевого обмена. Под влиянием ультрафиолетовых лучей улучшается кровообращение и циркуляция лимфы в коже, повышается температура, обмен веществ. Следует также отметить бактерицидное действие ультрафиолетовых лучей на микроорганизмы, находящиеся на поверхности кожи.
Солнечный свет улучшает обменные процессы и трофику кожи. Кожа становится мягкой, гладкой, эластичной, покрывается равномерным загаром. Улучшается функция потовых и сальных желез, кожа становится менее восприимчивой к инфекции и к гнойничковым заболеваниям. Солнечные лучи действуют не только на кожу, но и на весь организм, на все его физиологические системы.
При правильной дозировке наблюдаются положительные сдвиги в функциональном состоянии нервной, сердечно-сосудистой, дыхательной и пищеварительной систем.
Физическая и умственная работоспособность, выносливость и устойчивость физиологических систем организма значительно выше при сочетании солнечного облучения с интенсивной физической нагрузкой. Следовательно, солнечные лучи оказывают благотворное действие на организм только при рациональном их использовании. Наиболее четкими признаками правильного пользования солнечными ваннами являются следующие: хорошее самочувствие, приподнятое настроение, прилив энергии и бодрости, нормальный аппетит, глубокий освежающий сон, отсутствие чувства вялости и разбитости, повышение общего тонуса и работоспособности человека. Из-за передозировки солнечных лучей может произойти ожог кожи. Даже если удалось избежать ожога солнечными лучами, неумеренное пребывание на солнце зачастую приводит к перегреву и тепловому удару. Неумело принятые солнечные ванны могут провоцировать обострение хронического или скрыто протекающего ревматического или туберкулезного процесса, базедовой болезни и других заболеваний.
Пользуясь целебными свойствами солнечных лучей, необходимо соблюдать осторожность, последовательность и чувство меры. Если у вас есть одно или несколько хронических заболеваний, то перед тем, как принимать солнечные ванны, обязательно проконсультируйтесь с лечащим врачом. При необходимости он поможет вам составить индивидуальный график прибывания нв солнце.
Солнечные ванны не следует принимать при активной форме туберкулеза, повышенной нервной возбудимости, тиреотоксикозе, атеросклерозе. Нельзя принимать солнечные ванны при повышенной чувствительности кожи к солнечному свету, экземе, аневризме аорты, постоянных головных болях, гемофилии.
Воздух является необходимым условием жизни любого организма. Длительное пребывание на свежем воздухе способствует обогащению клеток и тканей кислородом, обеспечивает нормальное течение окислительно-восстановительных процессов, нормализует обмен веществ и выделение накопившихся в организме продуктов обмена.
При систематическом пребывании на свежем воздухе (аэротерапии) снижается артериальное кровяное давление, улучшается функция миокарда и его кровоснабжение, проходят головные боли, уменьшаются раздражительность, вялость, становится крепче и спокойнее сон, повышаются работоспособность и общий тонус организма.
Аэротерапия особенно полезна людям, склонным к простудным заболеваниям, ослабленным, переутомленным интенсивным умственным трудом, выздоравливающим после операций и инфекционных заболеваний, а также детям. Кроме того, свежий воздух является необходимым компонентом в лечении заболеваний дыхательной и сердечно-сосудистой систем. Гимнастические упражнения и прогулки на свежем воздухе входят в комплекс реабилитации после перенесенных травм и тяжелых хронических заболеваний.
Необходимо взять за правило в любое время года обязательно спать с открытой форточкой или окном при температуре воздуха не выше 18 °C. Для нормального полноценного сна в комнате необходим свежий, прохладный воздух. В душной, наглухо закрытой комнате даже длительный отдых не способен восстановить силы.
Летом очень полезно спать на открытом воздухе, используя для этого веранду, балкон.
Раздел 15 Как правильно питаться
Питание и здоровье
Питание является важнейшей физиологической потребностью человека. Пища – фактор внешней среды, посредством которого человеческий организм вступает в тесный контакт со всеми химическими веществами растительного и животного происхождения. C питанием теснейшим образом связаны все жизненно важные функции организма. Питание обеспечивает развитие и непрерывное обновление клеток и тканей, поступление энергии, необходимой для восстановления энергозатрат организма в покое и при физической нагрузке. Продукты питания – источник веществ, из которых в организме образуются ферменты, гормоны и другие регуляторы обменных процессов. Обмен веществ, лежащий в основе жизнедеятельности, находится в прямой зависимости от характера питания.
Неправильное питание – как недостаточное, так и избыточное – одинаково вредно отражается на здоровье взрослых и детей. Это может выражаться в ухудшении физического и умственного развития, в снижении сопротивляемости организма воздействию различных факторов внешней среды, понижении работоспособности, преждевременном старении и сокращении продолжительности жизни. По предложению Всемирной организации здравоохранения (ВОЗ) рекомендуют различать следующие формы патологических состояний, связанных с неправильным питанием:
1) недоедание – состояние, обусловленное потреблением в течение более или менее продолжительного времени недостаточного по калорийности количества пищи;
2) переедание – состояние, связанное с потреблением избыточного количества пищи;
3) специфическая форма недостаточности – состояние, вызванное относительным или абсолютным недостатком в рационе одного или нескольких пищевых веществ;
4) несбалансированность питания – состояние, возникающее при неправильном соотношении в рационе необходимых пищевых веществ.
Неадекватное питание, когда энергетическая ценность суточного пищевого рациона не покрывает производимых в течение суток затрат энергии, приводит к развитию отрицательного энергетического баланса. При этом наблюдается мобилизация всех ресурсов организма на максимальную продукцию энергии с целью ликвидации образовавшегося энергетического дефицита. При энергетическом дефиците все пищевые вещества, в т. ч. белок, используются как источник энергии, причем не только белок, поступающий с пищей, но и белок тканей, что приводит к развитию белковой недостаточности.
Если калорийность суточного рациона значительно превышает расход энергии, наблюдается положительный энергетический баланс, что также характеризуется весьма серьезными последствиями в виде болезней избыточного питания, одно из последствий которого – ожирение.
К болезням недостаточности питания относят прежде всего заболевания, связанные с белково-энергетической недостаточностью: кахексию, квашиоркор и маразм.
Наиболее уязвимой группой населения по отношению к недостатку белка являются дети, особенно в период грудного вскармливания и первых лет жизни – от 6 месяцев до 4 лет. Заболевание детей, развившееся вследствие белково-калорийной недостаточности, получило название квашиоркор. Квашиоркор, означающее «красный мальчик» или, в другом толковании, «отнятый от груди ребенок», возникает в результате дефицита в пищевом рационе животных белков; сопутствующим фактором является недостаток витаминов комплекса В; причиной бывает и монотонная углеводная диета. Квашиоркор характеризуется замедлением роста и развития ребенка, изменением цвета кожи и волос, депигментацией, изменением состояния слизистых оболочек, ухудшением функций многих систем, особенно пищеварительной (диспептические явления и стойкая диарея). В тяжелых случаях основными проявлениями квашиоркора служат отеки и психические расстройства.
Другой наиболее уязвимой группой являются беременные женщины и кормящие матери. Белковая недостаточность возникает чаще при общем недостатке пищи и характеризуется гипопротеинемией, снижением кислотно-осмотического давления крови и появлением «голодных отеков». Это состояние характеризуется как алиментарная дистрофия.
К болезням пищевой недостаточности относят разнообразные авитаминозы, а также гипо– и полигиповитаминозы (полиневриты, цингу, остеопороз, рахит и гемералопатию). Развивающееся при этом патологическое состояние проявляется падением сопротивляемости организма к инфекциям, снижением работоспособности, ослаблением памяти и т. д. Может нарушиться способность к воспроизведению потомства.
Одним из последствий болезней избыточного питания является ожирение. Ожирение способствует раннему проявлению и быстрому прогрессированию гипертонической болезни (она следует за «тучностью», как тень за человеком), атеросклероза, сахарного диабета, желчно-каменной болезни и др. При ожирении сокращается продолжительность жизни.
Таким образом, как положительный, так и отрицательный энергетический баланс неблагоприятно отражаются на состоянии организма, вызывая нарушения обмена веществ, функциональные и морфологические изменения различных систем.
Физиологические нормы питания
Для определения энергетического баланса необходимо знать энергетическую ценность (калорийность) поступающих с пищей продуктов и наши затраты энергии. Энергетическую ценность питания рассчитывают по соответствующим коэффициентам, установленным на основании определения сгорания в организме пищевых веществ – белков, жиров и углеводов (табл. 1).
В настоящее время изучены химический состав и энергетическая ценность всех основных пищевых продуктов.
Энергетические затраты складываются из нерегулируемых и регулируемых волей человека расходов энергии. К нерегулируемым видам энергетических затрат относят расход энергии на специфическое динамическое действие (СДД) и основной обмен (в состоянии полного покоя). Для человека с массой тела 70 кг уровень основного обмена составляет в среднем 4,1868 кДж на 1 кг в час, или 7117,56 кДж/сут (1 ккал равна 4,1868 кДж). Основной обмен зависит от пола и возраста. С возрастом основной обмен снижается. У мужчин он на 5–10 % выше, чем у женщин.
Таблица 1
Энергетическая ценность белков, жиров и углеводов
Под влиянием приема пищи расход энергии повышается, что обусловлено усилением окислительных процессов. При смешанном питании основной обмен возрастает на 10–15 % в сутки, наибольшее повышение его (на 30–40 %) вызывает прием белков, в то время как при приеме жиров обмен возрастает на 4–14 %, углеводов – на 4–7 %.
Регулируемые затраты энергии определяются расходом ее при выполнении мышечной работы.
При организации питания и планировании необходимого количества пищевых веществ и энергии руководствуются рекомендациями, разработанными Институтом питания РАМН. Эти рекомендации учитывают возраст, пол и характер трудовой деятельности. Нормирование физиологической потребности в пищевых веществах и энергии взрослого трудоспособного населения осуществляется по 5 группам интенсивности труда в зависимости от суточных энергетических затрат, нервной напряженности трудового процесса и других особенностей (табл. 2).
Таблица 2
Рекомендуемая потребность в энергии взрослого трудоспособного населения соответственно группам интенсивности труда
Обязательным условием сбалансированного питания является обеспечение правильного и обоснованного соотношения основных пищевых и биологически активных веществ – белков, жиров, углеводов, витаминов и минеральных веществ – с учетом возраста, пола, характера трудовой деятельности и др.
В зависимости от функционального назначения питательные вещества делятся на преимущественно энергетические (жиры, углеводы), преимущественно пластические (белки, ряд минеральных веществ, вода) и преимущественно каталитические (витамины, микроэлементы). С учетом критерия обязательности питательные вещества дифференцируются на заменимые и незаменимые. К числу заменимых пищевых веществ относятся углеводы и жиры, к незаменимым – 12 основных аминокислот, 3 основных полиненасыщенных жирных кислоты, все витамины (16) и большинство минералов (60).
Сбалансированность белков, жиров и углеводов в современных рационах должна устанавливаться с учетом их энергетической ценности, при этом их соотношение будет выглядеть как 1: 2,7: 4,6 (ккал), иначе на каждую белковую калорию должны приходиться 2,7 жировые и 4,6 углеводные калории.
Белки
Основными структурными компонентами белковой молекулы служат различные аминокислоты. В белках основных пищевых продуктов их находится около 20. Аминокислоты делятся на заменимые и незаменимые. Аминокислоты, синтезируемые в организме, получили название заменимых. Аминокислоты, синтез которых замедлен или невозможен, называются незаменимыми. К их числу относят: гистидин, лизин, метионин, триптофан, фенилаланин, лейцин, изолейцин, треонин, валин.
Наибольшей биологической ценностью характеризуются белки животного происхождения, в которых содержатся все незаменимые аминокислоты в оптимальных соотношениях.
При определенном минимальном содержании белка азотистое равновесие в организме, т. е. количество выводимого различными путями азота, равно его количеству, потребляемому с пищей. Азотистое равновесие у взрослого человека поддерживается при поступлении 55–60 г белка в сутки. Но при этом не учитывается расход белка на стрессовые ситуации, болезни, физическую нагрузку. В связи с этим была определена оптимальная потребность в белке, которая должна превышать безопасный уровень в 1,5 раза и составлять не менее 85–90 г в сутки.
Жиры
Они являются структурным компонентами тела и важнейшими поставщиками энергии. Жиры, являясь растворителями витаминов А, D, Е, способствуют их усвоению. Некоторые компоненты жиров являются незаменимыми факторами питания и имеют большое значение для нормального развития организма: полиненасыщенные жирные кислоты (ПНЖК), фосфатиды, стерины и др.
По химическому составу жиры являются сложными комплексами, состоящими из глицерина и жирных кислот. Основная биологическая активность определяется кислотами, которые делятся на предельные (насыщенные) и непредельные (ненасыщенные, ПНЖК).
Наиболее активную роль в организме играют ПНЖК. Они входят в качестве структурных компонентов в состав клеточных мембран, миелиновых оболочек, соединительной ткани и др. При дефиците в пище ПНЖК (линолевой, линоленовой, арахидоновой) наблюдаются сухость, экзематозное поражение кожи, нарушается эластичность сосудов и увеличивается содержание холестерина в крови. Кроме того, при недостатке этих веществ отмечается задержка роста, снижается устойчивость к воздействию факторов окружающей среды, угнетается репродуктивная функция.
Среди сопутствующих веществ важную роль играют фосфолипиды. Они входят в структуры клеточных мембран, участвуют в транспорте жиров в организме. В наибольших количествах эти вещества содержатся в нервной ткани и в тканях мозга, сердца, печени.
Потребность в фосфатидах составляет 10 г в день. Фосфатидами богат желток яйца (10 %), сырое нерафинированное растительное масло (от 1,5 до 4 %), сливочное масло (до 0,4 %), зародыши семян пшеницы и ржи (0,6–0,7 %). Средняя потребность взрослого человека в жире составляет 80–100 г/сут, в т. ч. растительном масле – 25–30 г, ПНЖК – 3–6 г, холестерине – 1 г, фосфолипидах – 5 г.
Углеводы
Углеводы составляют наибольшую часть суточного рациона. К ним относятся моно-, ди– и полисахариды. За счет углеводов обеспечивается 50–60 % потребности организма в энергии. При физической работе углеводы расходуются в первую очередь, только после истощения их запасов расход энергии восполняется за счет имеющегося в организме жира.
Избыток углеводов в пищевом рационе влечет за собой повышенное жирообразование. Недостаточное содержание углеводов в пищевом рационе приводит к гипогликемии, сопровождающейся общей слабостью, сонливостью, снижением памяти, головными болями и др. Углеводное голодание обусловливает накопление в крови и появление в моче кетоновых соединений – продуктов неполного окисления жиров и белков, вследствие чего развивается ацидоз. Суточная потребность в углеводах составляет 400–500 г.
Витамины
Витаминами принято называть низкомолекулярные соединения органической природы, не синтезируемые в организме человека, не обладающие энергетическими и пластическими свойствами, проявляющие биологическое действие в малых дозах.
По растворимости в воде и жире витамины подразделяют на жирорастворимые (A, D, E, K) и водорастворимые – все остальные. К витаминоподобным веществам относят пангамовую кислоту (В15), инозит (В8), карнитин (ВТ), ПНЖК (F), витамин U, оротовую кислоту (В13).
Витамины необходимы для поддержания устойчивости организма к воздействию неблагоприятных факторов внешней среды, повышения умственной и физической работоспособности, обеспечения функции желез внутренней секреции и их гормональной активности. Избыток или недостаток витаминов в пище обусловливает такие патологические состояния, как гипо-, авитаминоз и гипервитаминоз.
Содержание витаминов во фруктах и овощах в значительной степени зависит от условий произрастания, способов хранения, режима кулинарной обработки и др. Применение витаминных препаратов целесообразно в зимне-весенний период и в случаях, когда в пище содержится недостаточно витаминов.
Минеральные вещества
Они относятся к незаменимым компонентам питания. Минеральные вещества участвуют во всех биохимических процессах, протекающих в организме, выполняют пластическую функцию, составляя основу скелета, поддерживают коллоидное состояние протоплазмы, осмотическое давление, концентрацию водородных ионов, буферные свойства крови. Важную роль играют минеральные вещества (медь, железо, магний) в транспорте белков и углеводов через клеточные мембраны, в свертываемости крови (кальций), перемещении газов крови (железо), в процессах возбудимости мышечной и нервной ткани (калий, кальций, натрий), обеспечивают нормализацию водно-солевого обмена.
Минеральные вещества в пище должны находиться в сбалансированном состоянии как между собой, так и с отдельными питательными веществами. В случае нарушения данного требования резко ухудшается их усвояемость.
Принципы рационального питания
Важным принципом рационального питания является соблюдение правильного его режима. Под режимом понимают время и число приемов пищи в течение дня, интервалы между ее приемами, количественное распределение суточного рациона. Оптимальным является интервал 4–5 ч. Только во время ночного отдыха он удлиняется до 10 ч. Между «легкими» приемами пищи интервал может быть сокращен до 3 ч. Важным принципом правильного режима питания является регулярность, т. е. прием пищи в одно и то же время суток, что имеет большое значение для условно-рефлекторной подготовки организма к приему и перевариванию пищи.
Наиболее распространено 3-разовое питание, однако 4–5-разовое питание следует считать физиологически более правильным, т. к. оно позволяет создать равномерную нагрузку на органы пищеварения. Лицам, склонным к тучности, и лицам пожилого возраста рекомендуется принимать умеренное количество пищи чаще, до 5–6 раз в день.
При 4-разовом питании рекомендуется потреблять во время завтрака 25 %, обеда – 35 %, полдника – 15 % и ужина – 25 % суточного рациона по энергетической ценности. При работе в вечернюю смену рекомендуется: на завтрак – 25 %, на обед перед работой – 35 %, на ужин на работе – 25 %, на второй ужин после работы – 15 % суточного рациона. При работе в ночную смену может быть рекомендован завтрак после работы – 20–25 %, обед после сна – 20–25 %, ужин перед работой – 35 %, второй ужин во время перерыва на работе – 20 %.
Для лиц умственного труда характерна малая двигательная активность и недостаточность моторно-висцеральных рефлексов, что отрицательно влияет на состояние здоровья и работоспособность, способствуя развитию мочекаменной болезни и атеросклероза.
Одним из основных принципов рационального питания при умственном труде является ограничение энергетической ценности питания. При этом оно должно быть сбалансированным и полноценным. Рекомендуется содержание в суточном рационе белка 100–115 г, жира – 80–90 г и углеводов – 300–350 г. Количество белка животного происхождения не менее 50 % от суточной нормы, причем половину этого количества желательно обеспечивать за счет молочного белка. Важно, чтобы 25 % жиров составляло сливочное масло, а остальную часть – растительное масло и жиры других продуктов. Содержание в рационе сахара не должно превышать 15 % от общего количества углеводов.
В пищевом рационе лиц умственного труда должно содержаться достаточное количество веществ, обладающих липотропными и противосклеротическими свойствами, а также витаминов, стимулирующих окислительно-восстановительные процессы (В2, В6, С, Р, РР) и оказывающих липотропное действие (холин, инозин, витамины Е, В12, F, фолиевая кислота). Наиболее распространенным режимом питания для лиц умственного труда считается 4–5-разовый прием пищи.
В основе питания лиц, занимающихся физическим трудом, лежат общие принципы сбалансированности. При этом соотношение белков, жиров и углеводов должно составлять 1: 1: 4. Содержание животного белка в рационе должно составлять 55 %, растительного жира – около 30 % от суточной нормы. С возрастанием интенсивности и продолжительности труда увеличивается потребность в витаминах. Рекомендуется 3–4-разовый прием пищи. При 3-разовом приеме пищи завтрак должен составлять 30 %, обед – 45 % и ужин – 25 % от суточного рациона.
Раздел 16 Больной в доме
Общие принципы ухода за больными
Каждое заболевание, особенно тяжелое и продолжительное, сопровождается появлением различных симптомов (лихорадки, боли, одышки, ухудшения аппетита), ограничением физической активности и способности к самообслуживанию, нарушением способности к удовлетворению основных жизненных потребностей (еде, питью, освобождению кишечника, мочевого пузыря).
Наряду с мерами, направленными на борьбу с заболеванием, больному необходимо обеспечение правильного режима, правильный уход за ним (физический режим, санитарно-гигиенические условия, питание, помощь при отправлении физиологических потребностей и проведение различных процедур, направленных на уменьшение проявлений заболевания).
Кроме того, течение многих хронических заболеваний может отягощаться или провоцироваться наличием вредных привычек (курением, злоупотреблением алкоголя, чаем, кофе, определенными блюдами) и отрицательными психоэмоциональными влияниями. Важно выявить эти факторы и постараться их устранить. Это тоже входит в задачу ухода за больным.
Режим физической активности больного зависит от тяжести заболевания. Положение пациента в постели может быть активным, если больной способен самостоятельно поворачиваться, вставать с постели, ходить, и пассивным, если больной не может сам двигаться и сохраняет то положение, которое ему придали, что чаще наблюдается при бессознательном состоянии или при нарушении мозгового кровообращения.
Часто больные занимают вынужденное положение, стараясь облегчить свои страдания, например, сидя или полусидя при одышке, особенно приступообразной. При разных заболеваниях назначают строгий или нестрогий постельный режим, полупостельный или свободный, с различной степенью активности.
При некоторых заболеваниях больные нуждаются в длительном, даже постоянном, постельном режиме. Такой режим обеспечивает не только более экономное использование сил больного при снижении резервных возможностей жизненно важных органов, но и равномерное и постоянное тепло, что важно при воспалительных заболеваниях.
Однако соблюдение длительного физического покоя сопряжено с рядом отрицательных последствий. Длительная неподвижность вызывает снижение мышечного тонуса, нарушение физиологических рефлексов, замедление скорости кровотока, повышение свертываемости крови, что способствует возникновению осложнений – воспалению легких застойного происхождения, заболеванию вен, закупорке сосудов, атрофии мышц, изменениям в суставах, нарушению деятельности кишечника и мочевого пузыря, образованию пролежней и др.
Таким образом, чрезмерно строгий режим физического покоя вместо пользы может принести вред, замедляя и затрудняя процесс восстановления или поддержания здоровья. Поэтому в настоящее время врачи сокращают сроки постельного режима, включают раннее расширение объема физической активности, самообслуживание и физическую тренировку даже при таком заболевании, как инфаркт миокарда. При таком активном ведении быстрее восстанавливается состояние больных и упомянутые выше осложнения не развиваются. Конечно, решает вопрос о выборе двигательного режима и объема нагрузок только врач, но все же следует знать, что даже при строгом режиме больной вне периода ухудшения (приступа боли или удушья и т. п.) в большинстве случаев в состоянии самостоятельно умываться, бриться, принимать пищу, причесываться, читать литературу и т. д. Конечно, для этого должны быть созданы соответствующие условия (подголовник, откидной столик).
При полупостельном режиме хронически больного шире привлекают к выполнению некоторых несложных обязанностей по самообслуживанию, постепенно их расширяя. Лечебную физкультуру (например, дыхательную гимнастику), гигиеническую гимнастику в домашних условиях проводят под контролем самочувствия больного. Гораздо сложнее обязанности ухаживающего в тех случаях, когда пациент не может двигаться и занимает пассивное или вынужденное положение, например при бессознательном состоянии, параличе, резкой слабости.
Уход за больными на дому не только поддерживает физиологические функции организма и облегчает состояние больного, но и активно участвует в процессе восстановления состояния его здоровья, трудоспособности.
Конечно, цели могут быть разными: восстановление профессиональной пригодности в условиях прежней или облегченной работы или только способность к самообслуживанию, к выполнению домашней работы и др. Опыт медицинской реабилитации показывает, что около 80 % больных, перенесших инфаркт миокарда, обретают трудоспособность. Это свидетельствует о больших компенсаторных возможностях организма, которые нужно использовать и развивать.
Уход и наблюдение за больным на дому
Комната больного
Всегда желательно выделить отдельную комнату для больного, особенно при подозрении на инфекционное заболевание, в т. ч. грипп или острое респираторное заболевание. Если такой возможности нет, необходимо выделить для него лучшую часть комнаты, отгородив ее занавеской или шкафом.
В комнате всегда должны быть свежий и чистый воздух и оптимальная температура (18–20 °C). Для этого помещение регулярно проветривают. В холодное время года форточку открывают не реже 3–4 раз в сутки на 20–30 мин, больного в это время тепло укрывают. Летом окно или форточка должны быть открыты постоянно, однако нужно следить, чтобы в комнате не было сквозняка. Зимой предпочтительнее южная сторона дома, летом – северная. Комната должна быть хорошо освещена при выполнении различных процедур. Чтобы не допустить скопления пыли, необходимо проводить влажную уборку комнаты и протирать мебель не реже 1 раза в день. Окно или форточка при этом должны быть открыты.
Постель
Кровать больного желательно поставить изголовьем к стене в середине комнаты (не вдоль стены и не в углу), чтобы обеспечить свободный подход к телу со всех сторон. С одной стороны кровати, у изголовья, следует поставить столик для лекарств, термометра, графина с водой, посуды для приема пищи, с другой – тумбочку с литературой для чтения, настольной лампой. В тумбочке можно хранить предметы ухода, туалета, лекарства.
Постель больного всегда должна быть чистой и свежей. Тяжелобольным под простыню подкладывают клеенку.
Обычно положение больного в постели горизонтальное, со слегка приподнятой верхней частью тела.
При высоком артериальном давлении рекомендуется более высокое положение головы, при пониженном – низкое.
При одышке, особенно при удушье, положение больного полусидя, для чего под подушку подкладывают подголовник или доски. Чтобы предупредить сползание больного, используют упор для ног. Иногда требуется возвышенное положение ног, например при воспалении вен. В этом случае под голени подкладывают подушки. Всегда должно быть обеспечено наиболее удобное положение. Однако не следует оставлять больного длительно в одном положении, ему надо время от времени поворачиваться на другой бок, а при разрешении врача – присаживаться.
Смену постельного белья следует проводить не реже 1 раза в неделю. Состояние некоторых больных позволяет перенести их временно на другую постель, что дает возможность не только сменить наволочки и простыни, но и поправить и вычистить матрац. Переложить больного может один человек, подведя правую руку под лопатки, а левую – под бедра.
Грузных больных лучше переносить вдвоем: один подводит руки под голову и лопатки, второй – под поясницу и бедра, поднимают больного одновременно.
Для смены простыни у тяжелобольного требуются, как правило, 2 человека. Это можно сделать разными способами.
1-й способ: приподнимают голову больного, головной конец простыни собирают складками к пояснице. Затем поднимают ноги и собирают складками другой конец простыни, после чего ее осторожно вытягивают из-под пациента.
Под поясницу подводят чистую простыню, скатанную по ширине двумя валиками, и расправляют ее поочередно в 2 направлениях – к голове и к ногам.
2-й способ: больного поворачивают на бок ближе к краю кровати. Со свободного края кровати простыню по ее длине скатывают валиком. На освободившееся место кладут также закатанную чистую простыню. Больного поворачивают на другой бок, укладывая на чистую простыню. Грязную простыню убирают, а чистую расправляют на другой половине кровати. Если больного можно посадить, вначале производят смену головной половины простыни, затем ножной.
Гигиена больного
Необходимо ухаживать за кожей, волосами, ногтями, полостью рта, ушами, глазами, промежностью больного.
Каждый день, утром и вечером, пациент должен мыть лицо, шею и руки водой комнатной температуры с мылом. Если позволяет состояние, его сажают в постели и он совершает туалет самостоятельно. Лежачих больных обтирают с помощью тампонов или губки, смачивая их водой с добавлением водки или одеколона.
Кроме того, у тяжелобольных следует протирать все тело камфорным спиртом, особенно складки в паху, подмышечных впадинах и под молочными железами у женщин. Не следует забывать мыть руки больного с мылом перед каждым приемом пищи и коротко подстригать ногти на руках и ногах. После любой влажной обработки следует протирать кожу чистым и сухим полотенцем. Больных средней тяжести не реже 1 раза в неделю моют в ванне или под душем в соответствии с рекомендациями врача. Ванну заполняют до половины водой с температурой 35–37 °C. Больному помогают вымыть голову, спину и т. д. При мытье под душем больного усаживают на скамеечку или табуретку, при этом применяют гибкий шланг. Тяжелых, ослабленных больных моют в постели, подложив клеенку под простыню.
Обмывание проводят по частям, используя губку, теплую воду и мыло, вначале верхнюю половину туловища, затем живот, бедра и ноги.
Важной задачей домашнего ухода является профилактика про лежней , которые могут появиться у тяжелобольных чаще всего в области крестца, реже – в области лопаток, пяток, затылка, ягодиц и в других местах, где мягкие ткани сдавливаются между костью и постелью.
Для предупреждения пролежней необходимо каждые 2 ч менять положение больного в постели; возможные места образования пролежней обмывать теплой водой с мылом, а затем протирать камфорным спиртом; аккуратно застилать постель, чтобы не было складок и крошек на простыне; для улучшения кровообращения в конечностях делать пассивные или (лучше) активные движения; при покраснении кожи обмыть это место и смазать 1–2 раза в сутки 5–10 %-ным раствором перманганата калия, подложить надувной резиновый круг т. о., чтобы пролежень находился над отверстием круга и не касался постели.
Важно поддерживать опрятный внешний вид больного. Рекомендуется коротко стричь больного, ежедневно брить. Бритье электрической бритвой многие могут проводить самостоятельно. Волосы нужно ежедневно расчесывать. Промывать глаза лучше шариком из стерильной ваты, смоченным в растворе борной кислоты (1 ч. л. на стакан теплой кипяченой воды). При появлении в ушах скоплений ушной серы следует закапать в наружный слуховой проход несколько капель теплого 3 %-ного раствора перекиси водорода, а затем осторожно просушить ухо жгутиком из ваты. При затруднении носового дыхания вследствие образования сухих корочек в ноздрю вводят жгутик с борным вазелином или растительным маслом – это вызывает размягчение и отпадение корочек.
Лежачим больным освобождают кишечник и мочевой пузырь в постели, используя мочеприемник и судно, при необходимости ставят клизму. Важно содержать предметы гигиены в чистоте и подавать теплыми. При задержке мочеиспускания или дефекации следует обратиться к врачу. Каждый ухаживающий за больным должен уметь правильно измерить и оценить температуру, частоту пульса и дыхания.
Температура тела в норме колеблется от 36 °C утром до 36,9 °C вечером. При заболевании она может как повышаться, так и понижаться. Повышение температуры (лихорадка) обычно сопровождается головной болью, недомоганием, ощущением ломоты в теле, могут быть озноб и повышенная потливость. При снижении температуры обычно наблюдаются резкая слабость и похолодание кожи. Имеет значение повышение температуры, даже на несколько десятых градуса.
Перед измерением температуры термометр энергично встряхивают, чтобы столбик опустился до уровня 35 °C. Затем его помещают в протертую насухо подмышечную впадину. Больной прижимает плечо к грудной клетке и держит термометр в течение 8–10 мин. После использования термометр следует протереть спиртом или одеколоном и поместить в футляр.
Температуру измеряют обычно 2 раза в день, в 8 и 19 ч. У тяжелых, ослабленных больных, а также у детей иногда проходится измерять температуру в заднем проходе. Для детей конец термометра смазывают вазелином и вводят на глубину 2–3 см. Следует учитывать, что температура в прямой кишке на 1 °C выше, чем в подмышечной впадине. При значительном и быстром повышении температуры иногда наблюдается озноб, кожа бледнеет и становится холодной. В этом случае больного следует уложить в постель, тепло укрыть, согреть грелками, дать горячего чая, таблетку ацетилсалициловой кислоты (аспирина). В случае быстрого (критического) снижения температуры с обильным потом и слабостью следует насухо протереть тело больного и сменить нательное белье, дать крепкого горячего чая.
Для определения пульса кончики указательного, среднего и безымянного пальцев правой руки легко прижимают у начала предплечья со стороны большого пальца, находят пульсирующую артерию и подсчитывают число ударов за 15 с, умножают найденную величину на 4. При некотором навыке можно установить характер пульса (правильный или неритмичный, полный или малый).
Для подсчета числа дыхательных движений следует приложить ладонь к подложечной области, сосчитать дыхательные движения за 30 с, умножить полученное число на 2. При оценке частоты пульса и дыхания следует учитывать, что она закономерно повышается после физической нагрузки, волнения, при лихорадочных состояниях. Поэтому подсчет пульса и дыхания проводят в состоянии полного покоя, до выполнения каких либо процедур. При повышении температуры на 1 °C частота пульса увеличивается на 8–10 ударов, дыхания – на 3–4 раза в мин. Следует знать, что у здорового взрослого человека в состоянии покоя частота пульса не превышает 70–80 в мин, а дыхания – 14–18 в мин. Данные ежедневного измерения температуры, пульса и дыхания нужно записывать, это поможет лечащему врачу. При наличии отеков следует измерять количество выпитой жидкости (в т. ч. в виде супов, киселя, фруктов и др.) и количество выделенной мочи (диуреза) за сутки.
Техника выполнения основных процедур
Ухаживающий за больным должен знать технику выполнения основных процедур.
Банки медицинские вызывают прилив крови к коже, отвлекая ее от внутренних тканей и органов, и способствуют уменьшению или ликвидации в них воспалительных процессов.
Перед тем как поставить банки, кожу смазывают вазелиновым маслом, чтобы они лучше присосались, а также во избежание ожога. Ватный тампон на металлической палочке смачивают в спирте, зажигают и вводят в полость банки на 1–2 с для разрежения в ней воздуха, затем быстро вынимают горящий тампон и немедленно плотно прижимают банку к коже. Банки ставят одну за другой через каждые 3–4 см. Затем больного накрывают одеялом и оставляют на 10–15 мин.
Снимают банки следующим образом: пальцами одной руки нажимают на кожу около самого края банки, а другой слегка отклоняют ее в противоположную сторону, после чего она легко отпадает. Банки эффективны только тогда, когда обеспечивается их хорошее присасывание и когда они вызывают выраженное покраснение кожи за счет кровоизлияния.
При удовлетворительном состоянии больной принимает общие гигиенические ванны в положении полусидя, погружаясь в воду до верхней части груди. Лежачим больным можно делать местные ванны (для рук, ног). Температура воды должна быть 36–38 °C, продолжительность ванны – не более 30 мин. Ослабленных больных моют под душем.
Ванны лечебные принимают только по назначению врача. Они могут быть простые (пресные) и сложные, с добавлением различных солей, газов, жидкостей. Ванны простые – индифферентной температуры (34–36 °C), продолжительностью 10–15 мин – действуют как освежающая или тонизирующая процедура. Ванны теплые (37 °C) продолжительностью 30 мин и более действуют успокаивающе, способствуют наступлению сна, они показаны при повышенной возбудимости, неврозах, некоторых кожных заболеваниях.
Более продолжительные теплые ванны (до 1 ч) полезны при хронических бронхитах, заболеваниях почек, бронхиальной астме. При этом следует поддерживать постоянную температуру воды.
Теплые (38–39 °C) и горячие (40–42 °C) ванны вызывают повышенное потоотделение, усиливают обмен веществ, расслабляют гладкую мускулатуру. Назначают их при ожирении, подагре, некоторых хронических заболеваниях суставов и нервов, при печеночной и почечной недостаточности, коликах и только при отсутствии заболеваний сердечно-сосудистой системы и активных воспалительных процессов. Общие холодные ванны (20 °C) резко возбуждают нервную систему и усиливают теплоотдачу. Это закаливающая процедура для здоровых людей, привыкших к холоду.
Следует иметь в виду, что как гигиенические, так и лечебные ванны являются далеко не безразличной для организма процедурой. Их назначает врач, указывая температуру, продолжительность, частоту и способ приема.
Горчичники – листы бумаги, покрытые тонким слоем порошка горчицы. Горчичники смачивают теплой водой и плотно прикладывают к коже той стороной, где намазана горчица, обвязывают полотенцем и накрывают больного одеялом.
Длительность процедуры – около 10–20 мин – до ясного проявления раздражения кожи (жжение, краснота), не доводя до ожога и образования пузырей. Горчичники можно приготовить самим, используя смесь равных частей горчичного порошка и муки, разведенной теплой водой до кашицеобразной массы. Последнюю намазывают между 2-мя слоями чистой плотной тряпочки или бумаги. После снятия горчичников кожу следует протереть влажным тампоном, а при сильном раздражении смазать вазелином.
Горчичники вызывают раздражение кожи, прилив к ней крови, что уменьшает болевые ощущения и способствует затиханию воспалительного процесса. Горчичники ставят при бронхитах, воспалении легких (на грудную клетку), гипертонической болезни (на затылок), мышечных болях. Противопоказаны они при кожных заболеваниях.
Грелку наполняют горячей водой не полностью и перед завинчиванием пробки выдавливают воздух, что обеспечивает лучшее ее прилегание к поверхности тела. Нужно проверить, не вытекает ли вода. Во избежание отека грелку обертывают полотенцем или другой тканью. Обычно грелки прикладывают к рукам или ногам при резком охлаждении тела, ознобе или в качестве отвлекающего средства, например при зубной боли, повышении артериального давления.
Вместо грелки можно использовать бутылки с горячей водой. Можно применять и специальные электрические грелки.
Ингаляция – вдыхание с лечебной целью различных веществ в парообразном, жидком или взвешенном состоянии.
В домашних условиях при отсутствии ингалятора простая паровая ингаляция может быть проведена следующим образом. В открытый сосуд наливают кипяток, больной наклоняется над ним так, чтобы не обжечь лицо, накрывает голову полотенцем или салфеткой и вдыхает пары в течение 5–10 мин.
В кипяток можно добавить несколько капель скипидара, эвкалиптового масла или другого ароматического вещества. Эта процедура рекомендуется при воспалительных заболеваниях дыхательных путей, бронхитах. Для ингаляции лекарственных веществ используют карманные ингаляторы или флаконы с аэрозольной упаковкой. В любом случае важно, чтобы момент распыления точно совпадал с актом вдоха.
Кислородная подушка – прорезиненный мешок, снабженный резиновой трубкой с краном и мундштуком. Перед подачей кислорода мундштук протирают спиртом, обертывают смоченной в воде марлей и прижимают ко рту больного. Подача кислорода регулируется краном и надавливанием на подушку. Длительность процедуры – 5–10 мин с перерывами. При пользовании подушкой неизбежно происходят большие потери кислорода.
Клизмы применяют для очищения или промывания кишечника. Очистительные клизмы делают при запорах, пищевых и других отравлениях, для подготовки к рентгенологическому исследованию желудочно-кишечного тракта.
Для клизмы используют металлический, стеклянный или резиновый сосуд емкостью 1,5–2 л с резиновой трубкой длиной 1–1,5 м, заканчивающейся обычно пластмассовым наконечником с краном или зажимом. Чистую теплую воду с температурой 25–30 °C в количестве 4–6 стаканов (800–1200 мл) наливают в сосуд, поднимают его на высоту 1–1,5 м. Наконечник смазывают вазелином или глицерином, открывают кран, чтобы выпустить немного воды и воздуха из резиновой трубки. Больной ложится на клеенку на левый бок у края постели, подтягивает ноги к животу. Края клеенки опускают в стоящее рядом ведро или таз. Пальцами левой руки раздвигают ягодицы, а правой рукой осторожно вводят наконечник через задний проход в прямую кишку на глубину 6–8 см. При этом вначале его вводят под острым углом в продольной оси тела, а затем вдоль нее.
Когда наконечник введен на должную глубину, открывают кран или зажим и вода поступает в кишечник. Сосуд с водой поднимают вверх постепенно, чтобы вода вводилась в кишечник не слишком быстро. Во время введения жидкости могут появиться позывы на низ, а иногда и нерезкие боли в животе.
Следует заранее предупредить больного о необходимости задержать воду в кишечнике на несколько минут, чтобы она успела поступить в вышележащие отделы толстого кишечника и размягчить кал на возможно большем протяжении.
При затрудненном поступлении жидкости нужно ввести наконечник поглубже и испробовать разную высоту подъема кружки. После клизмы наконечник промывают и кипятят. При хронических запорах и твердых каловых массах клизмы делают из растительного масла (подсолнечного, льняного или прованского), которое в количестве 50–100 мл вводят в прямую кишку с помощью резиновой груши. Такую клизму обычно делают на ночь, рассчитывая на появление стула утром.
Клизмы можно применять с лечебной целью для введения различных лекарственных веществ при заболеваниях нижнего отдела кишечника или для общего воздействия на организм, например при упорной рвоте, бессознательном состоянии, с целью введения питательных жидкостей (раствор глюкозы, поваренной соли). Клизмы нельзя ставить при некоторых заболеваниях прямой кишки, кровоточащем геморрое, кровотечении из кишечника и боли в животе. В этих случаях следует проконсультироваться с врачом.
Компрессы могут быть сухими, влажными (холодными или согревающими) и лекарственными.
Сухой компресс, состоящий из нескольких слоев марли или негигроскопической ваты, используют для защиты пораженной части тела от охлаждения или другого воздействия.
Холодный влажный компресс представляет собой сложенную в несколько раз мягкую ткань, смоченную в холодной воде, которую прикладывают на 2–3 мин к больному участку тела: к голове (при головной боли), к области сердца, животу, чаще при ушибах. По мере согревания компресса его меняют.
Для согревающего компресса сложенную ткань или полотенце смачивают водой комнатной температуры, прикладывают к больному месту, покрывают вощеной бумагой или клеенкой, а затем толстым слоем ваты, шерстяным платком или банкой. Каждый слой должен быть больше предыдущего и полностью его закрывать. Такой компресс нужно плотно прибинтовать к телу так, чтобы он не сдвигался, но и не стеснял больного. Продолжительность процедуры – 10–12 ч. После снятия компресса кожа должна быть теплой и влажной, ее следует насухо вытереть. Повторно накладывать компресс можно через час.
При больших размерах компресса, например на грудь или живот, больной должен все время лежать в постели. Вместо воды можно использовать водку или спирт, но они быстрее высыхают и требуют более частной смены. При согревающем компрессе расширяются кровеносные сосуды и, следовательно, увеличивается приток крови не только к коже, но и к глубжележащем тканям, что способствует рассасыванию воспалительных процессов и стиханию боли.
Обтирание – лечебно-гигиеническая процедура. Куском грубой ткани или резиновой губкой, смоченной в воде с температурой 30–32 °C, ослабленных больных по частям последовательно (руки, грудь, живот, ноги), затем быстро растирают смоченной поверхностью, затем растирают сухим полотенцем до ощущения тепла. Постепенно температуру воды можно снизить до 20–18 °C. Применяют эту процедуру в периоде выздоровления, при неврастении.
С лечебной, профилактической и гигиенической целью применяют полоскание полости рта чистой водой.
При обложенном языке, скоплении слизи лучше использовать слабые щелочные растворы (например, 1 ч. л. соды на стакан воды). При воспалительных заболеваниях миндалин или слизистой оболочки полости рта применяют различные дезинфицирующие растворы: перманганата калия (2 кристаллика на стакан воды), перекиси водорода (1 ст. л. на стакан воды).
При выраженном воспалении лучше орошать полость рта из резинового баллона под небольшим давлением. При этом больной должен наклонить голову немного вперед, чтобы жидкость не попала в дыхательные пути. Тяжелобольным ежедневно обтирают полость рта, язык, десны, зубы кусочком ваты, намотанным на ручку ложки и смоченным теплой водой или раствором соды (1 ч л. на стакан воды).
Для промывания желудка в домашних условиях больному дают выпить 5–6 стаканов воды, затем, раздражая заднюю стенку глотки введением пальца, вызывают рвоту. Эту процедуру можно повторить несколько раз подряд.
После промывания следует прополоскать рот и дать больному несколько глотков горячего чая.
Промывание желудка противопоказано при желудочном кровотечении, сильной боли в животе, сердечной и коронарной недостаточности, высоком артериальном давлении. Исключением является острое отравление, угрожающее жизни больного.
Пузырь со льдом , снегом или холодной водой используют при ушибах, воспалительных процессах, кровотечениях. Кладут его на голову, живот и другие места: под пузырь подкладывают полотенце. Держат 20–30 мин, после чего делают перерыв на 10–15 мин.
Пузырь не следует наполнять до краев, закручиванием пробки следует выдавить из него воздух, тогда он будет плотнее прилегать к телу.
Судна бывают эмалированные, фаянсовые и резиновые. Последние надувают воздухом через специальное отверстие в металлической оправе, которое обрабатывают спиртом. Они наиболее удобны.
Перед использованием судно согревают, наливают в него немного воды и ополаскивают, чтобы облегчить последующее мытье судна. Под крестец больного подводят руку, немного его приподнимают (если больной не может это сделать сам) и быстро подводят судно уплощенным концом к крестцу. После использования судно моют горячей водой, а при подозрении на кишечную инфекцию дезинфицируют 2 %-ным раствором лизола, (13 %-ным раствором хлорамина или 12 %-ным раствором хлорной извести).
Питание больных
При организации питания больных в домашних условиях нужно определить следующее:
1) необходимое количество составных частей пищи (белков, жиров и др.);
2) соответствующий набор пищевых продуктов;
3) характер кулинарной обработки;
4) время, частоту и способ приема пищи.
Организм нуждается в физиологическом соотношении количества белков, жиров и углеводов. Считается, что в условиях постельного или полупостельного режимов потребность в пище составляет примерно 30–35 ккал на 1 кг массы тела, из них 60 % приходится на углеводы, 15 % – на белки и 25 % – на жиры. Практически на 1 кг тела приходится по 1 г белков и жиров и 5–6 г углеводов.
В зависимости от характера заболевания соотношение белков, жиров и углеводов и набор пищевых продуктов могут изменяться. Это относится и количеству жидкости (около 1,5 л) и соли (8–10 г), которое ограничивается при наличии отеков, ожирения, повышенного артериального давления. По показаниям пищу принимают в жидком, полужидком или пюреобразном виде, исключая раздражающие или плохо переваривающиеся продукты. Важное значение имеет регулярность приема пищи и правильное количественное и качественное распределение суточного рациона. Наиболее рациональным является 4-разовое питание с 3–4-часовыми промежутками, каждый день в одни и те же часы. Такое питание способствует формированию условного рефлекса, улучшает аппетит, переваривание и усвоение пищи. Правильное организованное питание больного в соответствии с рекомендациями врача не только удовлетворяет потребности организма, но и является активным средством воздействия на течение болезни.
Уход на дому при основных заболеваниях внутренних органов
Заболевания органов дыхания
Основными заболеваниями органов дыхания являются бронхит, пневмония, абсцесс, бронхиальная астма (БА), злокачественные новообразования. После выписки многие больные нуждаются в долечивании. В этот период необходимо соблюдать гигиенический режим. Сон должен быть достаточным, питание разнообразным и полноценным. Необходима гигиеническая гимнастика, в т. ч. дыхательная. Самыми простыми дыхательными упражнениями являются удлинение и усиление вдоха. Важно прекратить курение, т. к. оно способствует развитию и отягощает течение хронических заболеваний легких.
Наблюдение за больным включает измерение температуры и определение частоты дыхания и пульса, сбор и контроль характера мокроты, а при наличии отеков – измерение количества выпитой жидкости и выделенной мочи (суточного диуреза).
Кашель обычно возникает при раздражении бронхов, гортани, трахеи, их воспалении, наличии слизи или попадании инородного тела. Он может быть сухим или влажным, с выделением различного количества слизистой или гнойной мокроты. При густой, плохо отхаркивающейся мокроте можно рекомендовать питье теплой щелочной минеральной воды или горячего молока с содой (0,5 ч. л. соды на стакан молока) или медом.
При обильной жидкой мокроте больному следует давать меньше жидкости, а также придавать ему на 20–30 мин 2–3 раза в день такое положение, при котором возникает кашель и удаляется накопившаяся мокрота. Небольшое кровохарканье обычно не требует каких-либо экстренных мероприятий, однако о нем нужно сообщить врачу. При обильном кровохарканье или внезапном легочном кровотечении нужно немедленно вызвать «скорую помощь».
Чтобы больной не задохнулся, а излившаяся кровь не попала в соседние бронхи и участки легких, до прихода врача надо больного уложить на живот, ножной конец кровати поднять на 40–60 см, при этом ноги пациента следует привязать к задней спинке кровати, чтобы он не сползал, голову нужно держать на весу.
При одышке больному следует придать положение полусидя, открыть окно или форточку, освободить грудь от стесняющей одежды и тяжелых одеял. При возможности использовать кислородную подушку. Кашель и затруднение дыхания, а также боль в груди облегчаются при постановке банок или горчичников, применение которых следует чередовать.
При значительном повышении температуры у больного могут появиться сильная головная боль, беспокойство, даже бред. В этом случае на голову следует положить пузырь со льдом, использовать холодные компрессы. При резком ознобе больного нужно укрыть и обложить грелками. При быстром снижении температуры и повышенном потоотделении необходимо чаще менять постельное белье, поить больного крепким горячим чаем.
При плеврите между листками плевры часто скапливается жидкость, при этом появляются боли, усиливающиеся при глубоком дыхании, кашле, движении тела, одышка. В таких случаях состояние облегчается в положении полусидя или лежа на больной стороне.
Бронхиальная астма – заболевание органов дыхания аллергической природы, связанное с повышенной чувствительностью организма к различным веществам растительного, животного, в т. ч. микробного, или неорганического происхождения.
В домашних условиях больной БА нуждается в особо строгих гигиенических условиях. Из его комнаты необходимо убрать все, что может вызвать аллергию: подушки и перины из перьев и пуха, цветы, одеколон, духи, устранить кухонные запахи, прекратить курение. Помещение, где находится больной, надо хорошо проветривать, убирать только влажным способом, часто менять постельное белье. Большое значение имеет дыхательная гимнастика.
Что делать при приступе БА?
Усадить больного, обеспечить приток свежего воздуха (открыть окно, форточку), дать кислород, можно поставить горчичники, сделать горячие ножные ванны.
Очень важно своевременно принять лекарство, которое было рекомендовано врачом. При использовании ингаляционных препаратов обычно достаточно 1–2 вдыханий. Более длительное применение лекарства может быть опасно. При отсутствии эффекта следует вызвать врача.
При уходе за больным туберкулезом следует соблюдать меры личной и общественной гигиены. Необходимо чаще проветривать комнату больного, уборку проводить только влажным способом. Больной туберкулезом должен иметь отдельное полотенце, белье, посуду, которые следует стирать и мыть отдельно. Мокроту больного нужно собирать в закрытую плевательницу и обеззараживать 2 %-ным раствором хлорамина.
Болезни органов кровообращения
Наиболее частыми заболеваниями органов кровообращения являются атеросклероз, артериальная гипертония, ишемическая болезнь сердца (ИБС), ревматические пороки сердца, которые могут сопровождаться сердечной недостаточностью различной степени и формы и другими серьезными осложнениями. Основные симптомы этого заболевания: боль в области сердца, сердцебиение, перебои, одышка, отеки, головная боль, головокружение.
Ухаживающий за больным должен уметь сосчитать пульс и определить его основные качества, сосчитать число дыханий и обеспечить их регистрацию. Следует записывать цифры артериального давления. При сердечной недостаточности необходимо ежедневно измерять суточное количество выпитой жидкости и выделенной мочи. Нужно обращать внимание на возможные изменения кожных покровов (посинение, покраснение, бледность).
ИБС проявляется в виде периодических приступов боли в области сердца (грудной жабы, стенокардии) или инфаркта миокарда с нарушением сердечного ритма и развитием сердечной недостаточности.
При ИБС необходимо добиваться гигиенического режима труда и быта, уменьшения массы тела при ожирении, исключить курение и проводить лечение гипертонической болезни. При избыточной массе тела следует ограничить калорийность суточного рациона, прежде всего за счет легкоусвояемых углеводов, а также за счет животных жиров. Целесообразно проведение разгрузочных дней (молочных, фруктовых).
При сочетании ожирения с повышенным артериальным давлением рекомендуется ограничить соль и жидкость. Необходимо следить за массой тела больного, периодически взвешивая его. Важно, чтобы у больного был регулярный стул, своевременный сон. Для облегчения деятельности кишечника в питание включают растительную клетчатку (черный хлеб, овощи, чернослив), можно использовать легкие слабительные (изафенин, пурген), а при необходимости – очистительные клизмы. Наряду с этим следует проводить осторожную двигательную тренировку в соответствии с указаниями врача. Выполнение всех видов нагрузок должно проходить прежде всего под самоконтролем: появление боли, одышки или сердцебиения должно служить сигналом для прекращения нагрузки.
Первая помощь при возникновении приступа боли в области сердца больному – полный физический и психологический покой, немедленно дать нитроглицерин под язык, уложить в постель.
Дополнительно можно поставить горчичники на область сердца, а также грелку к левой лопатке или руке, левую руку можно опустить в горячую воду. Обычно приступ стенокардии длится 10–15 мин. При более продолжительном приступе сильной боли и неэффективности обычных мероприятий необходимо вызвать «скорую помощь», т. к. в этих случаях возможно возникновение инфаркта миокарда. Больные с подозрением на инфаркт миокарда подлежат срочной госпитализации в специальные отделения интенсивной терапии.
При гипертонической болезни уровень артериального давления во многом зависит от функционального состояния центральной нервной системы, а также от физической нагрузки.
Больные гипертонической болезнью нуждаются прежде всего в нервно-психологическом покое и достаточном сне. Им назначают диету с ограничением соли и жидкости, разгрузочные дни, курение запрещено.
При резком повышении артериального давления, которое сопровождается головной болью, головокружением, шумом в ушах (гипертонический криз), необходимо лечь в постель, головной конец кровати следует приподнять.
Можно сделать горячие ножные ванны с переменной температурой (2 тазика), а на затылок поставить горчичник. Можно принять назначенные ранее лекарства и затем вызвать врача.
Сердечная недостаточность может развиться при различных заболеваниях, в т. ч. при ИБС, пороках сердца, хронических заболеваниях легких. Больные с хронической сердечной недостаточностью, помимо лечения, требуют серьезного ухода. Необходимо создать условия для обеспечения деятельности сердца: физический покой и уменьшение отеков. Иногда требуется длительный постельный режим в удобном положении с приподнятым изголовьем и упором для ног. Покой не должен быть абсолютным. Для предупреждения пролежней, застойной пневмонии, закупорки сосудов с первых дней болезни необходимо часто менять положение больных в постели. Пациенты нуждаются в тщательном уходе за кожей и регулировании деятельности кишечника.
В комнате, где находится больной, должен быть чистый свежий воздух. В борьбе с отеками и застоем жидкости во внутренних органах большое значение имеет режим питания и питья.
Диета должна быть достаточно калорийной, легкоусвояемой, но с включением растительной клетчатки, повышенным содержанием витаминов и ограничением соли и жидкости. Пища должна содержать продукты, богатые солями калия (картофель, капуста, курага, инжир) и кальция (молоко и молочные продукты), обладающими мочегонным эффектом. Целесообразно дробное питание – 5–6 раз в сутки. На фоне хронической сердечной недостаточности может развиться острая сердечная недостаточность, которая проявляется в виде приступов сердечной астмы или отека легких.
При возникновении тяжелого приступа удушья, сопровождающегося клокочущим дыханием, быстрым, часто неритмичным, пульсом, больной занимает вынужденное положение сидя или полусидя. В таких случаях необходимо немедленно вызвать врача и оказать первую помощь: усадить больного, расстегнуть одежду, открыть окно или форточку. При боли в области сердца дать нитроглицерин, кислородную подушку. В других случаях может наступить острая сосудистая недостаточность (коллапс, шок). Шок, который может быть осложнением ранней стадии инфаркта миокарда, выражается вялостью, заторможенностью, бледностью, цианозом и похолоданием конечностей, холодным мелким потом, частым слабым пульсом.
Такое состояние тоже требует помощи врача. До его прихода больного следует уложить в постель, согреть его – дать горячее питье, грелку к ногам, постараться успокоить его.
При артериальной гипотонии , часто являющейся проявлением общего невроза, если нет других заболеваний, рекомендуются тонизирующие мероприятия: холодный душ, обтирания, гигиеническая гимнастика, пребывание на свежем воздухе, принятие мер для улучшения аппетита.
Заболевания желудочно-кишечного тракта и печени
Основные заболевания органов пищеварения – хронические гастриты, язвенная болезнь желудка и двенадцатиперстной кишки (ЯБЖ ), хронические заболевания кишечника и злокачественные новообразования, а также болезни печени и желчных путей.
При этих заболеваниях главное – правильное питание, что достигается различными видами диет, регулярным приемом пищи.
Питание больных гастритом должно быть дифференцированным. Во всех случаях требуется механическое щажение желудка – приготовление пищи в измельченном, пюреобразном или полужидком виде с исключением грубых, трудноперевариваемых продуктов.
При пониженной секреции желудочного сока пища должна способствовать ее повышению, потому в рацион включают мясные и рыбные бульоны, мясо, рыбу, вымоченную сельдь, некоторые приправы (в ограниченных количествах).
При повышенной секреции диета строится, как для больных ЯБЖ (см. ниже). Различные минеральные воды воздействуют на секрецию и кислотность желудочного сока – понижают или повышают их. В первом случае они должны приниматься задолго до приема пищи (за 1–2 ч), во втором – за 15–20 мин до еды.
Лечение ЯБЖ требует соблюдения постельного режима и диеты с механическим, химическим и термическим щажением желудка, дробным приемом пищи. Кроме того, применяются различные медикаментозные средства (антациды). Такое лечение проводят в основном в стационаре.
Диета в домашних условиях предусматривает уже нестрогое механическое и химическое щажение, пищу дают в вареном виде, преимущественно в виде протертых блюд, 5–6 раз в сутки, с ограничением поваренной соли до 7–8 г. Допускается белый и серый пшеничный хлеб в черством виде, сухари, супы молочные, крупяные и отварные, паровые котлеты, вареные курица и рыба, пюре и пудинг, яйца всмятку, молоко и молочные продукты, сладкие сорта фруктов. Ограничивается грубая растительная клетчатка, исключаются жареные блюда, крепкие бульоны, пряности, кофе.
По мере улучшения состояния больного диета расширяется, но всегда необходимы регулярный прием пищи и исключение острых блюд, солений, алкоголя и курения. Очень важно соблюдать режим питания, сон должен быть спокойным и достаточным, деятельность кишечника – регулярной. Больному нужно создать психический покой. При возникновении боли в подложечной области можно поставить теплую грелку (если в прошлом не было кровотечений), согревающий компресс. При длительной и сильной боли необходимо обратиться к врачу. Наиболее сильные и мучительные боли наблюдаются при прободении язвы желудка: возникает приступообразная кинжальная боль, сопровождающаяся напряжением мышц брюшного пресса. Больного необходимо поместить в постель полусидя, с согнутыми в коленях ногами и срочно вызвать врача.
При рвоте больного лучше посадить, подставив таз, после рвоты дать воды для полоскания рта. Рвотные массы следует оставить до прихода врача.
Основными признаками хронических заболеваний кишечника являются понос или запор, боль в животе, урчание, переливание.
При поносе необходимо поддерживать чистоту тела и белья, постели больного. При обострении такой больной нуждается в диете по типу диеты при ЯБЖ.
При преобладании бродильных процессов используют преимущественно белковую диету (вареные рыбные или паровые блюда из нежирного мяса, птицы, творог) с ограничением углеводов.
При гнилостной диспепсии на 2–3 дня назначают углеводную диету (каши, мучные изделия, картофель). При обильных водянистых поносах требуется ограничение жидкости и соли. Следует исключить молоко, растительную клетчатку (овощи, черный хлеб, грибы), пряности, соленья, сырые соки, мясо уток, гусей, баранину. По мере улучшения состояния и прекращения поноса диета расширяется. Разрешаются блюда в неизмельченном виде, сырые сладкие ягоды, фрукты. Все эти мероприятия при поносе проводятся на дому только в том случае, если врачебное исследование достоверно исключило кишечные инфекции (дизентерию, сальмонеллез).
Для борьбы с запорами, помимо медикаментов, слабительных и клизм, могут быть рекомендованы следующие меры. При запорах атонического характера – утренняя гимнастика, спорт, упражнения для укрепления брюшного пресса, борьба с ожирением.
В пищу целесообразно включать продукты, богатые растительной клетчаткой (овощи, чернослив). Не следует допускать отсутствия стула более 2 суток. В этом случае следует применить слабительное или очистительную клизму. При спастическом запоре, часто сопровождающемся болью, целесообразны тепловые процедуры на живот (грелки, согревающие компрессы).
При сильной приступообразной боли в животе (кишечной колике) необходимо вызвать врача.
Хронические заболевания печени (хронический гепатит и цирроз печени) являются следствием воспалительных поражений печени инфекционной природы или нарушений питания, алкоголизма. Лечение и уход имеют целью прекращение воспалительного процесса, щажение печени, улучшение функции печеночных клеток и желчных путей.
Это достигается соответствующей диетой: ограничением животных жиров, повышением содержания углеводов и витаминов. Рекомендуются супы из овощей, круп, молочные или фруктовые, вареное нежирное мясо, рыба, овощи, зелень, фрукты, мед, молоко и молочные продукты. При наличии асцита и отеков требуется ограничение в рационе жидкости и соли, повышение содержания полноценных белков в хорошо усвояемом виде.
Следует следить за регулярностью деятельности кишечника, а также обеспечить достаточный отток желчи из печени и желчных путей, для чего, помимо прочих желчегонных, следует принимать по утрам раствор магния сульфата. Обязательно исключение алкоголя, жареных и острых блюд. При боли в области печени возможно применение тепла (грелки). Следует наблюдать за цветом мочи и кала. Появление интенсивно окрашенной мочи (цвета пива) и светлого кала свидетельствует о задержке желчных пигментов и начинающейся желтухе.
Из хронических заболеваний желчных путей наиболее часто встречаются хроническое воспаление желчного пузыря и желчнокаменная болезнь .
Уход за больным имеет целью предотвращение спазмов гладкой мускулатуры пузыря и протоков и, следовательно, болевых приступов; улучшение оттока желчи, торможение процессов желчеобразования и повышение сопротивляемости организма. С этой целью используют диету, аналогичную диете при заболеваниях печени.
При желчно-каменной болезни и ожирении необходимо ограничение калорийности питания за счет не только жиров, но и углеводов. Для улучшения деятельности желчного пузыря обязателен прием внутрь растительного масла, минеральной воды. Следует предусмотреть включение продуктов, обладающих послабляющим действием (овощи, чернослив), а также содержащих витамины.
Наряду с этим необходимо исключить жареные и жирные блюда, копчености, острые приправы. Больному необходимы достаточный сон, пребывание на свежем воздухе, гигиеническая гимнастика. При приступе печеночной колики больной должен соблюдать строгий постельный режим, занимать удобное положение в постели. Обычное положение – полусидя, с согнутыми в коленях ногами. Можно применять тепловые процедуры (грелки, согревающие компрессы). При затяжном приступе следует вызвать врача.
Заболевания почек и мочевыводящих путей
Нефрит – воспалительное заболевание почек, в происхождении которого имеют значение стрептококковая инфекция (ангина, тонзиллит) и измененная реактивность организма. Болезнь может принять хроническое течение с периодическими обострениями. Основная задача ухода – предотвратить обострение воспалительного процесса, повысить сопротивляемость организма, принять меры для устранения отеков и снижения артериального давления. В период обострения необходим постельный режим, снижающий уровень обменных процессов и обеспечивающий равномерное и постоянное тепло. Вне обострения режим свободный.
Особое внимание следует обратить на предупреждение простудных заболеваний: одеваться соответственно погоде, избегать сквозняков, общения с больными гриппом, ангиной.
При наличии очагов хронической инфекции (тонзиллита, кариозных зубов) необходимо лечение. Питание при отсутствии почечной недостаточности должно быть полноценным и разнообразным, с обязательным включением продуктов, содержащих витамины. При наличии отеков без повышения артериального давления, но высоком содержании белка в моче больному требуется повышенное количество полноценного белка (мясо, рыба, творог). Необходимы периодические исследования мочи и измерение артериального давления.
При развитии почечной недостаточности (уремии), которая проявляется ухудшением аппетита, сухостью во рту, тошнотой, рвотой, головной болью, слабостью, вялостью, больного госпитализируют. Однако в ряде случаев такое состояние может наблюдаться длительно, даже годами, что требует определенных знаний по уходу за таким пациентом в домашних условиях. В этих случаях больному показан постельный режим.
Для уменьшения образования токсических продуктов белкового обмена необходимо резкое ограничение содержания белков в пище, примерно до 0,5 г на 1 кг массы тела. Пища в основном должна состоять из жиров и углеводов. Для улучшения выделения почками токсических продуктов, при отсутствии отеков и высокого артериального давления следует давать обильное питье (воду, минеральные воды, соки) до 2–3 л в сутки, добавляя к нему пищевую соду (10–20 г в сутки). Токсические продукты выделяются также через слизистую оболочку желудочно-кишечного тракта, поэтому целесообразно регулярно промывать желудок, ставить клизмы, давать больному солевые слабительные. При отсутствии отеков соль можно не ограничивать.
Хронический пиелонефрит – воспаление мочевыводящих путей с последующим переходом на почечную ткань. Развитию заболевания способствуют все состояния, при которых нарушается отток мочи.
Для профилактики обострения воспалительного процесса следует избегать переохлаждения, а также регулярно обмывать область промежности. Надо следить за своевременным мочеиспусканием. Для облегчения акта мочеиспускания можно применять грелки на низ живота, общую или местную тепловую ванны, клизмы из теплой воды. Иногда рефлекс на мочеиспускание вызывается звуком струи, вытекающей из крана. При неэффективности этих мер необходимо обратиться за медицинской помощью для катетеризации мочевого пузыря. Иногда наблюдается обратное явление недержания мочи. В таких случаях следует применять в постели стеклянный мочеприемник (для мужчин) или резиновое судно (для женщин), тщательно их промывать не реже 3–4 раз в сутки теплой водой с мылом.
Для ходячих больных существуют мочеприемники из эластичного материала.
Почечно-каменная болезнь может являться следствием нарушения оттока мочи, нарушения обмена веществ, особенно минерального, неправильного питания.
Важное значение для проведения лечения имеет диета, которую назначает врач. Это зависит от химического строения камней.
При оксалатурии (наличии в моче оксалатов) следует исключить щавель, шпинат, свеклу, бобы, петрушку, сливу, землянику, крыжовник, чай, кофе, какао, шоколад.
При фосфатурии рекомендуется мясная пища, ограничиваются продукты, богатые кальцием (молоко и молочные продукты), исключаются пряности, сыры, острые закуски, алкоголь.
При наличии уратов (солей мочевой кислоты) ограничивают мясо, рыбу и молочные продукты, бульон и соусы, грибы, бобовые. Кроме того, моча может иметь кислую или щелочную реакцию, что требует применения или окисляющих (лимоны, хлористоводородная кислота, кислые ягоды и фрукты), или ощелачивающих (сода) средств.
При почечной колике делают тепловые процедуры, горячие компрессы и грелки на поясничную область, общие горячие ванны, если нет противопоказаний. При затяжном приступе болей следует вызвать врача.
Болезни эндокринной системы
Сахарный диабет развивается вследствие недостатка в организме гормона поджелудочной железы инсулина, что приводит к нарушению усвоения сахара (глюкозы) печенью и тканями и повышению его содержания в крови и моче.
В лечении сахарного диабета (СД) большая роль принадлежит диете и контролю за состоянием водного и углеводного обменов. При легком течении заболевания, особенно у больных среднего и пожилого возраста с повышенной массой тела, возможно лечение одной диетой. В этом случае требуется ограничение жиров и особенно углеводов (в 2–3 раза меньше, чем в норме). Исключаются сахар, сладости и кондитерские изделия. Сахар заменяют другими веществами, обладающими сладким вкусом (сорбитом, ксилитом). В достаточном количестве дают мясо, рыбу, молоко и молочные продукты, овощи (лучше вареные), несладкие сорта фруктов, масло, ограничивают хлеб, картофель и крупы.
При достижении компенсации заболевания диету постепенно расширяют, но в любом случае калорийность ее не должна превышать величин, соответствующих должной массе тела и виду повседневной деятельности. При включении медикаментозного лечения диета больным СД средней тяжести и с тяжелым течением заболевания должна соответствовать физиологической норме (см. «Питание больных»), но с исключением легкоусвояемых углеводов (сахара и сладостей).
Во всех случаях должно быть обеспечено регулярное питание, а инъекции инсулина необходимо делать точно в срок, указанный врачом.
При любом лечении больных СД необходим систематический контроль сахара в моче. Об ухудшении углеводного обмена свидетельствуют увеличение жажды количества выпиваемой жидкости и выделяемой мочи, появление слабости, вялости.
Двигательный режим больного СД при нетяжелом течении и отсутствии осложнений не ограничивается. Умеренная физическая работа и упражнения даже полезны, т. к. способствуют лучшему усвоению сахара. При СД наблюдается снижение сопротивляемости организма больного инфекциям. Чаще всего страдают кожа и слизистые оболочки.
Большое внимание следует уделять гигиене тела (регулярное мытье горячей водой с мылом, подмывания), особенно в области физиологических складок, в т. ч. под молочными железами. Особенного внимания больные СД требуют при различного вида перегрузках (беременности, родах, острых заболеваниях, операциях), которые могут привести к развитию коматозных состояний.
Гипергликемическая кома развивается при недостатке инсулина, чаще при неправильном лечении. Она характеризуется медленным развитием, обычно в течение нескольких дней: появляются нарастающая слабость, вялость, сонливость, головная боль, тошнота, рвота, сухость и похолодание кожных покровов, мышечная слабость, ухудшается аппетит, может быть запах ацетона (прелых яблок) изо рта, в последующем – нарушение сознания. Такое состояние требует неотложной врачебной помощи.
В домашних условиях следует давать больному как можно больше жидкости, в т. ч. щелочное питье (добавлять соду). Главным методом лечения является введение инсулина под соответствующим контролем.
Другой вид коматозного состояния – гипогликемическая кома – развивается при передозировке инсулина или физической перегрузке. При этом резко уменьшается уровень сахара в крови, что немедленно отражается на состоянии центральной нервной системы: внезапно появляется чувство голода, озноб, обильный пот, краснеет лицо и развивается потеря сознания.
Острое развитие и влажная кожа отличает это состояние от комы гипергликемической. В этом случае помощь зависит прежде всего от самого больного или окружающих. Своевременно принятый кусочек сахара, сладкий чай или хлеб полностью и быстро восстанавливают самочувствие больного.
У каждого больного СД среди личных документов всегда должна храниться справка о заболевании и получаемом лечении. Кроме того, больной должен всегда иметь при себе несколько кусочков сахара или печенья, чтобы принять их при первых признаках гипогликемического состояния. При лечении инсулином не следует пропускать обычных приемов пищи.
Ревматизм и болезни суставов
Ревматизм – воспалительное заболевание инфекционно-аллергического характера.
Возбудителем его является стрептококк, поэтому заболевание чаще возникает (или обостряется) после ангины, заболеваний верхних дыхательных путей или другой очаговой инфекции.
Главной задачей при ревматизме является предупреждение возврата (рецидива) и дальнейшего прогрессирования заболевания.
Для этого необходимо устранение всех очагов инфекции, полноценное питание, осторожное закаливание, избегание переохлаждений, медикаментозная профилактика. При хронических заболеваниях суставов после ликвидации обострения, которое проводится в стационаре, главной задачей ухода являются облегчение болей, дальнейшее восстановление функции суставов и предупреждение обострений. Облегчение болей, помимо медикаментозного лечения, достигается удобным и физиологическим положением конечностей в постели и применением тепловых процедур (грелки, согревающие компрессы). Восстановление и развитие функций пораженных суставов – второе важное направление ухода. Для этого необходимо проводить гимнастику суставов: вначале пассивные, затем активные движения суставов и атрофичных мышц. По мере улучшения состояния и ликвидации воспалительного процесса больной должен ходить, полностью обслуживать себя. Для предотвращения атрофии мышц рекомендуют массаж.
Диета важна при обменно-дистрофическом полиартрите и направлена на уменьшение массы тела и устранение обменных нарушений. Например, при подагре требуется ограничить калорийность питания и исключить продукты, богатые пуринами (печень, мозги, почки, шпроты, жареное мясо и рыба, бульоны, щавель, шпинат, грибы, бобовые).
Уход за больным ребенком
Первым признаком любого заболевания у ребенка является изменение его поведения. Появляются вялость, сонливость или беспокойство, возбуждение, ребенок плачет, отказывается от еды. Чаще всего у детей наблюдаются лихорадочные состояния, кашель, насморк, желудочно-кишечные расстройства – боль в животе, тошнота, рвота, понос или запор.
При любом заболевании необходимо вызвать врача на дом, нести больного ребенка в поликлинику нельзя. До прихода врача уложите ребенка в чистую теплую постель, изолируйте его от других детей и измерьте температуру. У маленьких детей температуру лучше измерять в заднем проходе. При поносе и рвоте можно только поить ребенка кипяченой водой или чаем, грудных детей – сцеженным грудным молоком. Помните, что своевременное обращение к врачу позволяет поставить правильный диагноз, предупредить осложнения и сократить сроки лечения. У заболевшего ребенка часто плохой аппетит, поэтому его кормят чаще, выбирая вкусные и любимые ребенком блюда, разрешенные врачом. Пищу лучше давать в жидком, полужидком и пюреобразном виде, добавляя сливочное масло, сливки, протертое мясо, соки.
При инфекционных заболеваниях посуду ребенка кипятят в течение 15–20 мин с содой или хлорамином. Лекарства детям нужно давать в жидком виде или в виде порошка, растворенного в воде, с сахарным сиропом. Для предупреждения опрелостей нужно регулярно обмывать кожу, особенно в области складок, насухо вытирать и припудривать тальком. Горчичники ставят через марлю, смоченную в теплой воде. Держать их надо 3–8 мин. Грудным детям лучше делать горчичные обертывания. Для этого 2 ст. л. сухой горчицы разводят в стакане теплой воды и добавляют теплую воду до 1 л. Мягкую пеленку смачивают в полученном растворе, отжимают, кладут на сухую простыню с подложенным под нее одеялом. В области промежности подкладывают мягкую пеленку, затем быстро заворачивают ребенка в одеяло. Длительность процедуры – 10–12 мин. После этого обмывают ребенка теплой водой, надевают теплое белье и укладывают в постель.
Раздел 17 Уход за здоровьем ребенка первых 3 лет
Физиология развития ребенка
Растущий организм ребенка проходит определенные возрастные периоды: грудной, преддошкольный, дошкольный, младший школьный, средний и старший школьные возрасты. Каждый из названных возрастных периодов характеризуется своими специфическими морфологическими и физиологическими особенностями.
Известно, чем моложе детский организм, тем более интенсивно протекают в нем процессы роста и развития. В раннем детском возрасте, особенно в грудном периоде жизни, темпы роста весьма значительны. В этот период происходит существенное увеличение основных морфологических показателей (роста, массы тела, окружности грудной клетки). К концу 1-го года жизни рост увеличивается на 47 % по отношению к первоначальному, на 2-м году – на 13 % по отношению к 1-му, на 3-м – на 9 % по отношению ко 2-му. Наибольшая прибавка массы тела приходится на 1-й год жизни: к 4–5 месяцам она удваивается, к году увеличивается в 3 раза. Наиболее интенсивны в раннем возрасте рост и развитие отдельных систем организма.
Формирование опорно-двигательного аппарата наиболее интенсивно происходит в первые годы жизни. Развитие костной системы представляет собой сложный процесс. Скелеты ребенка и взрослого различаются размерами, пропорциями, химическим составом, у ребенка он перестраивается в течение всего периода роста путем постоянно протекающих процессов разрушения и образования костной ткани, которые осуществляются благодаря деятельности клеток надкостницы, а также клеток, окружающих кровеносные сосуды в самой кости.
Кости ребенка бедны солями кальция и фосфора, в них преобладают органические элементы, из-за чего скелет обладает большой эластичностью. В первые дни жизни ребенка окостеневшими являются лишь диафизы трубчатых костей; позвоночник на 39 % состоит из хрящевой ткани, а головка бедра и запястье целиком состоят из хряща.
Одновременно с костной происходит развитие мышечной системы. Развитие мышц у детей происходит неравномерно: вначале развиваются крупные мышцы конечностей, позднее – мускулатура мелких костей.
В период роста и развития претерпевают значительные изменения органы дыхания, сердечно-сосудистая система, нервная система, органы зрения, желудочно-кишечный тракт и т. д.
Органы дыхания детей имеют ряд отличительных особенностей: верхние и нижние дыхательные пути имеют значительно более узкий просвет, полости носа малы и неразвиты, поверхность легочной альвеолы в 3–4 раза меньше, слабо развита дыхательная мускулатура. Почти горизонтальное расположение ребер и слабая экскурсия грудной клетки у детей раннего возраста обусловливают недостаточное развитие всех отделов легкого, а, следовательно, недостаточную вентиляцию.
Особенностью сердечно-сосудистой системы является более медленное увеличение массы сердца по сравнению с ростом артериальной системы.
Нервная система, играющая решающую роль в деятельности всего организма, к моменту рождения является морфологически и функционально незрелой. Центральная и периферическая нервная система, особенно кора головного мозга, физиологически еще недостаточно развита.
Физиологические механизмы
Природа снабдила младенца различными физиологическими механизмами, благодаря которым он осуществляет двигательную активность.
Во-первых, это рефлексы (хватательный, подошвенный, шагательный, ползательный и т. д.), играющие в жизни новорожденного важную роль и являющиеся показателями его состояния.
Во-вторых, это т. н. спонтанная двигательная активность. Во сне ребенок с определенной периодичностью совершает мышечные сокращения и движения.
Мышечная активность, запускаемая деятельностью нервных центров, обеспечивая организму возможность осуществить самые разнообразные контакты со средой, является едва ли не основным фактором, определяющим развитие мозга, увеличение его массы и тем самым его информационной емкости.
«Хватательный» рефлекс (или рефлекс Робинсона) – если вложить свои большие пальцы в ладони ребенка, то он их крепко схватит. Этот обхват бывает настолько крепким, что малыша можно приподнять. При этом усиливается общий мышечный тонус. Этот рефлекс постоянно «работает» в динамической гимнастике и поэтому не требует отдельного внимания.
Рефлекс «ползания» (или рефлекс Бауера) – если приложить свои ладони к подошвам ног ребенка, он оттолкнется от них и поползет. Лучше это делать, когда малыш лежит на животе.
Шаговый рефлекс – если поддерживать ребенка под мышки вертикально, опереть его ступни о твердую поверхность и чуть наклонить тело вперед, то он начнет делать шагательные движения, иногда «путая» при этом ноги.
Подошвенный рефлекс (или рефлекс Бабинского) – если легко нажать на подошву сразу под пальцами, то все пальцы, кроме большого, согнутся, большой же выпрямится. Поддержку этого рефлекса удобно осуществлять вместе с массажем стоп.
Рефлекс Галанта – если провести пальцем по спине ребенка вдоль позвоночника примерно в 1 см от него, то тело ребенка дугообразно изогнется. Поддержка этого рефлекса сочетается с обычными нежными поглаживаниями и массажем.
Существуют и другие рефлексы. Например, рефлекс Моро , выражающийся в том, что если слегка дернуть за пеленку, то ребенок, лежащий на ней, разведет руки и напряжет мускулы. Считается, что этот рефлекс остался от необходимости успеть уцепиться за мать при резком ее движении.
Рефлекс Моро «работает» при подбрасываниях малыша вверх в процессе игры, к чему нужно приучать его постепенно. В дальнейшем ощущение «свободного падения» вызывает у ребенка неописуемый восторг.
Другой рефлекс – затаивание дыхания при погружении под воду – осуществляется при водных тренировках.
Значительные изменения претерпевают и органы зрения. К 6 месяцам ребенок приобретает способность координировать движения глазных яблок, к году – различать цвета.
Режим дня
Режим дня – это распределение времени, отводимого на все виды деятельности и отдыха в течение суток. Выработанные и упроченные сложные условные рефлексы на время приема пищи, сна приобретают характер динамического стереотипа. При построении режима предусматриваются различные виды деятельности, их регулярность, оптимальная продолжительность, рациональное чередование с отдыхом, максимальное пребывание на открытом воздухе, регулярное питание и полноценный сон.
Организация режима дня ребенка тесно связана с возрастными особенностями. На активное бодрствование младенца в первые месяцы жизни отводится незначительное время (5–7 ч), через каждые 1,5–2 ч ребенок засыпает. Главными компонентами режима дня детей в этом возрасте являются кормление, сон и бодрствование, при правильной их организации к концу 1-го месяца формируется суточный ритм бодрствования и сна. На 1-м году жизни ребенка общая продолжительность пребывания на открытом воздухе должна составлять не менее 5–6 ч. На протяжении первых 3 лет жизни режим дня должен меняться несколько раз.
Он должен строиться в соответствии с основной задачей воспитания детей преддошкольного возраста: способствовать правильному росту и развитию, укреплению здоровья, развитию основных движений, становлению речевой функции (табл. 3).
Питание
Лучшим питанием новорожденного ребенка является грудное молоко его мамы. Оно содержит все необходимое, для того чтобы ребенок рос и правильно развивался.
В нем содержатся не только все пищевые ингредиенты, но и витамины, микроэлементы, а также вода в достаточном количестве; это молоко легко усваивается и полностью используется. Молоко женщин содержит липазу, которая расщепляет жир этого молока. Белок женского молока легко створаживается. Грудное молоко защищает ребенка от инфекций.
Таблица 3
Занятия по развитию с ребенком
Кормление грудью создает естественную привязанность ребенка к матери. Эмоциональный контакт способствует более быстрому его психофизиологическому развитию.
Применяют дозированное по часам и свободное вскармливание или частичное свободное вскармливание с заданным 1 или 2 параметрами из 3 (время приема пищи, число кормлений, количество пищи).
Кормление ребенка в зависимости от его аппетита, имея ряд преимуществ перед дозированным вскармливанием, при недостаточной опытности родителей может послужить усугубляющим моментом при болезненных проявлениях, когда необходимо взять паузу в кормлении.
Возникновение чувства голода, а, следовательно, и частота кормления определяются временем, через которое освобождается желудок от пищевой массы. Женское молоко выводится из желудка через 2–2,5 ч после приема, искусственные молочные смеси из коровьего молока задерживаются в желудке 3 ч, каши – 3–4 ч, овощи – 4–5 ч.
К 8-месячному возрасту у ребенка формируется микрофлора кишечника; после 1-го года жизни переваривающая способность желудочно-кишечного тракта возрастает, вкусовые восприятия становятся все более дифференцированными. Развитие жевательного аппарата позволяет вводить в рацион более твердую пищу, требующую тщательного разжевывания. В этом возрасте дети начинают есть самостоятельно. Разжевывание пищи способствует образованию пищевого комка, который смачивается слюной, что увеличивает ферментативную работу желез. Это определяет консистенцию пищи и ее кулинарную обработку. Дозировка пищи должна соответствовать объему желудка ребенка: для 1–1,5 лет – 1000–1100 мл; для 1,5–3 лет – 1200–1500 мл.
При составлении меню для детей нужно принимать во внимание следующие основные элементы: потребность ребенка в пищевых ингредиентах, состав и значение различных пищевых веществ, распределение питания в течение дня, способ приготовления и вкусовые качества пищи.
Детей до 1,5 лет наиболее целесообразно кормить 5 раз, старше 1,5 лет – 4 раза в день.
В среднем энергетическая потребность детей в возрасте до 3 лет составляет 460 кДж/кг(110 ккал/кг).
В рационе у детей возраста от 1 до 3 лет рекомендуют, чтобы белки животного происхождения составляли 75 %. Соотношение между белками, жирами и углеводами 1: 1: 4. Суточный рацион должен содержать белок, в состав которого входят следующие жизненно важные аминокислоты (в мг/кг): гистидин – 32, изолейцин – 90, лейцин – 150, лизин – 150, метионин – 65–85, фенилаланин – 90, треонин – 60, валин – 93, триптофан – 22.
Соотношение между количеством белков и жиров составляет в рационе 1: 1. В рекомендациях Института питания РАМН указывается, что растительные жиры должны составлять не менее 10–15 % от общего количества жира в питании детей.
При построении рациона следует учитывать, что за счет углеводов должно удовлетворяться 60 % суточной энергетической потребности организма (табл. 4, 5).
Разный состав пищевых ингредиентов в продуктах должен учитываться при составлении суточного рациона детей.
Некоторые продукты (хлеб, масло, мясо, овощи, сахар) обязательно включаются в меню ежедневно, другие (сметана, творог, рыба) даются не каждый день.
Прививки
Прививки необходимо проводить в назначенные педиатром сроки, и чем более вы точны, тем выше профилактическая эффективность. Сроки прививок могут смещаться только по медицинским показаниям и с разрешения участкового педиатора.
Такими показаниями являются врожденные и приобретенные паталогии и заболевания, кроме того, тяжелые острые и обострения хронических заболеваний также могут послужить поводом к переносу сроков прививки.
Каждая страна мира имеет свой, утвержденный соответствующим государственным органом календарь профилактических прививок, единого ВОЗовского графика прививок не существует. Зачастую министерства здравоохранения разных стран утверждают совершенно различные списки заболеваний, от которых производятся профилактические прививки.
Таблица 4
Примерный суточный набор продуктов (в граммах) для детей (данные Института питания РАМН)
Таблица 5
Химический состав (в граммах) и энергетическая ценность (в джоулях и калориях) суточного набора продуктов для детей (данные Института питания РАМН)
Календарь учитывает возраст ребенка, интервал между прививками и перечень конкретных болезней, для предупреждения которых прививки, собственно говоря, и делают.
В организм вводится особый медицинский препарат – вакцина. В ответ на введение вакцины срабатывает защитные механизмы иммунной системы и организм начинает производить особые клетки – специфические антитела, которые и защищают человека от соответствующей болезни.
Все вакцины вырабатываются искуственно методами генной инженерии. Каждая из вакцин имеет свои сроки, свою схему и свои пути введения (через рот, внутримышечно, подкожно, внутрикожно).
Самая первая прививка – это прививка против туберкулеза (противотуберкулезная вакцина называется БЦЖ).
Она, как правило, делается непосредственно в роддоме на 4–7-й день после рождения, однократно. В дальнейшем теоретически ревакцинация осуществляется в 7, 12 и 16–17 лет.
Почему теоретически? Да потому, что вопрос о том, делать или не делать ревакцинацию против туберкулеза, во многом зависит от результата реакции Манту.
Ребенку делают реакцию Манту ежегодно, она, разумеется, отрицательная, но вот в один не очень прекрасный момент из отрицательной проба становится положительной. Медики называют это вираж туберкулиновой пробы, и этот самый вираж рано или поздно имеет место практически у всех людей, но у одного в 3 года, а у другого – в 12 или 19. И вот тут-то возникает весьма ответственная ситуация. Необходимо получить ответ на очень принципиальный вопрос: человек инфицировался, но не заболел потому, что имел иммунитет, или заражение привело к возникновению заболевания – защитных антител не хватило.
Отвечают на этот вопрос врачи, специалисты по туберкулезу (фтизиатры). Для этого ребенка осматривают, берут определенные анализы, при необходимости делают рентгенографию органов грудной клетки.
В зависимости от результатов врач делает соответствующее заключение. Выявлен туберкулез – лечим туберкулез, сомнительные результаты – курс профилактического лечения особыми противотуберкулезными антибиотиками, все в порядке – все в порядке, но ревакцинацию теперь уже делать не надо – противотуберкулезный иммунитет будет поддерживаться уже не вакциной, а непосредственно попавшим в организм микробом. Задача медиков – не упускать такого ребенка из поля зрения, поставить на учет и регулярно осматривать, дабы вовремя выявить ситуацию, когда организм не справится и придется лечить болезнь.
В возрасте около 3 месяцев начинаются прививки непосредственно в поликлинике. За 3 введения с интервалом в 1–1,5 месяца осуществляют вакцинацию сразу от 4 болезней – полиомиелита (вакцина жидкая, ее капают в рот) и коклюша, дифтерии, столбняка – тут уже укол. Используется вакцина, которая называется АКДС – один препарат и сразу от трех заболеваний (К – коклюш, Д – дифтерия, С – столбняк). На 2-м году жизни проводится ревакцинация от всех этих болезней.
В годовалом возрасте делается прививка от кори, в 15–18 месяцев – от паротита (свинки).
После любой прививки может иметь место реакция организма – повышение температуры тела, отказ от еды, вялость. Это нормально: организм вырабатывает иммунитет (защиту) к конкретной болезни.
Одни вакцины переносятся очень легко и почти никогда не дают серьезных побочных реакций. Типичный пример – вакцина против полиомиелита. Введение других препаратов, напротив, часто сопровождается выраженным повышением температуры и существенным нарушением общего состояния ребенка – опять-таки типичный пример – коклюшный компонент вакцины АКДС.
Прежде всего надо помнить, что любая прививка делается ребенку, у которого в этот момент нет никакой острой инфекционной болезни – ни насморка, ни поноса, ни сыпи, ни повышения температуры тела.
Почему важно именно отсутствие инфекционной болезни? Да потому, что любая вакцинация – это нагрузка на иммунитет. Для того чтобы отреагировать на прививку правильно и выработать достаточное количество антител, организм должен быть более-менее свободен от других дел, в свою очередь связанных с выработкой иммунитета.
Отсюда 2 вывода: если у ребенка нога в гипсе, то это не противопоказание к прививке.
Если любая, пусть даже инфекционная болезнь, протекает с нормальной температурой и с ненарушенным общим состоянием – такая болезнь не несет в себе существенной нагрузки на иммунитет и не является противопоказанием к вакцинации.
Некоторые перенесенные ребенком инфекционные болезни вызывают длительное ослабление защитных сил организма, и это в свою очередь является противопоказанием к проведению прививок на определенный срок (около 6 месяцев после выздоровления). К таким болезням относят менингит, вирусный гепатит, уже упомянутый нами инфекционный мононуклеоз. Зачастую такое серьезное заболевание в анамнезе вообще заставляет врача отказаться от той, или иной прививки.
В то же время делать или не делать прививку – вопрос, относящийся исключительно к компетенции врача. Для каждой болезни – аллергической, врожденной, неврологической и т. п. – разработаны соответствующие правила: как, когда и чем прививать.
Перед прививкой, поскольку место укола 1–2 дня желательно не мочить, хорошо бы перед посещением поликлиники (накануне вечером) осуществить полноценную гигиеническую ванну.
Состояние после прививки
1. Температура тела ниже 37,5 °C вполне позволяет гулять на свежем воздухе.
2. Желательно максимально ограничить общение с людьми – ребенок вырабатывает иммунитет, его организм занят. Другие микробы сейчас не нужны. А источник этих других микробов – другие люди.
3. При повышении температуры тела и существенном нарушении общего состояния требуется осмотр врача, но вполне можно дать парацетамол в любом виде (свечи, таблетки, сироп). Не помешают аскорбиновая кислота и глюконат кальция.
Раздел 18 Уход за здоровьем ребенка дошкольного и младшего школьного возраста
Особенности периода развития
Дошкольный период (3–7 лет)
Для этого периода характерно первое физиологическое вытяжение, нарастание массы тела несколько замедляется. Выпадают молочные зубы и начинается рост постоянных. В этот период иммунная защита достигает известной зрелости. На данном этапе интенсивно развивается интеллект, значительно усложняется трудовая деятельность. К 5 годам дети свободно говорят на родном языке, правильно употребляют склонения и спряжения. Улучшается память. Игры приобретают абстрактный характер. Совершенствуются тонкие координационные движения. Начинают проявляться различия в поведении мальчиков и девочек: у девочек в игре появляется заботливость, у мальчиков – подвижность и сила. Формируются индивидуальные интересы и увлечения, самолюбие. Возникают сложные взаимоотношения с разными детьми и взрослыми. Эмоциональные проявления становятся сдержаннее.
Младший школьный возраст (7–11 лет)
В этом возрастном периоде происходит полная замена молочных зубов на постоянные. Определяются четкие различия между мальчиками и девочками как по типу роста и созревания, так и телосложения. Развиваются сложные координационные движения мелких мышц. Улучшается память, повышается интеллект. Расширяется круг интересов, возникает и осознается коллективный интерес.
Формирование режима
Известно, что в возрасте 5–7 лет дети могут сохранять активное внимание лишь в течение 15 мин, в 8–10 лет – 20 мин, в 11–12 лет – 25 мин. Выработанные и упроченные сложные условные рефлексы на время приема пищи, сна, включения в работу приобретают характер динамического стериотипа.
Правильно организованный режим дня создает ровное, бодрое настроение, способствует интересу к учебной и творческой деятельности и нормальному развитию ребенка.
В дошкольном возрасте проводится большая работа по подготовке детей к обучению в школе, поэтому режим строго дифференцируется с учетом возрастного состава и индивидуальных особенностей психики каждого ребенка.
В режиме дня детей 3–4 лет предусматривается сон в течение 12–12,5 ч (из них 2 ч одноразовый дневной), пребывание на воздухе зимой не менее 3–4 ч, а летом – весь день.
В режиме детей 4–5 лет длительность сна сохраняется без изменений, в то же время длительность организационных занятий увеличивается на 15–20 мин, характер их несколько усложняется. В режиме детей 5–7 лет на сон отводится 11,5 ч ночью и 1,5 ч днем. В течение дня проводится 2 занятия. 1-е продолжительностью 25–30 мин, 2-е – 15–20 мин с перерывом 10 мин. При этом занятия приобретают характер обучения.
Все свободное от занятий время, исключая время приема пищи и сна, должно отводиться играм и прогулкам на свежем воздухе.
Особое место занимает режим дня школьников. Рациональный режим обучения должен отодвигать наступление утомления учащегося и предупреждать быстрое снижение работоспособности во 2 половине учебного дня.
Решение данной задачи возможно достичь:
1) правильной организацией урока;
2) нормированием общего количества ежедневных и еженедельных уроков;
3) регламентацией продолжительности уроков и перемен;
4) рациональным построением занятий;
5) использованием каникул;
6) организацией рационального питания в течение учебного дня.
У младших школьников первая сигнальная система по сравнению со второй развита сильнее, поэтому для сохранения работоспособности необходимо широко использовать представление наглядного учебного материала.
Известна следующая предельная учебная нагрузка школьников в неделю: 1–3-й класс – 24 ч; 4-й класс – 27 ч; 5–7-й класс – 29 ч.
Это используется, как известно, в целях регламентации нагрузки, ее перераспределения в течение недели и года.
Заболеваемость и профилактика
Дошкольный возрастной период характеризуется тем, что из заболеваний на первом месте по частоте стоят инфекционные, определяемые широкими контактами детей, а также болезни органов дыхания. Однако заболевания у детей этого периода, как правило, имеют доброкачественное течение.
Период младшего школьного возраста характеризуется тем, что ребенок теперь меньшее время проводит на воздухе, периодически нарушает режим питания, возрастают нагрузки на нервную систему и психику.
В этом возрасте число обращений за врачебной помощью минимально, но в результате врачебных осмотров выявляются у детей изменение зрения, нарушение осанки, кариес зубов. Остается высокой частота инфекционных заболеваний, а также желудочно-кишечных, сердечных и аллергических болезней. Существенно увеличивается число детей с избыточным весом.
Основными профилактическими мероприятиями для многих заболеваний являются процедуры связанные с личной и общей гигиеной , физической культурой , закаливанием .
В частности, известно, что соблюдение гигиенических требований к школьным учебникам и детским книгам обеспечивает оптимальные условия для работы органов зрения, и наоборот – мелкий шрифт, плохая печать влекут за собой повышение внутриглазного давления, преждевременное утомление зрительного анализатора и служат основной причиной развития близорукости. Не меньшее значение имеют размеры и четкость шрифта, минимальная высота которого установлена 1,75 мм в учебниках для старших классов и 2,1–2,4 мм в учебниках для младших классов.
Большое значение в формировании опорно-двигательного аппарата имеет детская мебель . Несоответствие детской мебели росту и пропорциям тела может приводить к напряжению определенных мышц спины, шеи, конечностей, что вызывает утомление и может служить причиной нарушения осанки (асимметрия плеч и лопаток, сколиозы, кифозы, лордозы).
Важным средством профилактики здоровья школьников является организация медицинского контроля в виде ежегодного профилактического медицинского осмотра.
Физическая активность имеет значение как для преодоления двигательного дефицита (гиподинамии), так и для сохранения и укрепления здоровья каждого человека. При этом уровень и вид физических нагрузок определяет в некоторых случаях врач: после перенесенных инфекционных заболеваний, при возникших признаках асимметрии тела и др.
Так, при возникновении асимметрии тела рекомендуют практиковать симметричные виды спорта, например плавание.
Наряду с физкультурой и спортом прекрасным средством профилактики заболеваний и укрепления физического и психического здоровья является закаливание .
Основные гигиенические правила закаливания предусматривают: постепенность увеличения закаливающих нагрузок; последовательность перехода от одной процедуры к другой с более сильным воздействием; регулярность и систематичность; комплексность (сочетание различных природных факторов); учет индивидуальных особенностей организма.
Наиболее доступным закаливающим средством является воздух . Поэтому закаливание рекомендуют начинать с воздушных ванн; продолжительность их при температуре воздуха 15–20 °C сначало не должна превышать 20–30 мин. Затем продолжительность постепенно (ежедневно на 5–10 мин) увеличивают до 2 ч.
Более сильной закаливающей процедурой являются солнечные ванны . Для солнечной ванны благоприятны утренние часы: на юге – до 11 ч, в средней полосе – до 11–12 ч. Продолжительность солнечной ванны в начале не должна превышать 5–10 мин.
Длительность процедуры, прибавляя по 3–5 мин, можно довести до 30–40 мин.
Вода отличается наиболее сильным закаливающим эффектом. Благотворно влияют на организм различные водные процедуры (обтирание, обливание, души, ванны, купание в водоемах). Закаливание водой обычно рекомендуют начинать с обтирания как наиболее мягко действующей процедуры.
Через 2–3 недели, когда приобретена некоторая привычка при помощи обтирания, переходят к другой, более интенсивной процедуре – обливанию.
Закаливанию способствуют и такие процедуры, как ванны для стоп, хождение босиком. После хождения босиком необходимо тщательно мыть ноги водой комнатной температуры с мылом и проводить 2–3-й минутный массаж.
Раздел 19 Уход за больным ребенком
Уход за больным ребенком с высокой температурой тела
У детей повышение температуры тела сопровождает самые разные состояния и заболевания. Гипертермия может возникать на фоне острых заболеваний инфекционной природы (ОРВИ, пневмония, кишечные инфекции и др.), при обезвоживании организма, перегревании и т. п.
Температура тела 37–38 °C называется субфебрильной, 38–38,9 °C – фебрильной, 39–40,5 °C – пиретической (от греч. pyretos – «жар»), выше 40,5 °C – гиперпиретической. В развитии гипертермии различают 3 основных этапа: постепенное повышение температуры, период максимальных значений и снижение.
В начальном периоде повышения температуры тела происходит ухудшение общего состояния с ознобом, головной болью. Повышение температуры тела у детей первого года жизни может сопровождаться рвотой. В этот период ребенка следует укрыть одеялом, к ногам приложить теплую грелку, напоить чаем.
Период максимального повышения температуры характеризуется ухудшением общего состояния: появляется ощущение тяжести в голове, чувство жара, резкая слабость, ломота в теле. Часто возникает возбуждение, нередко судороги; возможны бред и галлюцинации. В этот период нельзя оставлять ребенка одного.
В период максимального повышения температуры тела ребенка следует часто и обильно поить, давая жидкость в виде соков, морсов, минеральной воды. При появлении сухости во рту и образовании трещин на губах необходимо периодически протирать рот слабым раствором гидрокарбоната натрия и смазывать губы вазелиновым маслом или другим жиром. При сильной головной боли на лоб кладут пузырь со льдом через сложенную пеленку или ставят холодный компресс. Следят за пульсом и артериальным давлением.
Для увеличения теплоотдачи используют воздушные ванны, обдувание тела ребенка вентилятором, обтирание кожи спиртовым раствором, охлаждение головы и участков тела, где близко расположены крупные сосуды (область печени, верхняя треть передней поверхности бедра) с помощью пузыря со льдом или холодной воды. Применяют клизмы с прохладной водой (от 10 до 20 °C), которую вводят через газоотводную трубку по 20–150 мл на 2–5 мин в зависимости от возраста. Конец трубки зажимают, затем через 2–5 мин зажим отпускают. Процедуру повторяют до тех пор, пока температура тела не понизится до 37,5 °C. Кроме того, рекомендуется промывание желудка прохладным (18–20,6 °C) изотоническим раствором хлорида натрия. Показано внутривенное введение 10–20 мл 20 %-ного раствора глюкозы, охлажденного до 4 °C.
Период снижения температуры может протекать критически либо литически. В первом случае температура падает быстро (с 40 °C до 36 °C), критически. Одновременно происходит резкое снижение сосудистого тонуса и артериального давления. Пульс становится слабым, нитевидным. Развивается слабость, потоотделение.
Ребенка необходимо согреть с помощью грелки, напоить крепким теплым чаем, переодеть в чистое и сухое белье, предварительно вытерев тело.
Постепенное снижение температуры тела, называемое литическим, сопровождается небольшой испариной и умеренной слабостью.
Температурящий ребенок нуждается в назначении соответствующей диеты. Кормить больного ребенка нужно чаще и дробными порциями, уменьшив в рационе количество белка животного происхождения.
Уход за детьми с заболеваниями органов дыхания
Заболевания органов дыхания у детей занимают первое место среди всех прочих болезней, встречающихся в детском возрасте. Чаще всего дети болеют острыми респираторными вирусными инфекциями, пневмониями, бронхитами, несколько реже аллергическими заболеваниями.
Для облегчения дыхания детям приподнимают головной конец кровати или под спину ребенка подкладывают подушку (свернутое одеяло). Детей грудного возраста берут на руки, чаще изменяют положение их в кровати. Необходимо тщательно ухаживать за кожей и слизистыми оболочками, а также ежедневно осуществлять уход за носовыми ходами, ушными раковинами, волосами и полостью рта.
У больных детей аппетит снижен , поэтому объем пищи уменьшают, а количество жидкости, наоборот, увеличивают.
При насморке перед кормлением производят туалет носа, очищая носовые ходы с помощью ватного жгутика, смоченного вазелиновым или другим маслом. При необходимости закапывают назначенное врачом лекарственное средство.
При кашле , который может быть как сухим, так и влажным с отделением мокроты, необходимо способствовать отхождению мокроты. Детям с сухим кашлем дают теплое молоко с бикарбонатом натрия (в стакан теплого молока на кончике ножа добавляют питьевую соду). Показаны также ингаляции настоя зверобоя (1 ст. л. травы настаивают 30 мин в стакане кипятка, затем процеживают и вдыхают при помощи ручного ингалятора), полоскание горла настоем эвкалипта. При наличии влажного кашля для лучшего отхаркивания дают настои из корня девясила, травы термопсиса, травы мать-и-мачехи или «Боржоми» с теплым молоком. Для уменьшения воспалительных изменений дыхательных путей используют горчичники, банки.
При одышке , затруднении дыхания с нарушением ритма и силы дыхательных движений ребенку придают в постели приподнятое положение. Под спину подкладывают подушки, освобождают от тяжелого одеяла и стесняющей одежды. По показаниям проводят оксигенацию с использованием увлажнителя, дозатора кислорода.
Уход за детьми с заболеваниями желудочно-кишечного тракта
При уходе за детьми с заболеваниями желудочно-кишечного тракта наряду с соблюдением лечебно-охранительного режима обращают особое внимание на организацию лечебного питания и водного рациона, на заботу за полостью рта и функционированием кишечника.
Основными симптомами являются диспептические расстройства (тошнота, рвота, отрыжка, понос и пр.) и боли в животе. При тошноте больного успокаивают, дают выпить 0,5 стакана воды с 2–3 каплями нашатырного спирта. При возникновении рвоты усаживают, закрывают грудь полотенцем, пеленкой или клеенкой, подносят чистый лоток или ставят тазик. В лежачем положении следует повернуть голову набок, наклонив ее ниже туловища, поднести лоток. После рвоты необходимо прополоскать рот теплой водой, вытереть губы и углы рта, убрать с кожных покровов тела попавшие частицы рвотных масс. С целью прекращения рвоты ребенку желательно дать выпить холодной воды, проглотить кусочки льда, принять несколько мятных капель или 2–3 мл 1 %-ного раствора новокаина.
Отрыжка указывает на повышенное давление в желудке. Детям с отрыжкой нужно есть медленно, небольшими порциями, тщательно пережевывая пищу.
Изжога – ощущение жжения по ходу пищевода. Она обусловлена забросом в пищевод кислого желудочного содержимого. Для облегчения состояния ребенку необходимо дать 0,5 стакана молока или щелочной воды («Боржоми», «Смирновской», «Славянской»), жженую магнезию, гидрокарбонат натрия.
Метеоризм (вздутие живота) – следствие усиленного газообразования и замедленного продвижения газов по кишечнику. Уменьшают или снимают метеоризм прием активированного угля по 0,5–1 таблетке 2 раза в день, клизмы с настоем ромашки.
Запор – задержка стула в течение 48 ч. Различают атонические и спастические запоры. Атонические запоры есть следствие ослабления кишечной мускулатуры и перистальтики; спастические – результат повышенного тонуса мышц толстой кишки. При первых из рациона питания ребенка исключают легкоусвояемые продукты и назначают диету, состоящую из продуктов с большим количеством растительной клетчатки. Вырабатывают ежедневный рефлекс на опорожнение кишечника путем подбора дозы послабляющих средств в основном растительного происхождения (ревеня, коры крушины), реже солевых растворов (20 %-ного раствора сульфата магния). При спастических запорах из рациона исключают грубую, богатую клетчаткой пищу. Дают успокаивающие лекарственные средства – валериану, бромиды.
Понос наиболее часто возникает при кишечной инфекции, реже наблюдается при кишечном дисбактериозе, недостаточности поджелудочной железы, энтерите. Каловые массы подлежат лабораторному исследованию. После этого назначается лечение.
Боль в животе – частый и характерный признак острого или обострения хронического заболевания желудочно-кишечного тракта. Необходима врачебная консультация и квалифицированная медицинская помощь.
Уход за детьми с заболеваниями кожи
К поражениям кожи у детей, требующим медицинской помощи, относят экзему, потницу, гнойничковое поражение, опрелости.
Экзема – наиболее распространенное у детей заболевание кожи аллергического характера. Проявляется покраснением и отечностью кожи, большим количеством микровезикул (пузырьков), мокнутием с последующим образованием корок и шелушением. Поражается волосистая часть головы, ушные раковины, шея, туловище.
При уходе за больным с экземой особое внимание обращают на питание ребенка и матери. Из рациона исключают продукты, которые могут вызвать обострение заболевания (аллергены), ограничивают сладкое и соленое.
При мокнущей экземе назначают примочки. Марлевые салфетки из 4–5 слоев смачивают в назначенном лекарственном растворе, накладывают на пораженный участок кожи. Салфетки меняют через 15–20 мин. По исчезновении острых воспалительных явлений переходят к применению болтушек-суспензий, в которых содержится тальк или цинк.
Чтобы избежать расчесов от зуда, ребенку надевают варежки, зашивают рукава.
При экземе по назначению врача используют лечебные ванны, которые могут быть общими и местными. Ванны назначают через день или реже. В воду добавляют специальные лекарственные средства. Наиболее распространенные ванны – крахмальные, содовые, с настоем из череды или ромашки.
Крахмальная ванна – 100 г картофельной муки, разведенной в холодной воде, добавляют в воду, приготовленную для ванной.
Содовая ванна – 1 ст. л. питьевой соды на ведро воды.
Ванна с настоем череды – 1 ст. л. травы на стакан кипятка. Настаивать 10 мин. 1 стакан настоя на ванну. То же для ванны с ромашкой.
При сухих формах экземы можно использовать ванны с танином (20 г на ванну), отваром дубовой коры (200 г на 1 л воды), раствором перманганата калия (0,3 г на 10 л воды).
Потница развивается вследствие раздражения выводных протоков потовых желез. Для предупреждения потницы следует использовать рациональную одежду с учетом температуры окружающей среды. Температура помещения, где находится ребенок, не должна превышать 22 °C. При потнице делают марганцевые ванны. В ванну подливают 5 %-ный раствор перманганата калия до появления розовой окраски. Время приема ванны – 5–7 мин.
Гнойничковые заболевания кожи (пиодермии) – наиболее часто встречающиеся дерматозы у детей. Возбудителями пиодермии являются стафилококки и стрептококки. Входными воротами для инфекции у новорожденного являются область пупка и любые незначительные повреждения кожи. Появлению пиодермии способствует загрязнение кожного покрова.
Лечение при гнойничковых поражениях кожи зависит от характера заболевания, глубины и распространенности поражения.
Гнойничковые элементы, эрозии обрабатывают 1 %-ным раствором анилиновых красителей или дезинфицирующими мазями. После отпадения гнойных корочек, на пораженные места наносят 1 %-ную эритромициновую или 5 %-ную полимиксиновую мазь и др.
Здоровые участки вокруг пораженной кожи обрабатывают 2 %-ным салицилово-борным или камфорным спиртом.
У детей грудного возраста нередко в области кожных складок, ягодиц, промежности появляется покраснение – опрелости . При опрелостях рекомендуется свободное пеленание. Не следует применять пеленки из искусственных материалов, клеенку. При покраснении кожи следует пораженные участки присыпать порошком, содержащим оксид цинка, тальк, или смазывать простерилизованным маслом: подсолнечным, персиковым, миндальным, а также детским кремом.
Раздел 20 Уход за подростком, воспитание и гигиена в подростковом возрасте
Особенности психофизиологического развития
Старший школьный возраст, т. н. подростковый период (с 12 до 17–18 лет), характеризуется резким изменением функции эндокринных желез. Для девочек это период бурного полового созревания, для юношей – его начало. Это препубертатный ростовой скачок со свойственной ему некоторой дисгармоничностью, возникновением и развитием черт, характерных для пола. Это самый трудный период психологического развития, формирования воли, сознательности, нравственности. Это период установки всей системы жизненных ценностей, отношения к себе, к родителям, сверстникам, обществу. Здесь и крайние суждения, и крайние поступки, стремление к самоутверждению и конфликтам.
Принципы организации рационального режима
Воспитание здорового подростка с гармонично развитыми духовными и физическими силами неразрывно связано с разработкой рационального режима дня и гигиенической регламентацией различных сторон жизнедеятельности подрастающего поколения. Здоровье растущего организма определяется прежде всего созданием благоприятных условий для различных видов деятельности в учебно-воспитательных учреждениях и дома, рациональным питанием, правильным чередованием труда и отдыха, соблюдением правил личной гигиены, разумной организацией досуга, предупреждением вредных привычек. Все это должно учитываться при построении режима дня.
Рациональный режим предполагает соответствие его содержания, организации и построения определенным гигиеническим принципам. Эти принципы обоснованы законами высшей нервной деятельности человека и анатомо-физиологическими особенностями и психологическими возможностями растущего организма.
Приучать подростков выполнять режим дня необходимо с ранних лет, когда легче всего вырабатываются привычки к организованности и порядку, к систематическому труду и правильному отдыху с максимальным проведением его на свежем воздухе. Делать это необходимо постепенно, последовательно и ежедневно. У подростков еще относительно слабы процессы внутреннего торможения и малоподвижность нервных процессов. Последнее затрудняет, а иногда делает совершенно невозможным быстрый переход нервных клеток от состояния возбуждения к состоянию торможения, что может стать причиной хронического переутомления.
Эти физиологические особенности определяют один из главных гигиенических принципов построения правильного режима дня – строгое его соблюдение, недопустимость частых изменений, а также постепенность перехода к новому режиму обучения и воспитания. Содержание режима и суммарная продолжительность всех режимных моментов определяются одним гигиеническим принципом: все виды деятельности и отдыха должны учитывать возрастные особенности организма. Характер и длительность различных видов деятельности должны соответствовать функциональным возможностям подросткового организма, отдых должен обеспечивать полное восстановление всех физиологических систем организма.
Основными компонентами режима являются сон, пребывание на свежем воздухе, учебная деятельность, игровая деятельность и отдых по собственному выбору, рациональное питание, личная гигиена. Соблюдение режима дня требует отведения достаточного времени на выполнение всех необходимых элементов жизнедеятельности, высокой работоспособности на протяжении всего периода бодрствования, предупреждения развития утомляемости и повышения общей сопротивляемости организма. Этим определяется ведущая роль режима в системе мер профилактики заболеваний.
Состояние здоровья и его профилактика
По данным некоторых исследователей, в России в конце 1990-х гг. только 10 % всех выпускников общеобразовательных школ могли считаться здоровыми, 50 % имели многофункциональную патологию, 40 % – хронические заболевания (Баранов,1998 г.). Доля абсолютно здоровых девочек за последние 20 лет снизилась с 28,3 % до 6,3 % (Царегородцев и др.,1997 г.). Результаты другого исследования, проведенного в Москве, показали, что в начале репродуктивного периода 65,6 % девушек-школьниц имели определенные проблемы со здоровьем, 36,1 % – хронические заболевания, 23,6 % – гинекологические экстрагенитальные заболевания, аномалии конституции и патологические состояния, способные ограничить их репродуктивную функцию (Зарубина, 1998 г.). С возрастом динамика состояния здоровья девочек – будущих матерей – имеет ярко выраженную отрицательную тенденцию: за период обучения в средней школе у девушек ухудшилось здоровье почти в 2 раза (Зарубина, 1998 г.). Более того, стремление к хорошей успеваемости далеко не всегда сопровождается сохранением здоровья на должном уровне. Ю.А. Гуркин (1997 г.) проанализировал «синдром отличницы», для которого, по его данным, характерно наличие гипоксии, вегето-сосудистой дистонии, нарушение менструальной функции.
Самооценка подростками своего здоровья, по данным опросов, оказывается значительно выше, чем оценка, даваемая медиками. Опрос подростков в Костромской области (была опрошена 1 тыс. подростков возрасте 13–16 лет) показал, что 60,7 % опрошенных охарактеризовали свой нервно-психический и физический статус как хороший, а еще 15,5 % – как отличный. Тем не менее каждый 10-й подросток отметил у себя наличие хронических заболеваний.
Подростковый возраст – это особенный период как для становления репродуктивной системы, так и для становления личности и формирования своего отношения к ценностям жизни. По данным уже упомянутого костромского обследования, 73,8 % подростков относят состояние здоровья к основным ценностям жизни. В порядке снижения рангового места девушки-подростки указывали на следующие ценности: образование, состояние здоровья, ощущение свободы и независимости, микроклимат в семье, интимные отношения, духовные ценности, физическую культуру (Шарапова, 1998 г.). Таким образом, нельзя говорить, что молодежь недооценивает важность хорошего здоровья.
В то же время объективные наблюдения указывают на гигантский рост среди подростков т. н. «социально значимых» заболеваний (ЗППП, туберкулеза, наркомании). Заболеваемость туберкулезом у подростков за 1990-е гг. более чем удвоилась, заболеваемость сифилисом увеличилась во всех возрастных группах населения, но наиболее интенсивно – в самой младшей. К началу 2000 г. Минздравом зарегистрировано около 27 тыс. случаев ВИЧ-инфекции, при этом более половины из них – в 1999 г. Молодежь от 15 до 29 лет составляет 75 % новых случаев заражения.
Уровень смертности подростков в России – высокий по сравнению с другими развитыми странами, и в течение первой половины 1990– х г г. он возрастал. К 1995 г. по сравнению с 1979 г. коэффициент смертности в возрасте 15–19 лет повысился у юношей в 1,4 раза, у девушек – в 1,5 раза. Основными причинами роста смертности стали несчастные случаи, отравления, травмы, насильственные причины смерти, а также инфекционные заболевания.
Таким образом, профилактика инфекционных заболеваний, таких как заболевания, передаваемые половым путем, туберкулез, ВИЧ/СПИД, актуальна для молодого поколения в плане сохранения здоровья.
Большую работу по профилактике этих заболеваний, а также алкоголизма и наркомании постоянно организуют и проводят областные и районные диспансеры туберкулезного, кожно-венерологического, наркологического профиля, центры по борьбе с ВИЧ/СПИДом, центры планирования семьи, центры сананитарно-эпидемиологического надзора.
Эти организации располагают достаточным материалом, в т. ч. собственными наблюдениями по вышеназванным темам.
10–12 лет
Дети дифференцируют свое отношение к теме в зависимости от возраста. Например, в 2001 г. в Санкт-Петербурге и Москве были проведены исследования, показавшие, в каком возрасте и как получают дети знания о наркотиках (Данилин А., Данилина И., 2001 г.). 10–12 летних ребят интересует все, что связано с наркотиками, – их действие, как их принимают. О жутких последствиях употребления если и слышали (большинство из них говорят, что никогда не слышали), то всерьез эти сведения не воспринимали. Сами наркотики пока не пробовали, с наркоманами знакомы единицы (о таком знакомстве рассказывают с гордостью). Знания отрывочны, недостоверны, получены с чужих слов.
Необходимо отметить, что это возраст появления любопытства к наркотикам, возраст подражания и формирования «моды». В этом возрасте школьники начинают играть «в наркоманов» и интересоваться видеофильмами о борьбе с наркомафией.
Частое и практически всегда непрофессиональное обсуждение проблемы наркотиков средствами массовой информации (в первую очередь на телевидении) по большей части дает прямо противоположный эффект – усиливает любопытство к наркотикам и наркоманам.
12–14 лет
Основной интерес у ребят вызывает возможность употребления «легких» наркотиков – марихуана наркотиком не считается.
О существовании глобальной проблемы задумываются лишь некоторые; пробовали наркотики немногие – из любопытства; знакомы с потребителями и распространителями практически все.
О наркотиках знают много – из опыта знакомых или по рассказам. Многие сведения недостоверны, информации об отрицательных сторонах действия наркотиков практически нет. Опасность употребления сильно недооценивается. Разговаривают о наркотиках только между собой (это «страшная тайна» для взрослых, следовательно, органическая часть молодежной культуры).
Для многих подростков это возраст первого знакомства с наркотиками. Чаще всего это пробы вдыхания растворителей или прием под влиянием сверстников каких-либо таблетированных психоактивных препаратов.
14–16 лет
По отношению к наркотикам формируются 3 группы.
1. Употребляющие и сочувствующие – интересуются вопросами, связанными со снижением риска при употреблении наркотиков. Не верят в привыкание.
Употребление наркотиков считают признаком независимости и «крутости». Среди членов этой группы много ребят, являющихся лидерами по характеру.
2. Радикальные противники – «сам никогда не буду и не дам гибнуть другу». Многие из членов этой группы считают употребление наркотиков признаком слабости и неполноценности.
3. Группа, не определившая своего отношения к наркотикам. Значительная ее часть может начать употребление под влиянием друзей. В основном в этой группе находятся ребята, относящиеся к проблеме наркотиков с плохо скрываемым любопытством.
16–18 лет
Группы сохраняются, но число неопределившихся значительно уменьшается. Качественно меняется содержание знаний о наркотиках – они детализируются и становятся более объективными. Появляется первая негативная информация (в основном из опыта сверстников, употребляющих «сильные» наркотики).
В группе употребляющих и сочувствующих пожинают первые плоды, в связи с этим большой интерес вызывают криминальные последствия употребления и скорость развития процессов, влияющих на здоровье.
Глобальной проблемой наркоманию считают немногие. Среди радикальных противников растет число людей, осознающих необходимость активных действий, направленных на изменение ситуации. Ребята начинают осознавать наркотики как глобальную проблему.
Раздел 21 Уход за подростком при пограничных состояниях и заболеваниях
Травмы подростков
Несмотря на проведение профилактических мероприятий, травматизм в целом, особенно детский, с каждым годом увеличивается. В структуре смертности травмы занимают 3–4-е место.
Все чаще встречаются тяжелые изолированные черепно-мозговые травмы, а также их сочетание с повреждениями скелета и внутренних органов.
С момента рождения и до 18 лет в организме детей и подростков происходят постоянные изменения, связанные с его ростом и развитием. Поэтому любая травма у детей протекает своеобразно, отличаясь от такового течения у взрослых, что требует особого подхода к организации оказания квалифицированной и специализированной помощи.
В последние годы отмечается тенденция к увеличению количества пострадавших от дорожно-транспортных происшествий, что связано с ростом числа автомототранспорта, управляемого в большинстве автолюбителями, а также недостаточным знаниям правил движения и несоблюдением их детьми и подростками.
В нынешнее время как в школе, так и в средствах массовой информации (на телевидении, радио) требования к обучению детей правилам дорожного движения значительно снижены.
Возрастание в структуре детского травматизма множественных и сочетанных повреждений, термических травм, приводящих в ряде случаев к инвалидизации, определяет необходимость развития изучения правил дорожного движения и последствий их нарушения, вопросов оказания помощи при термической травме.
Ожог – это повреждение ткани вследствие воздействия тепла, химических веществ или электричества. Обычно при ожогах поражается кожа, но иногда могут быть обожжены подкожные ткани и внутренние органы. А в некоторых случаях возможно поражение внутренних органов без поражения кожи. Так, осознанное или случайное употребление внутрь очень горячей жидкости, кислоты или щелочи может привести к ожогу пищевода и желудка, а вдыхание дыма и горячего воздуха (например, при пожаре) может стать причиной ожога дыхательных путей.
Драматичность ожоговой травмы пищевода у детей, острота вызываемого патологического процесса, развитие тяжелых осложнений, неудовлетворительные результаты лечения поставили химический ожог пищевода и его последствия в один ряд с другими актуальными проблемами детской хирургии.
При ожоге происходит омертвление, или, как говорят медики, некроз тканей. Из кровеносных сосудов обожженной ткани начинает просачиваться плазма – жидкая часть крови, и именно поэтому ожоги часто сопровождаются отеками, а в тяжелых случаях – обезвоживанием организма. Тяжесть ожога зависит от площади пораженной ткани и глубины повреждения. По статистике, 80 % всех ожогов – случаи легкие, поэтому необходимая помощь пострадавшему, которая складывается из 6 последовательных действий – шагов, может быть оказана в домашних условиях.
Первый шаг – следует снять одежду, особенно если она продолжает тлеть. Синтетические ткани в большей степени подвержены тлению, и, как следствие, они способны больше повреждать кожу.
Второй шаг – пораженную часть тела следует немедленно погрузить в емкость с прохладной водой. Хотя, надо отметить, что идеальным вариантом является холодная, проточная вода.
Третий шаг – при термическом ожоге пальцев рук очень важно как можно раньше снять кольца и перстни. Ведь, как было сказано выше, ожоги часто сопровождаются отеками.
Четвертым шагом проводят первичный туалет ожоговой раны. Для этого необходимо промыть пораженный участок тела 0,25 %-ным раствором нашатырного спирта или 3 %-ным раствором борной кислоты. Эти вещества обладают антисептическими свойствами и поэтому предупреждают инфицирование обожженной поверхности.
Пятый шаг – обожженный участок тела следует держать в приподнятом положении. Это позволит уменьшить отечность и боль.
Шестой шаг – вызвать врача.
Ожоги глаз бывают термическими и химическими. Термические ожоги вызываются огнем, расплавленным металлом, кипящей водой и др. Тяжелые термические ожоги могут вести к некрозу конъюнктивы, роговой оболочки и склеры с последующим образованием рубцового помутнения роговой оболочки и сращений между веками и глазным яблоком.
Химические ожоги глаз вызываются главным образом кислотами и щелочами. Кислоты вызывают более поверхностное поражение, щелочи оказывают глубокое повреждающее действие.
Особенно тяжелы ожоги негашеной известью. Очень большое значение при химических ожогах глаз имеет оказание неотложной помощи пострадавшему.
Необходимо немедленное обильное промывание глаз водой. Затем глаза больного следует тщательно осмотреть, обязательно вывернув веки. Если имеются частицы металла, извести и другие инородные тела, их надо осторожно удалить влажным ватным тампоном. Затем закладывают за веки дезинфицирующие мази, после чего больного направляют к окулисту.
Алкогольные и другие отравления
Характер влияния алкоголя на организм человека давно и подробно изучен физиологами и медиками.
Что касается подростков, то острое алкогольное отравление приводит, например, по данным В.И. Демченко (1980 г.), к значительным изменениям деятельности сердечно-сосудистой системы, проявляющимся в:
1) побледнении кожных покровов;
2) акроцианозе;
3) тахикардии и приглушенности сердечных тонов.
Характерным проявлением алкогольного отравления является многократная рвота.
Даже единичное употребление небольших доз спиртных напитков сопровождается у подростков выраженными проявлениями интоксикации, особенно нервной системы. Наиболее тяжелые отравления наблюдаются у лиц с отягощенным анамнезом, на фоне органической церебральной недостаточности или сопутствующей соматической патологии.
Значительно менее однозначно можно описать характер влияния алкоголя на психику подростка. В целом клиническая картина выраженного опьянения подростка выглядит в большинстве случаев так:
1) кратковременное возбуждение сменяется затем общим угнетением;
2) оглушенность;
3) нарастающая сонливость;
4) вялость;
5) замедленная бессвязная речь;
6) потеря ориентации.
Отравление алкоголем
Коматозное состояние со следующей симптоматикой: кожа липкая, холодная, покраснение лица и гиперемия коньюнктив, понижение температуры тела, повторная рвота, непроизвольное выделение экскрементов.
Отравление суррогатами
Симптомы зависят от дозы – отмечаются опьянение, тошнота, слабость, рвота, боли в животе, головная боль, головокружение, боли в икроножных мышцах, неясность видения, мелькание мушек перед глазами, слепота.
Наблюдается ослабленная реакция зрачков на свет, сознание спутано. Возможны психомоторное возбуждение, судороги, кома, тахикардия с последующим замедлением и нарушением ритма сердца. Артериальное давление сначала повышено, а потом падает. Развивается паралич дыхания. Острая сердечная недостаточность быстро прогрессирует в сочетании с центральным нарушением дыхания.
Методы активной дезинтоксикации организма при отравлении алкоголем не являются специфическими и носят общий характер.
Отравление развивается быстро при приеме внутрь токсических доз этилового алкоголя (300–500 мл). Необходимо обильное промывание желудка и бобращение к врачу.
При отравлении cуррогатами рекомендуется обильное промывание желудка большим количеством теплой воды, обильное питье теплого и сладкого чая и немедленное обращение к врачу.
Употребление наркотиков
Прежде всего необходимо поставить диагноз. Дело это тонкое и деликатное. Возбуждение или апатия, беспричинный смех или сонливость, даже незнакомый запах от ребенка – еще не повод для однозначных выводов. А вот если подросток на следующий день после нового знакомства рвется снова в ту же компанию или, наоборот, хочет уединиться – это уже подозрительно.
Психологи заметили, что характерный признак наркомании у подростков – быстро развивающаяся склонность ко лжи. Поэтому действовать надо предельно осторожно. Особо опасны прямые вопросы: «Где взял наркотики?», «С кем ты колешься?» и т. п. Так вы рискуете полностью потерять контакт с ребенком. Точный ответ может дать его «бюджет». Если ежедневно ребенок тратит 100 рублей и больше – постарайтесь выяснить, куда уходят деньги. За постановкой диагноза следует лечение. Это процесс медленный, требующий огромного терпения не только от врачей, но и от родителей. Лечить наркомана принудительно нет смысла. Но сами наркоманы начинают «бить тревогу» лишь на поздних стадиях болезни, когда наркотик нужен уже не ради «кайфа», а из страха «ломки». И обращаются чаще не к медикам, а к «самолечению» – принимают разные комбинации лекарств. Вот тут-то в компании наркоманов и происходят первые смертельные случаи. Подростки впервые пугаются за свою жизнь. Первое слабое желание победить болезнь – великий шанс, родители и врачи должны осторожно и тактично воспользоваться им.
Часто для успешного лечения надо изолировать подростка от компании. Но как? Переехать в другой город или хотя бы в другой район? Это непросто даже для человека со средствами. Взять отпуск и уехать с ребенком в деревню, временно пожить у родственников? Готовых рецептов нет, надо действовать по ситуации. Главное – понять, что от вас зависит судьба ребенка.
Первый шаг лечения – снять «ломку».
Например, для избавления от опиумной (героиновой) зависимости используется т. н. метадоновая программа – курс приема под наблюдением врача синтетического аналога морфина – метадона. Полный курс метадоновой программы может продолжаться до 2 лет, но никак не меньше 3 месяцев. Важно учесть, что сам метадон – тоже наркотик, хотя и слабее морфина. Поэтому самолечение метадоном опасно: при неопиатной наркомании он может спровоцировать опиатную зависимость.
После преодоления абстинентного синдрома начинается 2-й этап – борьба с психологической зависимостью.
Это тоже долгий процесс: наркоман должен отвыкнуть от прежнего образа жизни. Здесь ребенку особенно необходима помощь и поддержка близких.
И метадоновый курс, и психотерапия – методы не только длительные, но и дорогие. К тому же их эффективность не превышает 70 %. Существует еще один терапевтический метод с высокими показателями выздоровления. Речь идет о «Программе 12 шагов», христианском движении, возникшем еще в конце XIX в. С 1935 г. в рамках этой программы существует движение «Анонимные Алкоголики», а с 1960-х – «Анонимные Наркоманы».
Подростковая беременность
Возросшая сексуальная активность среди подростков связана несколькими видами риска, в т. ч. нежелательными беременностями и рождениями, абортами, заболеваниями, передаваемыми половым путем (ЗППП), и материнской смертностью.
Доля детей, родившихся вне зарегистрированного брака, у российских подростков растет; согласно данным Госкомстата, 30–40 % рождений у женщин в возрасте 15–19 лет происходит вне брака.
C другой стороны, уровень абортов у женщин в возрасте до 20 лет в России – один из самых высоких в развитом мире.
Ряд специальных обследований свидетельствует, что девушки-подростки теряются в ситуации незапланированной беременности, откладывают обращение к медикам, а также плохо знают об учреждениях, призванных оказывать помощь в репродуктивной сфере (Амирова, 1996 г.; Каталова, 1997 г.; Каткова и др., 1999 г.).
Выборочные опросы показали, что многие аборты у подростков приводят к осложнениям, таким как нарушение менструального цикла и воспалительные заболевания (Перминова, 1993 г.).
Обобщенная оценка распространенности абортов, основанная как на официальных данных, так и на данных выборочных обследований, такова: 5–10 % женщин в возрасте 15–19 лет перенесли по крайней мере один аборт, от 30 до 60 % беременностей в возрасте до 20 лет прерывается абортом.
Согласно официальной статистике, в возрасте до 20 лет на 100 рождений приходится около 130 абортов (Госкомстат, 1999 г.).
Аборт может привести к эмоциональному стрессу, который может нарушить течение всех психических и физических процессов в организме. Практически во всех работах, посвященных проблеме абортов, медики отмечают, что их наличие в анамнезе является фактором риска развития в дальнейшем гинекологических заболеваний, осложнений беременности и родов, перинатальной и младенческой смертности, здоровья детей в целом.
Существует мнение, что почти у каждой третьей женщины после аборта возникает осложнение, а у прервавших первую беременность – почти у каждой второй (Шнейдерман, 1991 г.).
При опросе подростков г. Москвы в середине 1980-х гг. более половины девушек, имевших в анамнезе аборт, сообщили об осложнениях. Среди осложнений преобладали нарушения менструального цикла (59,1 %) и воспалительные заболевания матки и придатков (27,3 %). Подростки указывали также на депрессивное состояние, вызванное стрессом в связи с оперативным вмешательством (9,1 %) (Перминова, Сотникова, 1993 г.).
Большинство российских подростков не используют методы контрацепции во время первого сексуального контакта; а тот, кто использует полагается главным образом, на презервативы и традиционные методы.
Препятствиями к использованию контрацепции подростки при опросах называли следующие факторы (Алленова, 1990 г.; Шарапова, 1998 г.):
1) недостаточную информированность;
2) мнение об отрицательном влиянии контрацептивных средств на здоровье;
3) их ненадежность;
4) сложность применения;
5) дороговизну;
6) собственную моральную неподготовленность;
7) желание сохранить тайну интимных отношений от родственников, знакомых, врачей.
Вместе с тем необходимо знать, что в структуре материнской смертности доля умерших по причине аборта составляет стабильно высокую долю (в 1997 г. – 24,3 %). При этом основную часть среди всех умерших от аборта составляют те, кто перенес криминальные, внебольничные аборты, чаще при позднем сроке беременности. По результатам одного исследования (Шарапова, 1998 г.), среди женщин, умерших от внебольничного аборта, 62 % имели в анамнезе более 3 прерванных беременностей, а более трети умерших – 5 и более абортов. Не обращались к врачу по поводу настоящей беременности 65 % умерших от аборта, что свидетельствует прежде всего о низком уровне образования и медицинской культуры определенной части населения.
Статистика Минздрава свидетельствует об ухудшении состояния здоровья беременных и рожениц всех возрастов.
В 1998 г. в среднем по России из числа закончивших беременность 38,6 % женщин страдали анемией, 18,5 % – поздними токсикозами, 15,4 % – болезнями мочеполовой системы, 10 % – болезнями системы кровообращения. Число нормальных родов, по данным официальной статистики Минздрава РФ, с 1985 по 1998 г. снизилось с 55,8 до 30 %. Участились такие осложнения родов, как поздний токсикоз, анемия, аномалия родовой деятельности, родовой сепсис, дисфункция щитовидной железы.
У самых молодых женщин ситуация несколько хуже в силу возрастной предрасположенности к осложнениям, а также в силу того, что у них, как правило, это первые роды. Согласно данным Минздрава, среди подростков 15–17 лет число осложнений беременности, родов и послеродового периода увеличилось с 1991 по 1997 г. в 2,7 раза.
Помощь беременным подросткам
В Основах законодательства РФ об охране здоровья граждан (№ 5487-1 от 22.07.1993 г. (с изменениями от 02.03.1998 г.)) определены права граждан в области охраны здоровья, основанные на Конституции. В них предусматривается право по медицинским показаниям на бесплатные консультации по вопросам планирования семьи, наличию социально значимых заболеваний, по медико-психологическим аспектам брачно-семейных отношений и некоторые другие консультации. Для реализации этого права в РФ создана служба охраны здоровья женщин, обеспечивающая доступную квалифицированную медицинскую помощь при беременности, родах и гинекологических заболеваниях.
Одним из важнейших разделов федеральной программы «Планирование семьи» является охрана репродуктивного здоровья подростков и молодежи, их половое воспитание.
В рамках федеральной программы Министерством общего и профессионального образования РФ совместно с Министерством здравоохранения были подготовлены программы полового воспитания детей и подростков, учебные программы для студентов педагогических вузов и институтов повышения квалификации работников образовательных учреждений.
В ходе реализации программы «Планирование семьи» практически создана служба планирования семьи в стране. На всех территориях созданы учреждения планирования семьи и репродукции (сейчас действует около 300 центров планирования семьи и репродукции), относящиеся к системе Минздрава.
В 1990-е гг. в России была создана сеть общественных структур, занимающихся проблемами охраны репродуктивного здоровья женщин. Среди них: Российская ассоциация «Планирование семьи» (более 50 территориальных отделений), Российское общество по контрацепции (более 40 филиалов), Международный женский центр «Будущее женщины», Международная ассоциация «Семья и здоровье», Международный фонд охраны здоровья матери и ребенка (37 филиалов), Российская ассоциация по профилактике инфекций, передаваемых половым путем (САНАМ) и некоторые другие.
В результате совместной работы государственной сети учреждений планирования семьи и общественных организаций были обеспечены реальные результаты, например снижение числа абортов и особенно криминальных, улучшение структуры контрацепции, хотя проблем в этой области остается еще немало.
Сегодня кабинеты детских и подростковых гинекологов функционируют во всех областных и краевых центрах, в городах с численностью населения 300–500 тыс. чел. Для девочек старше 14 лет подростковые гинекологические кабинеты работают при женских консультациях по месту жительства или при Центрах планирования семьи и репродукции.
Однако специализированных центров по планированию семьи для подростков еще очень мало.
Несмотря на множество структур, обязанных обеспечивать права женщин и детей в области охраны здоровья, законы и постановления, гарантирующие эти права, многие права на практике не реализуются. В частности, расширяются платные медицинские услуги, в т. ч. при производстве абортов, обследовании беременных.
Минздрав рекомендует проводить ежегодные профилактические гинекологические осмотры девушек 15–18 лет, но на практике такие осмотры проводятся нерегулярно.
Опрос москвичек 15–17 лет в середине 1990-х гг. показал, что опять же около половины девушек не были у врача-гинеколога. 40 % ответили, что обратятся к врачу лишь в случае крайней необходимости, 12 % – что стесняются (Зарубина, 1998 г.). Среди причин, не позволивших подростку прийдти на прием к врачу-гинекологу, были названы «не уверена, что буду правильно понята врачом», «стесняюсь», «врачи не разговаривают на эти темы с подростками», «боюсь, что о визите узнают родители» (Гребешева и др., 1990 г.; Гулевская, 1992 г.).
Основными причинами обращения подростков в женскую консультацию были гинекологические заболевания (37,3 %) и наличие беременности (37,8 %), и только 0,7 % девушек обратились за получением совета по контрацепции (Гулевская, 1991 г.; 1992 г.).
Как в 1980-е, так и в 1990-е гг. главным источником информации о методах и средствах контрацепции были названы друзья и знакомые, на 2-м месте – телевидение, кино и специальная литература.
Небольшая часть подростков получает сведения по планированию семьи от родителей и меньше всего – в школе и от медицинских работников. Большинство опрошенных подростков в разных районах и в разные годы отметили, что они нуждаются в медико-консультативной помощи и предпочитают получать информацию о планировании семьи от специалистов (Гулевская, 1991 г.; 1992 г.; Каталова и Богатова, 1997 г.; Зарубина, 1998 г.). Но организована такая помощь должна быть в рамках специальных молодежных центров, а не взрослых поликлиник.
Таким образом, медицинская и психологическая помощь по предупреждению нежелательной беременности должна быть доступной для подростков. Необходимо обеспечить индивидуальный подбор современных методов и средств контрацепции с учетом состояния здоровья и особенностей репродуктивного поведения.
Консультативную помощь подросткам должны оказывать специально подготовленные подростковые врачи и акушеры-гинекологи. Подростков необходимо информировать о существовании и доступности медико-консультативных молодежных центров, необходимым условием работы которых являются гарантия конфиденциальности и доброжелательное, тактичное отношение персонала.
Раздел 22 Гигиена и самогигиена людей в пожилом и старческом возрасте
Уход за кожей
Существенным изменениям подвергаются с возрастом слизистые оболочки кожи. Они теряют эластичность, содержание жидкости в них снижается. Ослабевают также защитная функция кожи и слизистых, в связи с чем возрастает частота различных воспалительных заболеваний, в т. ч. грибковых.
Для пожилого человека очень важно соблюдать правила личной гигиены.
Гигиеническую ванну или душ принимают от 2 до 7 раз в неделю, при этом с мылом достаточно мыть только сгибы конечностей, складки кожи и половые органы.
После мытья необходимо тщательно вытирать кожу, промокая ее, особенно в местах сгибов конечностей. Если кожа слишком сухая, надо смазать ее увлажняющим кремом. Подмывание теплой водой следует производить ежедневно, а также после каждого стула.
Нужно следить, чтобы постельное и нижнее белье пожилого человека (желательно хлопчатобумажное) было чистым и выглаженным.
Уход за полостью рта
Тщательный уход за полостью рта избавит пожилого человека от воспалительных изменений слизистой оболочки и преждевременного разрушения зубов. Неукоснительно выполняйте простые правила ухода за полостью рта.
Чистите зубы 2 раза в день: утром до завтрака и вечером перед сном не менее 3 мин, перемещая щетку в горизонтальном и вертикальном направлениях.
Пользуйтесь зубной пастой, содержащей фтор. Противокариозным действием обладают пасты «Жемчуг», «Новый жемчуг», «Фтородент» и некоторые другие.
Не допускайте образования зубного налета, своевременно удаляйте остатки пищи между зубами.
Пользуйтесь специальной нитью («флосс») или зубочисткой для тех мест между зубами, не достигает зубная щетка, особенно если есть коронки.
Чаще меняйте зубную щетку. Покупайте новую раз в 3 месяца. Чем меньше головка щетки, тем она удобнее.
По возможности завершайте еду сыром – это препятствует разрушению зубов. После приема пищи полощите рот теплой кипяченой водой. Регулярно посещайте зубного врача – не реже 1 раза в год.
Пища должна быть разнообразной, содержать все необходимые питательные вещества, витамины, микроэлементы.
Реже ешьте сладости. Для сохранения зубов особенно большое значение имеют витамины D, C, A. Если в пище их недостаточно, что бывает в зимнее время и особенно ранней весной, нужно употреблять препараты этих витаминов. Они всегда продаются в аптеках.
Чтобы не царапать эмаль, нельзя ковырять в зубах твердыми и острыми предметами – булавками, иглами.
Надо постоянно заботиться о чистоте полости рта. Все больные зубы должны быть вылечены, неизлечимые зубы и корни удалены, отложения зубного камня сняты. Отсутствующие зубы должны быть замещены зубным протезом.
Правильный уход за зубными протезами очень важен для здорового состояния слизистой оболочки полости рта.
Если при жевании зубная пластинка движется, «приклейте» зуб к деснам. Для этого купите в аптеке специальную пасту со связывающим эффектом.
Если беспокоит чрезмерное слюноотделение, попробуйте сосать леденцы или ментоловые таблетки.
После приема пищи снимите протезы, вымойте их с мылом в теплой воде, затем ополосните и поставьте на место.
Приобретите в аптеке специальные таблетки для антибактериальной защиты и устранения запаха протезов. Растворите таблетку в стакане воды и опустите туда протезы на 15 мин.
Поддерживайте чистоту десен, ежедневно споласкивая ротовую полость стаканом теплой воды с растворенной в ней 1 ч. л. соли.
Делайте ежедневный минутный массаж десен: обхватите десну большим и средним пальцами и совершайте круговые движения вверх-вниз, из стороны в сторону.
Когда вас не видят, вынимайте зубной протез – пусть ваши десны отдохнут.
Не вынимайте зубной протез на слишком долгое время (более 1-го дня) – без него ваши щеки и губы начнут терять форму. Берегите протез от нагревания и ударов, способных его деформировать, такой протез может травмировать слизистую оболочку полости рта.
Лучший способ избавиться от протеза – имплантация зубов.
Уход за ногами
Правильный уход за ногами важен в любом возрасте, но для пожилых людей он имеет особое значение. Несоблюдение правил гигиены может отрицательно отразиться на их способности к передвижению, а она играет решающую роль в поддержании активного и самостоятельного образа жизни. Пренебрежение правилами ухода за ногами может привести к неприятным ощущениям и болям, а в более серьезных случаях – к неспособности передвигаться без посторонней помощи. Большинство осложнений возникают из-за несоответствия стопы той обуви, которую предпочитали носить в молодом возрасте, и нарушения правил гигиены. При выполнении повседневной работы для улучшения кровообращения в стопах следует ставить ноги на невысокую скамеечку. Это касается как пожилых людей, так и молодых.
Чтобы предотвратить грибковые инфекции, тщательно мойте и вытирайте ноги. Рекомендуется использовать тальк или пудру. Используйте крем для ног, чтобы не допустить высушивания кожи. На сухой коже часто образуются трещины, борьба с которыми – нелегкое дело. Стопы следует смазывать кремом 1–2 раза в день после душа. Сухую кожу удаляют при помощи специальных пилок. Это делают раз в неделю в душе или после него, затем кожу смазывают кремом. Людям с повышенной потливостью следует отказаться от синтетики и носить обувь, носки, колготки из натуральных материалов.
Во избежание появления водяных мозолей заклейте опасное место пластырем, наденьте 2 пары тонких носков вместо одной пары толстых и посыпьте носки изнутри тонким слоем талька или пудры. Подстригание ногтей: с годами ногти человека становятся толще, и подстричь их оказывается труднее, чем в молодом возрасте. Дополнительные трудности возникают в связи с ухудшением зрения и тем, что до ногтя не так-то легко дотянуться. Это должны делать члены семьи. Неправильное подстригание ногтей и ношение тесной обуви приводят к т. н. «вросшим ногтям».
Обувь выбирают по стопе. Не рекомендуют носить обувь без задника и домашние тапочки, не обеспечивающие должную поддержку стопы.
Желательно покупать обувь вечером, после того как вы целый день провели на ногах. В течение дня объем ступни увеличивается, поэтому купленные утром туфли могут вечером жать.
Носки лучше взять хлопчатобумажные или шерстяные. Синтетические волокна задерживают пот, а это способствует появлению грибка. Грибки развиваются в темных и влажных местах. Стопы при несоблюдении гигиены представляют отличную среду для размножения и, поэтому необходимо поддерживать чистоту стоп и периодически присыпать пудрой или смазывать спиртом промежутки между пальцами. Грибки способны привести к появлению грибков под ногтями. Соблюдайте гигиену: хотя бы раз в день мойте ноги и носите проветриваемую обувь.
Если туфли малы, они натирают кожу, что приводит к воспалению, огрублению кожи и в конце концов – к образованию мозолей.
Необходимо следить за тем, чтобы туфли были достаточно просторными. У людей, страдающих нарушением кровообращения в стопах или отсутствием чувствительности в них, тесная обувь может вызвать более серьезные последствия, в частности возникновение язв, а в некоторых случаях – гангрену.
Важно проводить различие между вирусными мозолями и мозолями, которые образуются механическим путем. Разотрите 5 таблеток аспирина, смешайте с 1 ст. л. воды и 1 ст. л. лимонного сока – получившейся пастой смажьте мозоли на стопах. Наденьте на ногу целлофановый мешок и обвяжите ее теплым полотенцем.
Через 10 мин распеленайте ногу и активно потрите мозоль пемзой.
Если мозоли появляются часто, выверните носки наизнанку, потрите их кусочком мыла и наденьте намыленной стороной к коже.
Ежедневно мойте ноги. Чаще меняйте обувь и носки для избавления от неприятного запаха. Если обувь можно мыть, делайте это тщательно. Чаще меняйте стельки. Пользуйтесь дезодорантом.
Для уменьшения потливости ног дважды в день на 15 мин опускайте их в теплый раствор крепко заваренного чая; пользуйтесь специальными примочками.
Для устранения хронического запаха 3–4 раза в неделю мойте ноги в теплой воде со слабым раствором уксуса (1 ч. л. 3 %-ного уксуса на двухлитровый тазик воды).
Гигиена зрения
Основным индивидуальным мероприятием, помогающим предупредить заболевания глаз в пожилом возрасте и ослабление зрения, является соблюдение правил гигиены. Одно из главных требований гигиены зрения – правильное освещение. Наилучшее и самое полезное для глаз освещение дает отраженный солнечный свет. Прямой свет солнца пожилым людям не рекомендован, он вызывает неприятные ощущения в глазах и действует несколько возбуждающе и раздражающе. Для защиты от прямого света окна следует занавешивать шторами. Если дневного света недостаточно, надо дополнять его искусственным.
Следующий важный фактор как общей гигиены, так и гигиены зрения – правильная посадка, удобное, спокойное положение тела, не вызывающее утомления. Книгу, газету, тетрадь надо держать на расстоянии 35–40 см от глаз.
Для того чтобы дать мозгу и глазам отдых, работу следует прерывать на несколько минут каждые 1–1,5 ч.
Говоря о гигиене зрения, нельзя обойти такой вопрос, как чтение лежа, который интересует всех. Иногда обстоятельства вынуждают читать лежа. Например, при выздоровлении после тяжелой болезни. При соблюдении известных условий это можно делать без особого вреда для зрения. Нужно читать не слишком долго, почаще отдыхать, не запрокидывать голову, а класть ее на высоко приподнятую подушку. Лампу следует поместить так, чтобы она хорошо освещала книгу или газету, но не светила прямо в глаза.
Работайте столько, сколько позволяет вам возраст и состояние здоровья. Не напрягайтесь, избегайте физических и нервных перегрузок. Предельная тяжесть, которую допустимо поднимать, – 10 кг. Смотреть телевизор можно, но в темноте.
Физическая активность
Как известно, регулярные физические упражнения – фактор, снижающий риск развития сердечно-сосудистых заболеваний. Согласно существующим правилам врачи рекомендуют регулярные физические упражнения.
Очень полезны ежедневные физические нагрузки умеренной интенсивности продолжительностью не менее 30 мин. Нужно заставлять себя во что бы то ни стало без всяких уступок проделывать упражнения, преодолевая иной раз нежелание двигаться. Это нежелание связано со снижением в пожилом возрасте подвижности нервных процессов, ухудшением процессов окисления и обмена веществ.
Лучшее время для занятий ежедневной гигиенической гимнастикой – утро, сразу после сна. Не следует заниматься гимнастикой вскоре после еды. Между приемом пищи и гимнастикой должно пройти не менее 1,5–2 ч. Полезно также проделать несколько упражнений и вечером, за 1–1,5 ч до отхода ко сну.
Утренняя гимнастика, кроме общего укрепления организма, развития подвижности и силы, создает на весь день ощущение бодрости, помогает быстрее включиться в трудовую деятельность. Утренняя гимнастика должна быть более интенсивна, со включением большого количества упражнений и повторений каждого упражнения.
Вечерняя гимнастика создает лучшие условия для отдыха, укрепляет сон, особенно у людей умственного труда. Вечерняя гимнастика менее интенсивна, выполняется в более спокойном темпе, с меньшим количеством повторений каждого упражнения. Она может быть заменена прогулкой на свежем воздухе.
Общие правила выполнения физических упражнений в пожилом возрасте
1. Нельзя доходить до изнеможения.
2. Программа должна быть для вас приятной. Не делайте то, что вам неприятно.
3. Не следует заниматься ранее 2 ч после завтрака и 4 ч после обеда.
4. Не выполняйте интенсивных упражнений перед сном – лучше делать их не позже чем за 2 ч до сна.
5. Перед началом занятий опорожните кишечник и мочевой пузырь.
6. Полезнее всего заниматься на свежем воздухе.
7. После интенсивных упражнений хорошо принять душ.
8. Есть и пить следует не ранее чем через 30–40 мин после занятий.
9. Не бросайте физические тренировки, пусть они станут одним из главных приоритетов в вашем распорядке дня.
Очень высокоэффективна и полезна прогулка пешком, хотя она требует много времени. Она доступна каждому, в т. ч. пожилому человеку. Прогулка доставляет удовольствие, не требует специального костюма, обходится без дополнительных денежных затрат, оказывает оздоровительное действие на весь организм.
Ходьба – естественное и приятное действие и не требует создания каких-либо особых условий: человек может ходить в любом месте, в любое время, один или в компании. Чтобы ходьба была полезной для здоровья, необходимо согласовать ее с принципами, приведенными ниже.
Время ходьбы (в мин) за неделю:
1) 1–3-я неделя – 15–20;
2) 4–6-я неделя – 20–30;
3) 7-я и далее – более 30.
Расстояние не имеет особого значения, важна продолжительность ходьбы.
Ходить следует в подходящем для вас темпе. В течение первых недель не следует рваться вперед.
Ходите с постоянной и удобной скоростью. 100 шагов в минуту обычно считается удобным темпом, 120 шагов в минуту – быстрый темп, 140 – очень быстрый. Постарайтесь выбрать маршрут т. о., чтобы избегать перекрестков и улиц с оживленным движением.
Тишина способствует хорошему настроению. На первых порах предпочтительнее маршрут без подъемов и спусков. Во время ходьбы вы должны испытывать небольшое усилие. Если вы почувствовали значительную тяжесть, быстрый и сильный пульс, сильно вспотели и устали, значит, шли слишком быстро.
Признаки правильной ходьбы – это легкий пот, ускоренное дыхание (но не одышка), незначительная усталость, пульс чуть быстрее обычного, бодрое самочувствие.
Перед ходьбой ограничьтесь легким питьем (например, стаканом воды), даже если вы голодны. Ходьба ослабляет чувство голода. Не начинайте ходьбу ранее 2 ч после еды.
Продолжать ходьбу после остановки, вызванной головокружением, головной болью, одышкой, болью в области поясницы и т. д., ни в коем случае нельзя. Сделайте длительную передышку, а затем медленно вернитесь домой. В следующий раз идите медленнее. Помните, что ходьба должна быть без остановок.
Ежедневная гимнастика необходима для пожилых людей. Она должна прочно войти в быт, стать неотъемлемой частью всего образа жизни.
Очень важно правильно выбрать упражнения для ежедневной гимнастики. Эти упражнения должны быть просты и доступны силам занимающегося и в то же время достаточно влиять на усиление деятельности различных органов. Для пожилых людей очень важно также, чтобы упражнения способствовали выработке правильной осанки, сохранению гибкости и подвижности позвоночника, которые с возрастом ослабевают.
Выполняя упражнения, не забывайте о правильном дыхании. В пожилом возрасте в связи со снижением окислительных процессов постановка дыхания приобретает особенно важное значение. Вдох должен быть полным, спокойным, преимущественно через нос. Выдох – несколько сильнее и продолжительнее вдоха. Избегайте учащенного короткого дыхания, натуживания и задержки дыхания.
Комплекс упражнений для пожилых людей
Делайте упражнения ежедневно. Упражнения проделывайте тщательно, повторяя каждое движение по 5–10 раз, не задерживайте дыхание. Повторите комплекс упражнений 2–3 раза в день.
Для осуществления упражнений в положении лежа необходимо лечь на спину в удобном положении и положить под голову подушку. Проделывайте упражнения тщательно. Постарайтесь сохранить ес тественный ритм дыхания во время упражнений. Делайте при необходимости паузы. Помните, что ежедневная гимнастика позволит достичь наилучшего результата.
1. Поднимите прямую ногу вверх, затем медленно опустите вниз. То же упражнение проделайте другой ногой.
2. Поворачивайте согнутые в коленях ноги влево и вправо. Выполняйте упражнение не спеша.
3. Поворачивайте и поднимайте верхнюю часть туловища по очереди влево и вправо.
4. Отведите одну руку назад и за голову, затем медленно возвращайте в исходное положение. То же упражнение проделайте другой рукой.
5. Напрягая мышцы живота, надавливайте корпусом на опору в области крестца.
6. Поднимайте таз вверх, затем медленно опускайте.
7. Вращайте ногами, как педалями велосипеда, с подходящей скоростью. Сгибайте и разгибайте при этом ноги в лодыжках. Не забывайте делать паузы.
8. Сосредоточьтесь на состоянии мышц бедер и спины. Поднимайте верхнюю часть туловища, сгибаясь в области поясницы.
9. Лежа на боку, поднимайте прямую ногу вверх. То же упражнение проделайте другой ногой.
10. В положении сидя переносите вес тела с одной ягодицы на другую. При необходимости пользуйтесь опорой.
11. Дышите ровно. При вдохе постарайтесь выпрямиться.
Для осуществления упражнений в положении сидя , сядьте на стул в удобном положении, спину держите прямой. Упритесь ступнями в пол. Проделывайте упражнения тщательно. Не задерживайте дыхание. Повторяйте каждое упражнение по нескольку раз. Делайте гимнастику ежедневно.
1. Бодро «маршируйте» ногами, двигая руками в такт.
2. Покачивайтесь на стуле в ритме вальса вправо и влево, перенося вес с одной ягодицы на другую.
3. Поднимите плечи вверх и затем опустите вниз.
4. Поднимайте стопы по очереди на пальцах и пятках.
5. Касайтесь локтем правой руки левого колена, затем локтем левой руки правого колена.
6. Сложите руки на животе, не надавливая на него. Надуйте живот, затем втяните его, работая мышцами. Повторите упражнение несколько раз.
7. Обопритесь на спинку стула, отведите одну ногу назад. Поднимайте ногу, не сгибая ее в колене.
8. Делайте круговое движение каждой рукой по очереди ото лба к затылку.
9. Вытяните одну ногу вперед, согнув в лодыжке, задержите ненадолго. То же упражнение проделайте другой ногой.
10. Сделайте глубокий вдох и выпрямите спину. При выдохе наклонитесь вперед. Упражнение повторите 2 раза. Затем выпрямитесь.
11. По утрам и вечером в кровати: лежа на спине, согните ноги в коленях и по очереди поднимайте и опускайте их.
Вы злоупотребляете занятиями спортом, если после тренировки вам хочется вздремнуть, вы испытываете усталость до конца дня, у вас болят мышцы.
Закаливание на солнце
Солнечные лучи, падая на обнаженное тело, вызывают в нем даже при кратком облучении сложные физиологические процессы: подъем температуры, снижение кровяного давления (вследствие расширения кровеносных сосудов), учащение и углубление дыхания, повышение обмена веществ, увеличение количества красных кровяных шариков в крови, повышение гемоглобина, появление чувства бодрости и свежести во всем теле благодаря улучшению деятельности мышечной и нервной систем. Все эти положительные изменения в функциях человеческого организма наблюдаются в том случае, если время облучения соразмеряется с особенностями организма, с возрастом, состоянием здоровья.
Однако в связи с возрастными изменениями в организме солнечные лучи могут оказать даже отрицательное воздействие, поэтому надо соблюдать большую осторожность.
Ни в коем случае нельзя допускать перегрева. Люди пожилого возраста переносят его особенно тяжело, т. к. их организм слабо способен противостоять отрицательным влияниям внешней среды. Солнечные ванны надо строго дозировать.
Особую осторожность при пребывании на солнце должны соблюдать пожилые люди, страдающие склерозом.
Солнечные ванны можно принимать в течение всего дня, но лучше в утренние часы.
Людям старше 40 лет полезнее всего принимать солнечные ванны лежа. Утром за час или полтора перед приемом солнечной ванны необходимо позавтракать: принимать ванну натощак не рекомендуется.
После облучения рекомендуется принять душ, совершить обливание или искупаться в водоеме с температурой воды 18–20 °C.
Людям старше 40 лет при выраженном склерозе нельзя после приема солнечных ванн купаться в прохладной воде. Температура для них должна быть 22–25 °C. После водной процедуры надо хорошо обтереть тело и полчаса отдохнуть в тени.
Не рекомендуется людям старших возрастов купаться в море перед началом облучения, чередовать приемы солнечных ванн с купаниями.
Закаливание воздухом
Многим людям пожилого и старческого возраста, которым противопоказано закаливание солнечными лучами, рекомендуется пользоваться воздушными ваннами.
Различают свето-воздушные и просто воздушные ванны . Свето-воздушными ваннами пользуются главным образом весной и летом, когда воздух насыщен в достаточном количестве солнечной радиацией. Процедуры переносят на открытый воздух – поляны, веранды, балконы, террасы и т. д. Воздушные ванны принимают зимой и осенью в закрытом помещении. Первая свето-воздушная ванна не должна продолжаться более 10–15 мин. В каждый последующий день ее продолжительность увеличивается на 10 мин и доводится до 1–1,5 ч.
Рекомендуется принимать ванны в движении. Нельзя доводить себя до состояния озноба. В таких случаях следует сделать энергичные движения.
Свето-воздушные ванны следует принимать при частичном обнажении или в легком костюме. Воздушные ванны следует сочетать с утренней гимнастикой и водными процедурами. После воздушных ванн надо принять теплую водную процедуру (душ, обливание) или обтереться влажным полотенцем, после чего отдохнуть 1–1,5 ч.
В летний период широко используются купания. На организм человека, а тем более на организм людей старше 40 лет хорошо влияют разумно используемые купания в морской воде.
Купаться рекомендуют 1 раз в сутки, в утренние часы, когда вода еще не нагрелась от солнечных лучей. Продолжительность первого купания – 4–5 мин, в дальнейшем доводится до 15–20 мин при условиях удовлетворительного состояния сердечно-сосудистой системы.
Людям с общим атеросклерозом, со склерозом коронарных сосудов или гипертонической болезнью следует принимать морские ванны очень осторожно: при погружении в холодную воду и резком охлаждении поверхности тела возможно значительное повышение кровяного давления со всеми тяжелыми последствиями.
Перед погружением в воду купающийся должен посидеть на берегу 10–15 мин.
Питание
В связи с возрастной перестройкой организма следует вносить в привычный характер питания некоторые изменения. Эти изменения касаются как состава и калорийности пищи, так и режима питания.
В питании людей пожилого возраста различные продукты имеют неодинаковую ценность. Известно, что некоторые продукты содержат большое количество жироподобного вещества – холестерина, избыток которого часто способствует развитию атеросклероза.
Рациональным подбором продуктов и блюд можно предупредить наклонность к полноте, угрожающей развитием ожирения, предупредить и ликвидировать привычные запоры.
Некоторые группы продуктов можно признать как бы «защитными», «охранительными» для пожилых людей. К таким продуктам относятся молоко, молочные продукты, растительное масло, рыба, особенно морская, овощи и фрукты.
В пожилом возрасте следует ограничивать количество экстрактивных веществ, которые содержатся в бульонах, жареном мясе и рыбе, поэтому крепкие бульоны и наваристые мясные и рыбные супы надо употреблять реже, а также избегать мясных и рыбных подливок. Мясо и рыбу следует чаще готовить в отварном, тушеном, реже в жареном виде.
Некоторые люди пожилого возраста значительно ограничивают себя в мясе и мясных продуктах из соображений профилактики гипертонии, атеросклероза и подагры. Надо сказать, что только излишнее увлечение мясом или полное исключение его нецелесообразно.
Наиболее полезно преимущественно молочно-растительное питание. В пищевой рацион пожилых людей должны входить яйца, которые хорошо усваиваются и обладают высокой биологической ценностью. Однако употребление яиц следует все же ограничить до 4–5 штук в неделю.
У пожилых людей отмечается пристрастие к сладкой и мучной пище. Избыточное содержание в рационе таких продуктов неизбежно приводит к лишнему образованию и отложению жира в организме, к различным обменным нарушениям. Поэтому при склонности к полноте надо ограничивать потребление каш, хлеба, мучных изделий и сладостей. Полезна овсяная, гречневая, перловая и ячневая крупы. Ржаному и серому хлебу следует отдать предпочтение перед белым.
Острые приправы и специи раздражают слизистую желудочно-кишечного тракта, почки и возбуждают нервную систему. Поэтому в пожилом возрасте следует избегать неумеренного потребления острых соусов и подлив, приправ и пряностей.
Разумеется, мера должна соблюдаться и в употреблении соли. Избыток соли вредно влияет на организм человека.
Большое значение имеет правильный водный режим. Избыточное потребление жидкости требует повышенной деятельности сердечно-сосудистой системы, поэтому оно нежелательно. Жидкость следует употреблять в достаточных, но не чрезмерных количествах (вместе с супом, напитками и прочим около 6 стаканов), равномерно распределяя ее в течение дня.
Пожилому человеку нужно возможно больше разнообразить ежедневное и недельное меню. Исключительное значение для этого возраста имеет режим (распорядок) питания. Полноценное по количеству и качеству питание может не только не принести надлежащей пользы, но и нанести вред здоровью, если при этом не налажен правильный режим питания.
Если пища принимается нерегулярно, каждый день в разное время, если человек питается беспорядочно, то гармоническая деятельность органов пищеварения расстраивается.
Для пожилого человека можно рекомендовать 5-разовый режим питания.
Рассеянность
Нарушение памяти в преклонные годы вызывается общим снижением активности в деятельности головного мозга, ослаблением возбудимости нервных клеток, а также снижением активности основных нервных процессов – возбуждения и торможения, что в свою очередь замедляет переключение внимания с одного объекта на другой.
Ослаблению памяти в преклонные годы способствует также наблюдаемое иногда усиление концентрации раздражительного процесса (возбуждения) в коре мозга, что повышает в свою очередь т. н. старческую рассеянность.
Начинать укрепление памяти следует именно с общегигиенических мероприятий – утренней гимнастики, систематических прогулок на воздухе, здоровых условий работы, регулярного разумного отдыха и т. п. Для сохранения памяти очень важен постоянный ритм труда и отдыха, хорошая организация трудового процесса, система умственных занятий, методика работы. Важнейшим вопросом гигиены памяти является умение правильно читать.
Замечено, что небрежное чтение не укрепляет память, а наоборот, ее ослабляет.
Нельзя читать лежа, т. к. в таком положении мозг недостаточно снабжается кровью, а это отрицательно сказывается на усвоении, запоминании прочитанного.
Нельзя читать при слабом освещении – это заставляет напрягать глаза и вызывает быструю усталость и переутомление.
При чтении всегда следует пытаться сопоставлять только что прочитанное с уже известным. Тогда между старым и новым материалом устанавливаются смысловые связи, что помогает лучше все запомнить. Такой прием хорошо тренирует память.
В укреплении памяти большую роль играет режим умственной работы. Не нужно работать продолжительное время без перерыва. При любом виде умственного труда целесообразно делать каждые 45–50 мин короткие «разминки»: встать, походить по комнате, сделать несколько физических упражнений. Пожилым людям, чтобы освободиться от перегрузки второстепенным материалом, следует завести записную книжку. В нее надо записать план работы на следующий день и по ней проверять выполнение заданий текущего дня. Это будет способствовать лучшему упорядочению работы и укреплению памяти.
Некоторые люди в пожилом возрасте нередко жалуются на ослабление памяти, забывчивость. В подобных случаях аккуратно ведущаяся книжка во многом поможет каждому человеку.
Если расстройство памяти прогрессирует, то следует обратиться за медицинской консультацией в лечебно-профилактическое учреждение. Врач установит в каждом отдельном случае причину наблюдаемых нарушений в работе памяти и поможет своему пациенту соответствующими лечебно-профилактическими рекомендациями.
Бессонница
Стареет человек, и спится ему уже не так, как в молодые годы.
Если пожилому человеку не спится, то самочувствие его и настроение ухудшаются, все раздражает и кажется неприятным. Конечно, не все пожилые люди страдают расстройством сна. И те, кто хорошо спят, выглядят бодрыми, жизнерадостными и моложе своих лет.
Пожилые люди нередко склонны к дремоте. Иногда пожилые люди спят недостаточно.
Расстройство засыпания – наиболее частое явление. Такое состояние может продолжаться много часов, засыпание наступает далеко за полночь, а то и к утру, но короткие часы сна не дают отдыха, не приносят бодрости. У человека, страдающего бессонницей, трудоспособность резко снижена, быстро развивается усталость от любой работы, особенно от умственной, значительно ухудшается сообразительность, память. Он становится раздражительным, вспыльчивым.
Люди, страдающие бессонницей, нередко принимают различные снотворные средства. Сначала эти средства как будто помогают, но весьма быстро наступает привыкание и снотворное перестает оказывать свое целебное действие.
Пожилому человеку полезно советоваться с врачом во всех случаях расстройства сна. Одним из наиболее действенных средств в борьбе с бессонницей является спокойная обстановка и свежий воздух. В этих условиях легче засыпает любой человек и особенно пожилой.
Очень полезно перед сном прогуляться на свежем воздухе. Это всегда улучшает сон.
Морщины
Как бы правильно ни проводился уход за кожей лица, но если нарушается режим труда, отдыха и питания, то кожа и лицо будут выглядеть несвежими и постаревшими.
С возрастом изменяется состояние кожи – появляются дряблость и морщинистость. Эти явления наступают в результате потери эластичности. В пожилом возрасте ухаживать за кожей надо особенно тщательно.
Необходимо следить за чистотой кожи, умывать лицо и открытые участки кожи нужно ежедневно. Не рекомендуется умываться очень горячей или очень холодной водой, этому следует употреблять для умывания воду комнатной температуры. После умывания следует тщательно осушить кожу сухим полотенцем.
Кожа пожилых людей обезвоживается, истончается, очень часто сосуды на ней расширяются, уплотняется ее роговой слой. Такая кожа становится чрезвычайно чувствительной к атмосферным воздействиям – холоду, солнцу, ветру и т. д. Очень хорошим средством для защиты кожи лица от холода являются кремы, содержащие безводный ланолин, растительные масла. Для защиты кожи от солнечных лучей и предупреждения пигментации (появления пятен) также рекомендуется пользоваться специальными кремами и пудрами.
В пожилом возрасте часто замечается поредение волос, а нередко и облысение. Правильный уход за кожей и волосами уменьшит образование перхоти и предупредит облысение. Расчесывать волосы надо осторожно, применяя редкий гребень из пластмассы. Короткие волосы расчесывать от корня, длинные – с концов.
Выполнение необходимых гигиенических требований и правильный образ жизни (режим труда, отдыха и питания) помогут дальше сохранить свежесть кожи и предупредить появление морщин.
Раздел 23 Наблюдение и уход за больными пожилого и старческого возраста
Особенности течения заболеваний
Течение многих заболеваний у больных пожилого и старческого возраста имеет свои характерные особенности. Так, в структуре заболеваемости пожилых людей основное место занимают такие патологии, как ишемическая болезнь сердца, гипертоническая болезнь, сахарный диабет, болезни органов дыхания, заболевания опорно-двигательного аппарата.
При этом у пациентов редко выявляется лишь одна болезнь, значительно чаще обнаруживают сочетание 2, 3, а иногда и более заболеваний, что создает дополнительные трудности в лечении и ухудшает прогноз в отношении выздоровления.
Многие распространенные заболевания могут протекать у пожилых больных скрыто, без четких клинических симптомов, но в то же время с наклонностью к развитию серьезных осложнений. Так, инфекционные и воспалительные заболевания у пожилых больных нередко не сопровождаются повышением температуры тела, что обусловливается сниженной реактивностью их организма. Язвенная болезнь у лиц пожилого возраста может протекать бессимптомно, проявляясь внезапно желудочно-кишечным кровотечением. Стертыми иногда оказываются и клинические симптомы острых хирургических заболеваний, что приводит к запоздалому началу лечения. Эти трудности порой связаны еще и с тем, что сам больной пожилого возраста подчас не может четко провести границу между здоровьем и болезнью, объясняя возникшее недомогание чисто «возрастными» причинами.
Сочетание у одного и того же пожилого человека нескольких заболеваний, утяжеляющих его состояние, делает нередко невозможным проведение полноценного обследования. Так, из-за сопутствующих заболеваний (например, тяжело протекающей гипертонической болезни, нарушений сердечного ритма, перенесенного инфаркта миокарда) иногда не удается провести необходимое эндоскопическое исследование желудочно-кишечного тракта. Неспособность больного удерживать бариевую клизму делает невозможным проведение ирригоскопии. В результате диагноз заболевания остается порой недостаточно ясным, что отражается и на эффективности лечения. Особенности действия лекарственных препаратов у лиц пожилого возраста также создают сложности в лечении таких пациентов. В результате возрастных структурных изменений слизистой оболочки желудочно-кишечного тракта нарушается всасывание лекарственных препаратов, что отражается на лечебном эффекте. Кроме того, возрастное снижение обезвреживающей функции печени и выделительной способности почек ведет к тому, что лекарственные средства и продукты их метаболизма медленно выводятся из организма. Это способствует кумуляции препарата и развитию различных побочных эффектов. В связи с этим необходимо сначала назначить небольшие дозы препарата с последующим индивидуальным повышением дозы в зависимости от переносимости.
Особенности ухода
При организации ухода за пожилыми больными большое внимание уделяется деонтологическим аспектам, т. к. больные пожилого и старческого возраста, как правило, тяжело переносят ломку привычного стереотипа и с трудом приспосабливаются к новой больничной обстановке. Поэтому при отсутствии строгих показаний к госпитализации желательно, чтобы пожилой больной как можно дольше находился дома, в кругу семьи.
При уходе за больными пожилого и старческого возраста следует учитывать и их психологические особенности. У больных пожилого возраста часто отмечаются нарушения памяти. При уходе за такими больными необходимо быть особенно тактичными и внимательными, постоянно напоминая о времени приема лекарств, проведения той или иной процедуры.
В уходе за пожилыми больными большую роль играет создание оптимального лечебно-охранительного режима. У пожилых людей часто отмечается расстройство сна. Причинами нарушения сна могут быть возрастные расстройства, дневной сон, плохо подобранная кровать с продавленной сеткой, плохо проветренное помещение, храп соседей по палате, шум в коридоре и т. д. Важное место в организации ухода за больными пожилого и старческого возраста занимает предупреждение травм и несчастных случаев, которые нередко встречаются у таких пациентов. Возрастное снижение зрения и слуха, шаткая походка с плохой координацией движения и легкой потерей равновесия приводят к тому, что больные падают, находясь в палате, коридоре, туалете, ванной комнате, что способствует возникновению при падении тяжелых переломов, нередко шейки бедра.
При многих заболеваниях (пневмонии, инфаркте миокарда, выраженной недостаточности кровообращения) больные длительно вынуждены лежать в постели, в результате чего могут возникнуть застойные явления в легких, образование тромбов в конечностях с последующими тромбоэмболиями в легочной артерии, затрудненное мочеиспускание, усиление запоров, тугоподвижность суставов.
Профилактика указанных осложнений предусматривает применение комплекса мероприятий – предупреждение пролежней, растирание и массаж, лечебную физкультуру, борьбу с запорами (диетические рекомендации, прием легких слабительных растительного происхождения, слабощелочных минеральных вод).
Тщательного ухода требуют больные пациенты пожилого возраста с недержанием мочи.
В тех случаях, когда восстановить нормальное мочеиспускание уже не представляется возможным, необходимо постоянно пользоваться подкладным судном или мочеприемником.
Важное место в уходе за больными пожилого и старческого возраста занимает правильная организация питания. Поскольку у пожилых больных интенсивность обменных процессов в организме снижена, следует уменьшить калорийность пищи за счет уменьшения содержания жиров животного происхождения и углеводов. Продукты, содержащие грубоволокнистую клетчатку, нужно обязательно включать в пищевой рацион пожилых людей. Следует ограничить потребление соли до 5–8 г в сутки. Без особых показаний не стоит ограничивать прием жидкости (менее 1–1,5 л в сутки), т. к. это может способствовать усилению запоров.
При наклонности к запорам показано включение в пищевой рацион фруктовых соков и компотов, яблок, свеклы и других овощей и фруктов, стимулирующих перистальтику кишечника. У больных пожилого и старческого возраста восстановительные процессы протекают медленнее, чем у молодых людей, что определяет и более длительный период восстановительной терапии (реабилитации).
Однако при настойчивом и продолжительном лечении можно добиться значительных успехов в реабилитации пациентов, перенесших даже очень тяжелые заболевания (инфаркт миокарда, нарушение мозгового кровообращения). Неоценимую роль при этом играет правильная организация ухода за пожилыми больными.
Раздел 24 «Экспресс жизни»
Курорты и здоровье
Человек… Это и ребенок, что тянет пухлую ручонку к красно-синей погремушке; это и космонавт, управляющий межпланетным кораблем; это и задремавший на весеннем солнышке старик.
Быстро развивается детский организм. В течение одного года встает новый человек из белого кокона пеленок на нетвердые, гнущиеся ножки.
К 20–22 годам наступает пора физической зрелости, пора золотых медалей, высших ступенек пьедесталов спортивных олимпиад. Вскоре приходит и долго продолжается время расцвета умственных способностей, время открытий и изобретений, создания величайших интеллектуальных ценностей, время богатейшей жатвы.
Только после 60–70 лет появляются первые «заморозки», предвестники приближающейся старости. От детства к зрелости, от зрелости к старости – таков неизбежный маршрут «поезда жизни». Рождение и смерть, созидание и разрушение свойственны жизни на всем ее пути. В этом диалектическое единство основного признака жизни – обмена веществ. Из получаемых с питанием пластических кирпичиков организм постоянно строит, обновляет себя. В «поезде жизни» все время сменяются пассажиры. Новые входят, старые покидают вагоны на промежуточных станциях. Сменяются органические вещества внутри клеток, сменяются поколения самих клеток. В глубине кожи бесконечно продуцируются, растут новые эпителиальные клетки, а старые отторгаются, отшелушиваются. Растет волос, все дальше отодвигаются его старые участки. Костный мозг и лимфоидная ткань беспрерывно поставляют в кровеносное русло все новые и новые поколения красных и белых кровяных телец, а старые подвергаются разрушению.
Процесс постоянного обновления организма протекает очень интенсивно. Организм беспрерывно совершает возрастную эволюцию, вся его жизнь складывается из непрерывных изменений. Каждому отрезку жизненного пути свойственны свои физиологические особенности.
Детство характеризуется большой активностью обмена веществ, энергией роста, усиленной физической и психической деятельностью. Но уже с певых дней жизни возникают и с годами приобретают все большее значение другие процессы, которые, накапливаясь, приводят к качественно новым явлениям – явлением старения.
С возрастом постепенно снижается интенсивность обменных процессов. В клетках тканей происходят различные изменения. В одних накапливается пигмент, в других изменяется синтез белков или жиров, в третьих изменяется число хромосом. В протоплазме уменьшается процентное содержание воды. Уплотняются оболочки клеток.
У пожилых людей снижается содержание белков в сыворотке крови, нарастает количество холестерина, кроветворящий костный мозг все более и более замещается функционально бездеятельной жировой тканью. Уменьшаются в размерах, сморщиваются селезенка, миндалины, лимфатические узлы, вилочковая железа. После 20–22 лет запустевают сосуды, питающие хрящи межпозвонковых дисков. Начинают уплотняться стенки артерий. С годами изменяются физиологические показатели эндокринной, сердечно-сосудистой и дыхательной систем.
Перечень возрастных и физиологических изменений можно было бы продолжить. Но важно отметить то, что, накапливаясь многие годы все эти, вначале мелкие, количественные изменения приводят к качественно новой физиологической стадии развития организма – к старости.
Для старческого организма характерно уменьшение числа функционально ценных клеток разных тканей, замена их соединительнотканными элементами. Такая качественная замена ведет к постепенному снижению способности организма противостоять меняющимся условиям внешней среды, уменьшению сопротивляемости разным вредным факторам. Незначительное охлаждение молодого организма мобилизует его силы, закаливает, но точно такое же охлаждение для пожилого человека может оказаться чрезмерным и привести к истощению его защитных механизмов, к заболеванию, скажем, воспалением легких.
Как мы говорим, «поезд жизни» неуклонно движется к старости. Но возрастные изменения наступают не с таким четким ритмом, как, скажем, бег экспресса или как смена времен года. Путь может быть и более долгим, и сравнительно коротким. У одних «экспресс» быстро проскочит все промежуточные станции и мучительно долго, сопя, будет тащиться на последних километрах. Другие долго задерживаются на «станции расцвета» и медленно двигаются к «золотой осени».
Как скоро наступит старость, насколько выражено будет одряхление, зависит не только от числа прожитых лет, но и от того, как они прожиты, от материальных и социальных условий жизни.
А что же 40 лет? Много или мало?
Нет, 40 лет – совсем немного. Это возраст без значительных проявлений естественного старения, возраст, который сохраняет все богатства приспособительных адаптационных систем и способен к активной творческой деятельности. В этом возрасте организм еще многое может компенсировать, многое восстановить. Что определяет ту или иную естественную продолжительность жизни организма? На каких биологических часах она измеряется? Для того чтобы узнать это, необходимо заглянуть в микроскопические структуры клеток. Когда вы молоды и здоровы, вам не нужны курорты. Но когда вам 40 и за 40 и ваше здоровье уже пошатнулось, вы стараетесь попасть на курорт. На территории бывших республик их достаточно много: в Грузии, в Крыму, в Прибалтике, в Одессе, в Краснодарском крае, на Кавказских Минеральных Водах. Однако существует ряд заболеваний, которые нельзя лечить на курортах, и кроме того, имеется множество противопоказаний, непозволяющих прибегать к санитарно-курортному лечению.
Противопоказания
1. Все заболевания в период обострения и осложненные острогнойным процессом.
2. Венерические заболевания в острой или заразной форме.
3. Психические заболевания.
4. Болезни крови в острой стадии и стадии обострения.
5. Злокачественные новообразования.
6. Камни любого происхождения.
7. Часто повторяющиеся или обильные кровотечения.
8. Патологическая беременность, нормальная беременность с 5 месяцев.
9. Острые формы туберкулеза легких, далеко зашедшие, тяжелые хронические формы туберкулеза легких, костей, суставов и других органов. Для бальнеологических и грязевых курортов – все формы активного туберкулеза.
10. Абсцесс легких со значительным выделением гнойной мокроты, бронхиальная астма с частыми приступами.
11. Недостаточность кровообращения выше I степени для курортов и выше II степени для местных санаториев: аритмии (мерцательная, пароксизмальная тахикардия); коронарная недостаточность с частыми приступами стенокардии или с явлениями сердечной астмы, аритмией. Наличие в анамнезе инфаркта миокарда, аневризмы сердца, аорты и крупных сосудов; облитерирующий эндартериит с явлениями гангрены и язвами; рецидивирующий или мигрирующий тромбофлебит.
12. Язвенная болезнь желудка и двенадцатиперстной кишки в стадии выраженного обострения; пенитрирующая язва; тяжелые формы язвенных энтероколитов; частые и длительные приступы при холецистите; далеко зашедшие циррозы печени: тяжелые формы нарушения обмена веществ.
13. Хронические заболевания почек с явлениями почечной недостаточности, нефросклероз, пиелонефроз, амилоидоз почек, макрогематурия любого генеза.
14. Болезни нервной системы с резкими нарушениями в двигательной сфере (параличами); расстройство функций тазовых органов; выраженные явления склероза сосудов, тяжелые неврозы и психопатии.
15. Тяжелые формы поражения костей и суставов; полиартриты с прогрессирующим течением при необратимых изменениях в ряде суставов; хронические остеомиелиты при наличии крупных секвестров.
16. Мочекаменная болезнь при наличии камней, требующих удаления оперативным путем.
17. Пемфигус и болезнь Дюрирга; грибковые заболевания (парша, трихофития), чесотка и другие паразитарные заболевания кожи.
Лечебное значение курортных факторов давно очевидно всем, даже неискушенным в медицине людям. Наблюдения и эксперименты убеждают в том, что минеральные воды, ванны, грязевые и другие лечебные процедуры действуют положительно не только в момент их применения, а значительно дольше, т. е. они обладают последствием.
Под влиянием курортных факторов быстро наступает улучшение и оно продолжается еще месяца 2–3 после того, как больной вернется домой. Некоторым болезням свойственно волнообразное течение с затуханием обострения процесса. Курортная терапия предупреждает атаки недуга, т. е. действует профилактически.
Вопросы личной гигиены
В зрелом возрасте, как и в любом, необходимо соблюдать правила личной гигиены. С возрастом физиология организма претерпевает некоторые изменения, что требует особой тщательности в уходе за своим телом. Правильный самоуход обеспечивает организму защиту от неблагоприятных факторов внешней среды, от возникновения и прогрессирования заболеваний.
Чистота – это непробиваемый щит организма. В молодости приспособительные, компенсаторные механизмы очень сильны, а с возрастом их сила, сопротивляемость вредностям постепенно уменьшаются. Поэтому еще раз необходимо подчеркнуть важность соблюдения предписаний санитарии и гигиены для людей зрелого возраста.
Уход за полостью рта
Необходимость в чистке зубов утром и вечером ни для кого не секрет. Но кроме этого, необходимо очищение зубов и полости рта после каждого приема пищи. Эти на первый взгляд элементарные гигиенические процедуры могут предотвратить развитие заболеваний и потерю зубов. После каждого приема пищи необходимо полоскать рот теплой водой или водой с добавлением специальных эликсиров, продаваемых в аптеках. Также для очистки пространств между зубами можно воспользоваться специальными зубными нитями, такие тоже имеются в продаже в аптеках.
Никогда для чистки зубов не пользуйтесь металлическими предметами (вилкой, иголкой)! Это может привести к повреждению зубной эмали, травматизации десен и слизистой оболочки полости рта. Чистка зубов щеткой также требует особой техники выполнения: движения должны быть мягкими, «выметывающими», необходимо чистить зубы в течение 3–5 мин щеткой со средней жесткостью щетины.
Никогда не затягивайте с визитом к стоматологу! При проявлении первых симптомов поражения зуба (кариес, боли) необходимо сразу посетить врача.
Прогрессирование процесса может привести к потере зуба, а наличие хронического очага стрептококковой инфекции (кариозные зубы) приводит к возникновению тонзиллита, ревматизма, гломерулонефрита. Кроме того, потеря зуба сопровождается нарушением целостности зубного ряда, что в свою очередь чревато возникновением заболеваний желудочно-кишечного тракта (гастритов, хронических запоров). Из продуктов питания способствуют разрушению зубной эмали сахар и кондитерские изделия, орехи, сухари.
Здоровые зубы – это залог вашего здоровья, а здоровая улыбка – залог уверенности в себе.
Уход за кожей
Старение кожи начинается тем раньше, прогрессирует тем интенсивнее, чем меньше за ней ухода. Поэтому водные закаливающие процедуры предотвращают преждевременное старение кожи. Итак, с возрастом кожа претерпевает ряд изменений: она истончается, становится суше, хуже противостоит холодовым воздействиям. Это говорит о том, что водные закаливающие процедуры надо начинать осторожно и постепенно увеличивать холодовую нагрузку. Закаливание водой рекомендуется начинать с наиболее нежной водной процедуры, с омовения кожи из таза.
Сперва смачивайте небольшие участки кожи: руки до плеч с последующим их вытиранием насухо. Температура воды должна быть 30–32 °C, т. е. такая, которая ощущается телом как чуть прохладная. В дальнейшем переходите к омовению верхней части тела, затем нижней и наконец всего тела. Во время водной процедуры целесообразно растирать смачиваемые участки ладонями рук или губкой. Последовательность обмываний такая: руки, ноги, грудь, спина и живот. Когда хорошо привыкнете к исходной температуре воды, ее можно снижать в последующие дни, но снижать до такой степени, чтобы охлаждающее действие оставалось субъективным, ни в коем случае не мучительным. Помимо обмывания, коже рекомендуется контрастный душ: чередование горячей и холодной воды – по 2–3 мин каждое чередование (всего 10–12 мин).
Заканчивается контрастный душ холодной водой с последующим растиранием тела полотенцем. Помимо закаливающих процедур, кожа требует периодического очищения. Для этого необходимо не реже 2 раз в неделю применять ванны или душ с использованием мыла и механической очисткой губкой или мочалкой средней жесткости. Особого ухода требует кожа лица. С возрастом она становится менее упругой, теряет эластичность и свежий цвет.
Для поддержания молодости и красоты кожи лица необходимо в первую очередь правильное очищение кожи. Каждый день миллионы ороговевших клеток эпителия, кожное сало, пыль, косметические средства загрязняют поры, нарушая тем самым кожное дыхание. Поэтому утром и вечером необходимо умывание теплой водой (или водой комнатной температуры) с использованием детского мыла или специальных средств.
Правильно очищенная кожа имеет ровный цвет и дольше сохраняет молодость. Современная косметология располагает множеством средств, способствующих сохранению молодости и предотвращающих преждевременное старение кожи. Однако стоимость этих средств по карману не всем.
Вот несколько советов, выполняя которые вы сможете продлить молодость своей кожи.
1. Правильное очищение (см. выше).
2. После умывания на кожу необходимо нанести крем. Весной и летом это увлажняющий крем, кроме того, он должен защищать кожу от вредного воздействия ультрафиолетовых лучей. Зимой и в ветреную погоду крем должен быть более жидким, т. к. увлажняющие кремы содержат много воды и при выветривании в мороз способствуют потере зрелой кожей еще большего количества влаги. Крем необходимо наносить подушечками пальцев, осуществляя одновременно массаж лица.
3. Самомассаж. Направление массажных действий должно соответствовать массажным линиям.
Поглаживание передней поверхности шеи производят ладонями по ходу волокон подкожной мышцы шеи снизу вверх. Дойдя до края нижней челюсти, продолжают до ушной мочки. Не следует надавливать (разминать) на область гортани и щитовидной железы. Повторяют 3–5 раз.
Поглаживание лица подушечками II–IV пальцев от верхней губы и подбородка к ушам, когда указательный палец располагается на верхней губе, а остальные – в подбородочной ямке и на подбородке. Повторяют 2–3 раза.
Поглаживание II–IV пальцами от середины носа по щекам и в околоушной области. Повторяют 3–7 раз.
Поглаживание от середины носа по краю круговой мышцы глаза к височной ямке. В височной ямке подушечками II–IV пальцев производят вибрацию 2–4 раза.
Поглаживание II–IV пальцами от височной ямки по нижнему краю глазницы к носу (переносице). Повторяют 2–3 раза.
Поглаживание кожи верхнего края глазниц – указательный палец скользит под бровью, а II–III пальцы – по верхнему краю глазниц.
Поглаживание лба выполняют ладонной поверхностью снизу вверх, от надбровных дуг до края волосяного покрова попеременно то одной, то другой рукой. Вначале поглаживают среднюю часть лба, затем – боковые части. Повторяют 3–5 раз. Поглаживание проводят по ходу лимфатических узлов и сосудов. Одно движение начинается от середины лба с околоушной области, другое – от носа к углу нижней челюсти, третье – от крыльев носа и нижней части щек к подчелюстным железам, а последнее – от нижней губы вниз к подбородочным железам.
Растирание подбородка производят подушечками II–III (или IV) пальцев круговыми движениями снизу вверх к подбородочной ямке, затем к углам рта и по верхней губе, далее, не отрывая пальцев, движения идут к крыльям носа. Так же растирают боковые поверхности носа по направлению к переносице, а от переносицы выполняют движения поглаживанием по краю круговой мышцы глаза к височной области.
Прием заканчивают в области височной впадины легкой вибрацией. Повторяют 2–4 раза. Растирание боковых поверхностей носа осуществляют подушечками больших пальцев снизу (от кончика носа) вверх к переносице спиралевидно. Повторяют 3–5 раз.
Растирание лба выполняют подушечками II–IV пальцев спиралевидно, зигзагообразно и кругообразно от середины лба к височным областям, в конце массажного движения в височной области производят легкую вибрацию. Повторяют 2–4 раза.
Растирание щек выполняют подушечками II–IV пальцев от височной области к верхней губе и от ушных отверстий к углам рта.
Спиралевидное растирание нижней части подбородка и щек осуществляется II–IV пальцами от середины подбородка к ушной раковине. Повторяют 3–5 раз.
Разминание мышц лица проводят указательным и большим пальцами по ходу кожных линий в направлении от боковых поверхностей к ушам и нижней челюсти или надавливанием (спиралевидным, кругообразным) подушечками II–IV пальцев. Повторяют 2–3 раза. После разминания вновь проводят поглаживание.
Затем осуществляют вибрацию подушечкой среднего пальца точек выхода нервных окончаний, поколачивание подушечками II–IV пальцев лба от средней линии к вискам и вновь поглаживание щек от подбородка к ушной мочке.
Самомассаж – неотъемлемая часть ухода за кожей лица. Его следует делать каждый день вечером, а при наличии свободного времени и утром. Противопоказания к самомассажу:
1) воспалительные процессы на коже лица;
2) раздражение или повреждение кожи;
3) различные заболевания кожи, особенно гнойничковые;
4) выраженные и распространенные сосудистые (капиллярные) разрастания.
Благоприятное воздействие на кожу и на организм в целом оказывают баня и сауна.
Сауна – хорошее средство для борьбы с утомлением, для достаточно быстрого восстановления физической работоспособности, помогает сгонять лишний вес, служит для профилактики простудных заболеваний. Под ее влиянием происходят значительные положительные сдвиги в сердечно-сосудистой, дыхательной и мышечной системах, улучшаются микроциркуляция, обмен веществ, перераспределение крови, ускоряются окислительно-восстановительные процессы, усиливаются потоотделение и выведение с потом продуктов метаболизма (мочевины, молочной и виноградной кислот), снижается мышечный тонус. Сауна способствует улучшению функции кожи, тренировке сосудов и стимуляции защитных механизмов. Как лечебное средство она показана при ринитах, катарах верхних дыхательных путей, остеохондрозе позвоночника, радикулитах, миозитах и других заболеваниях. Сауна противопоказана при гриппе, ангине, менструации, очень сильном утомлении, сотрясении головного мозга, повышенном артериальном давлении, фурункулезе, цистите, воспалении среднего уха, травмах опорно-двигательного аппарата с выраженным гемартрозом, повреждении мышц с выраженной гематомой. Одним из эффективных гигиенических, профилактических, восстановительных и лечебных средств издавна считается парная (русская) баня. Температура в ней достигает 50–60 °C при относительной влажности 90–100 %.
Парная баня помогает предупредить и устранить многие недуги, улучшает обмен веществ, снимает усталость и напряжение. Ее используют для сгонки лишнего веса, при лечении хронических травм и заболеваний. Сочетание горячего, насыщенного водяными парами воздуха, горячей воды с мылом, своеобразного массажа мочалкой и березовым веником оказывает благотворное влияние на организм. Русскую баню надо рассматривать как средство, улучшающее функцию кожи, увеличивающее потоотделение, усиливающее обмен веществ. Небольшие изменения в функции сердца и сосудов, понижение мышечной силы, потеря веса у здоровых людей сравнительно быстро восстанавливаются. Усиление водно-солевого обмена в первую очередь связно с активацией процессов теплоотдачи.
Систематическое использование банных процедур тренирует терморегуляторные реакции и повышает их эффективность, что позволяет организму более совершенно и длительно противодействовать влиянию высоких температур. В бане часто используют стегание (хлестание) тела веником, что аналогично таким приемам массажа, как поколачивание, похлопывание. Это понижает возбудимость периферических нервов (чувствительных, секреторных), вызывая более выраженное потоотделение и усиленный приток крови к коже, к мышцам и внутренним органам и носит общеукрепляющий характер. Существуют некоторые правила мытья в бане, которых необходимо строго придерживаться. Например, перед тем как войти в парную, не рекомендуют мыть голову: можно лишь смочить лицо холодной водой, покрыть голову полотенцем или фетровым беретом, смоченным в холодной воде. После парной бани следует принять теплый душ. Голову моют в последнюю очередь.
С возрастом возникает повышенная ломкость сосудов. У некоторых людей даже при слабых ушибах возникают долго не проходящие синяки. Часто это бывает признаком того, что организм не получает достаточного количества витамина С (аскорбиновой кислоты) и витамина Р. Обратите внимание, достаточно ли вы едите цитрусовых, капусты, помидоров и зеленого перца. После каждого приема пищи обязательно съедайте хотя бы одну корочку апельсина, мандарина или лимона. По утрам и вечерам не забывайте принимать витамин С, таблетку рутина.
Уход за волосами
Помимо проблем с кожей, в зрелом возрасте возникают проблемы с волосами, что также свидетельствует о недостатке каких-либо микроэлементов в организме. Тусклые, ломкие, быстро седеющие волосы – явный признак недостаточности витаминов группы В, F и йода.
Чтобы вернуть волосам блеск, принимайте как лекарство морепродукты, молочные продукты и каждый раз за едой витамин F. Выпадение волос связано с дефицитом в пище витаминов группы В, С, Н и фолиевой кислоты. Фолиевую кислоту в достаточном количестве содержат свежие зеленые овощи, фрукты, сухие пищевые дрожжи и печень. Витамина Н (биопина) много в орехах, говяжьей печени и почках, неполированном рисе и пивных дрожжах. При недостаточности витаминов В6, В12 и F может появиться перхоть.
Правильное (подходящее) питание
Поговорим о здоровом питании. В зрелом возрасте организм человека становится более уязвимым к неблагоприятному воздействию вредных факторов внешней среды, инфекциям. Неправильное питание может спровоцировать заболевания желудочно-кишечного тракта, еще более ослабить защитные силы организма.
Прежде всего необходимо следить за тем, чтобы в рационе присутствовал необходимый набор витаминов и минеральных веществ. По мнению диетологов, для этого необходимо питаться по принципу светофора (понемногу красных, зеленых и желтых фруктов и овощей). Большинство из них содержат такие ценные вещества, как каротиноиды и флавоноиды, которые способствуют обновлению клеток, защищают их от проникновения свободных радикалов, улучшают кровоток, препятствуя сужению сосудов, укрепляют иммунную систему, помогая организму бороться с вирусами и бактериями.
Старайтесь съедать в день не менее 600 г овощей и фруктов.
На завтрак выпивайте стакан сока. Второй завтрак – 1 яблоко. Обед – салат или гарнир из овощей. Полдник – 1 морковь или банан. Вечером – овощной сок. В течение дня необходимо выпивать не менее 1,5 л негазированной воды. Это поможет организму избавиться от шлаков и поддержит упругость соединительной ткани. Приводим 10 продуктов против старения.
1. Авокадо – защищает печень от токсинов.
2. Яблоко – помогает выведению из организма шлаков.
3. Чеснок – нормализует липидный обмен.
4. Пряности – повышают прочность капилляров кровеносной системы.
5. Цитрусовые – укрепляют сосуды и иммунную систему.
6. Изюм – помогает избежать резкого снижения уровня сахара в крови.
7. Картофель – содержит жизненно важные минеральные вещества.
8. Морковь – бета-каротин укрепляет зрение.
9. Фенхель – поддерживает эластичность кожи.
10. Морская рыба – жирные кислоты защищают нервные клетки, необходима для укрепления иммунитета.
Если вас стал беспокоить неприятный запах изо рта даже после того, как вы сменили зубную пасту, это может означать, что организму не хватает витамина В3. Ситуация быстро исправится, если включить в ежедневный рацион мясо домашней птицы, пшеничные зародыши и, конечно, комплекс с большим содержанием витамина В3.
Когда не хватает его и еще витамина С, у человека может часто кружиться голова и шуметь в ушах. При таких симптомах полезны орехи, зеленый горох, яичные желтки, цитрусовые, бананы, семечки подсолнуха.
Нужно также принимать по 50–100 мг витамина В3 3 раза в день и 400 мг витамина С 1–3 раза в день.
Малоподвижный образ жизни, несбалансированное по количеству жиров, белков и углеводов питание приводят к расстройствам пищеварения: запорам, вздутиям, тяжести в животе.
Для предупреждения этих явлений необходимо прежде всего исключить из рациона большое количество легкоусвояемых углеводов (мучных, кондитерских изделий) и включить продукты, богатые растительной клетчаткой и пищевыми волокнами (ржаной хлеб, отруби, несладкие овощи и фрукты, картофель). Для профилактики гиподинамии необходимо правильно организовать время труда и отдыха. Очень полезны пешие прогулки, прогулки перед сном, работа на свежем воздухе. Кроме того, необходимы физические упражнения, направленные на укрепление передней брюшной стенки (плавание, занятия на специальных тренажерах).
Очень полезна дыхательная гимнастика, необходимо научиться дышать «животом». Для этого нужно попеременно, вдыхая воздух, растереть грудную клетку (обычное дыхание) и, увеличивая в объеме живот, выдохнуть. Для улучшения пищеварения необходимо выпивать достаточное количество жидкости в день (1,5 л) в виде минеральной воды, морсов, натуральных соков, зеленого чая. Проблемой современного человечества является ожирение. Для борьбы с лишним весом одного голодания недостаточно. В этом разделе мы попытаемся рассказать о том, как наиболее эффективно победить лишний вес.
Состояние жировой клетчатки зависит о количества липоцитов (жировых клеток) и их размеров. Увеличение количества липоцитов происходит в 3 этапа: во время первого года жизни, в 5–7 лет, во время полового созревания. В остальные периоды жизни количество липоцитов не прибавляется, а они увеличиваются в размерах.
Важно с раннего детства заниматься профилактикой ожирения, т. к. после 20 лет при снижении массы тела уменьшается объем липоцитов, а не их количество. Чтобы определить, есть ли у вас ожирение, надо рассчитать индекс массы тела (ИМТ). ИМТ равняется весу (кг), деленному на рост (м) в квадрате.
Таблица 6
Шкала весовых показателей
При диагностике ожирения важно распределение жира, поэтому измеряется окружность талии. Риск осложнений возрастает при увеличении объема талии у мужчин больше 102 см, у женщин – более 88 см.
Ожирение I степени характеризуется высокой динамикой – вес быстро снизится, если вы решите похудеть. Но возвращение к старому образу жизни возвратит на место и потерянные излишки.
Ожирение II степени: жир накапливается медленно, но верно. Снизить вес удается с трудом, зато сбрасываемые килограммы не вернутся.
Ожирение III степени: вес стабилен – потребуется сложная терапия, в некоторых случаях без оперативного вмешательства не обойтись. Ожирение может быть симптомом некоторых эндокринных заболеваний, но чаще длительно существующий лишний вес сам является причиной гормональных нарушений (при этом количество гормонов может быть в пределах нормы, но соотношение их между собой в организме нарушается). У молодых женщин и женщин зрелого возраста при ожирении увеличивается количество женских половых гормонов, что иногда вызывает:
1) нарушение менструального цикла;
2) дисфункциональные маточные кровотечения;
3) рак эндометрия.
Шаг первый: диета . Главная причина ожирения – переедание. Рациональное и сбалансированное питание – основной метод его лечения. Главный принцип диеты при ожирении – резкое, до 1 тыс. ккал, ограничение калорийности питания. Прием пищи должен быть частым и содержать мало углеводов (меда, варенья, сахара) и жиров, много клетчатки. Очень хороши разгрузочные дни – не более 1–2 раз в неделю. Разгрузка способствует расходованию излишнего жира в тканях организма. Диетологи не рекомендуют худеть больше, чем на 2 килограмма в неделю, чтобы не провоцировать организм на т. н. «гипофизарный ответ», когда организм, не досчитавшись привычного объема тела, лихорадочно принимается его восстанавливать.
Шаг второй: спорт . Двигательные нагрузки должны быть умеренными, а питание продуманным. Перед аэробной нагрузкой не следует употреблять углеводы, это помешает падению уровня глюкозы в крови. При силовых упражнениях рацион должен быть насыщен как «сложными» углеводами (бананами, морковью, белым рисом, мюсли, вареным картофелем), так и «простым» (медом, хлебом с отрубями, диким рисом, свежим фруктовым соком, соей). В день отдыха исключите из питания углеводы, но ешьте больше белков. Суточную потребность в белках полностью обеспечивают 400 г нежирных продуктов: творога, рыбы, мяса. Важно правильно готовить продукты – не жарить их, а тушить. Чередование углеводных дней (в дни тренировок) и белковых (в дни отдыха) поможет повысить скорость обмена веществ, вес начнет снижаться. Стойкий эффект дает плавание в сочетании с другими формами мышечной активности.
Шаг третий: физиотерапия и водолечение . Изнурительная диета вызывает раздражение. В таких случаях нет ничего лучше водных процедур и массажа. Они хорошо влияют на нервную систему, закаливают организм, стимулируют жировой обмен. К водным процедурам относят различные виды душа: Шарко, игольчатый, циркулярный, подводный.
Хорошо принимать радоновые ванны. Радон накапливается в коже, жировых отложениях, надпочечниках, что объясняется его способностью растворяться в жирах. Курс лечения из 12 ванн, особенно в сочетании с низкокалорийной диетой, поможет сбросить 10–12 % веса от исходного.
Шаг четвертый: лекарственная терапия . Она показана при неэффективности диеты. Под неэффективностью подразумевается снижение массы тела менее чем на 5 % в течение 3 месяцев диеты. Лечение проводится эндокринологом.
Используются препараты:
1) центрального действия (быстро достигается чувство насыщения, усиливается термогенез);
2) периферического действия (они блокируют фермент липазу, который расщепляет жиры в организме и помогает им всасываться);
3) антидепрессанты, уменьшающие аппетит.
Шаг пятый: психотерапия . Помощь психотерапевта необходима, когда у пациента возникают «крамольные» мысли бросить борьбу с ожирением. Врач может выслушать, поработать со стрессом, внушить уверенность в успехе лечения. Эту же задачу помогут решить «клубы толстяков» – специальные психотерапевтические группы. Для регуляции хорошего настроения, устранения бессонницы в психологических центрах продаются аудиокассеты с текстами, озвученными опытными врачами-психотерапевтами.
Бег
Современному человеку порой приходится большую часть дня сидеть за компьютером, или же просто повседневная работа заставляет нас вести малоподвижный, сидячий образ жизни.
Каждое утро, поднимаясь с постели, большинство из нас думают о том, что завтра непременно начнут новую жизнь: «Я буду заниматься спортом, обязательно буду». Примерно такие обещания вы даете себе ежедневно, а в жизни ничего не меняется. В бассейне холодно и мокро, в спортзал не заказан абонемент, а за тренажером нужно идти в магазин… Но есть один вид спорта, который не требует ни утомительных поездок, ни специально оборудованных помещений, словом, ничего, кроме спортивного костюма и собственных ног. Этот вид спорта – бег. Бег – это здоровье. Если все время посвящать только работе, то сначала не станет здоровья, а потом и самой работы. Ради хорошего самочувствия стоит встать на полчаса раньше и совершить утреннюю пробежку. Занимайтесь бегом каждый день, не взирая на капризы природы, и у вас повысится работоспособность, снизится утомляемость.
Бег – это удовольствие. Каждый, кто занимается спортом, наверняка знает, какое приятное тепло разливается по всему телу после физической нагрузки, как хорошо чувствуют себя окрепшие мышцы. Бег – это прекрасный внешний вид. Человек, который по утрам бегает на свежем воздухе, всегда выглядят бодрым, у него появляется здоровый румянец и блеск в глазах. Никакая косметика не сделает того, что может сделать свежий воздух. Бег – это успехи в личной жизни. Человек приобретает уверенность в себе, а эффектная спортивная внешность покоряет окружающих. Бег – это отсутствие сексуальных проблем. Сидячий образ жизни плохо сказывается и на сердечно-сосудистой системе в целом, на снабжении кровью органов малого таза в частности. Застой крови в малом тазу ведет к эректильной дисфункции у мужчин и к множеству проблем у женщин, а это в свою очередь ставит крест на сексуальных отношениях. У человека, который занимается бегом, не только нормализуется кровообращение, но и повышается уровень половых гормонов, что вызывает увеличение потенции и дает возможность вести более активную половую жизнь. Бег – это профилактика болезней.
Активное занятие бегом – серьезный противник ожирения, атеросклероза и гипертонии. А как известно, сердечно-сосудистые заболевания – главные враги современного человека. Но застраховать себя от этих напастей на десятки лет можно только с помощью регулярных тренировок. Следует ли принимать пищу перед тренировкой? Если раньше ответ на этот вопрос во всех случаях был отрицательным, то теперь мнение специалистов изменилось.
Считается, что полным и крепким людям полезнее заниматься бегом на голодный желудок. Если же человек худой, за 30–40 мин до выхода на улицу ему не повредит легкий завтрак – чай, кофе, овсяная каша. Если бегом вы занимаетесь днем или вечером, это не исключает достаточно плотного обеда или ужина, но физическая нагрузка в таком случае рекомендуется не ранее чем через 1–2 ч после еды.
Опытные тренеры рекомендуют проводить утреннюю пробежку в 3 этапа.
Первый этап – разминка . Он может продолжаться от 5 до 15 мин, за это время нужно окончательно проснуться и разогреться, чтобы привести мышцы в состояние «боевой готовности». Для этого можно немного побегать трусцой, выполнить несколько приседаний, махов руками и ногами.
Этап второй – собственно бег . Во время бега нельзя резко увеличивать нагрузку. То, что может позволить себе тренированный спортсмен, не должен позволять обычный человек. В лучшем случае это закончится сильной усталостью и болью в мышцах. Прислушивайтесь к мнению профессионалов: распределите увеличение нагрузки на неделю, причем в день прибавляйте дистанцию (или скорость, или и то и другое вместе) не более чем на 10–15 %.
Этап третий – после тренировки . Как и другую физическую нагрузку, бег нельзя прекращать резко. В течение 10 мин нужно постепенно замедлять темп, а затем перейти на размеренную ходьбу и сделать несколько спокойных упражнений. Восстановив нормальное дыхание и кровообращение, вы избежите неожиданных перебоев в работе сердца, головокружения. Только когда вы полностью придете в норму – сердце перестанет учащенно биться и восстановится спокойный дыхательный ритм, можно спокойно отправляться домой.


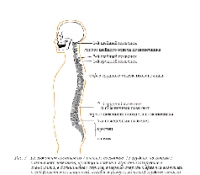
Комментарии к книге «Справочник по уходу за больными», Айшат Кизировна Джамбекова
Всего 0 комментариев