Ю. В. Лобзин, Ю. П. Финогеев,
Ю. А. Винакмен, С. М. Захаренко, А. Н. Усков
МАСКИ
ИНФЕКЦИОННЫХ
БОЛЕЗНЕЙ
САНКТ-ПЕТЕРБУРГ
ФОЛИАНТ
2002
УДК 616.9-079.4
ББК 55.14
Ю. В. Лобзин, Ю. П. Финогеев, Ю. А. Винакмен,
С. М. Захаренко, А. Н. Усков.
МАСКИ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ. - СПб.. ООО «Издательство ФОЛИАНТ». 2002. — 200 с. ISBN 5-93929-037-Х
ISBN 5-93929-037-Х © Ю. В. Лобзин, Ю. П. Финогеев, Ю. А. Винакмен,С. М Захаренко, А. Н Усков, 2002 © ООО «Издательство ФОЛИАНТ», 2002 © Оформление ООО «Издательство ФОЛИАНТ», 2002Оглавление
ПРЕДИСЛОВИЕ 5
ОСОБЕННОСТИ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ 5
ОБЩИЕ ПРИНЦИПЫ ДИАГНОСТИКИ ИНФЕКЦИОННОИ БОЛЕЗНИ 9
НЕИНФЕКЦИОННЫЕ БОЛЕЗНИ В МАСКЕ ИНФЕКЦИИ 25
ЛИХОРАДОЧНЫЕ МАСКИ 25
ОЧАГОВЫЕ ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ 25
СИСТЕМНЫЕ БОЛЕЗНИ СОЕДИНИТЕЛЬНОЙ ТКАНИ (КОЛЛАГЕНОЗЫ) 25
ОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ 26
ЛЕКАРСТВЕННАЯ ЛИХОРАДКА 26
ЭКЗАНТЕМНЫЕ МАСКИ 26
ГЕМОРРАГИЧЕСКИЕ ДИАТЕЗЫ 29
ЭНАНТЕМНЫЕ МАСКИ 30
МАСКИ РЕСПИРАТОРНОГО СИНДРОМА У НЕИНФЕКЦИОННЫХ БОЛЬНЫХ 31
ПОРАЖЕНИЯ ГЛАЗ 32
ЛИМФАДЕНОПАТИЯ 33
НЕИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ С МЕСТНЫМ ЛИМФАДЕНИТОМ 33
НЕИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ С ГЕНЕРАЛИЗОВАННОЙ ЛИМФАДЕНОПАТИЕЙ 34
ТОНЗИЛЛИТЫ 35
АГРАНУЛОЦИТОЗ 35
ОСТРЫЙ ЛЕЙКОЗ 35
ХРОНИЧЕСКИЙ ТОНЗИЛЛИТ 35
МАСКИ ИНФЕКЦИОННЫХ АРТРИТОВ 36
АРТРАЛГИИ 40
МИАЛГИИ 41
МАСКИ ИНФЕКЦИОННОЙ ДИАРЕИ 41
ОТРАВЛЕНИЯ ЯДОВИТЫМИ ГРИБАМИ 42
ОТРАВЛЕНИЯ СУРРОГАТАМИ АЛКОГОЛЯ 42
ОТРАВЛЕНИЕ СУЛЬФАНИЛАМИДАМИ 43
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА 43
БОЛЕЗНЬ КРОНА 43
ЦЕЛИАКИЯ 44
ПОСТХОЛЕЦИСТЭКТОМИЧЕСКИЙ СИНДРОМ 44
ПАНКРЕАТИТЫ 44
СИНДРОМ ОПЕРИРОВАННОГО ЖЕЛУДКА (ДЕМПИНГ И ДР.) 45
УВЕЛИЧЕНИЕ ПЕЧЕНИ И СЕЛЕЗЕНКИ 45
УВЕЛИЧЕНИЕ ПЕЧЕНИ 45
УВЕЛИЧЕНИЕ СЕЛЕЗЕНКИ 46
ГЕПАТОЛИЕНАЛЬНЫЙ СИНДРОМ 46
ЖЕЛТУХИ 47
ЖЕЛТУХА ЗА СЧЕТ ПРЕИМУЩЕСТВЕННО НЕКОНЪЮГИРОВАННОЙГИПЕРБИЛИРУБИНЕМИИ 47
ЖЕЛТУХА ЗА СЧЕТ ПРЕИМУЩЕСТВЕННО КОНЪЮГИРОВАННОЙ ГИПЕРБИЛИРУБИНЕМИИ 48
ВНЕПЕЧЕНОЧНЫЙ ХОЛЕСТАЗ 48
ПАРЕНХИМАТОЗНОЕ ПОРАЖЕНИЕ ПЕЧЕНИ 51
ПОРАЖЕНИЕ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ ПРИ НЕИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ 52
ГЕМАТОЛОГИЧЕСКИЕ МАСКИ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ 53
СИНДРОМ ИММУНОДЕФИЦИТА 55
ИЗМЕНЕНИЯ МОЧИ 56
МАСКИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ, ПРОТЕКАЮЩИХ С ОТЕКОМ 57
«ПОЧЕЧНЫЕ» ПРИЧИНЫ ОТЕЧНОГО СИНДРОМА 58
ОСТРЫЕ БОЛИ , В ИЛЕОЦЕКАЛЬНОЙ ОБЛАСТИ 59
МАСКИ ОТДЕЛЬНЫХ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ 60
МАСКИ ИКСОДОВЫХ КЛЕЩЕВЫХ БОРРЕЛИОЗОВ 60
ХИРУРГИЧЕСКИЕ И ТЕРАПЕВТИЧЕСКИЕ МАСКИ ЭПИДЕМИЧЕСКОГО ПАРОТИТА 65
МАСКИ НЕИНФЕКЦИОННЫХ БОЛЕЗНЕЙ ПРИ НЕКОТОРЫХ ИНФЕКЦИЯХ 66
НЕКОТОРЫЕ СИНДРОМЫ В ИНФЕКТОЛОГИИ 69
ЗАКЛЮЧЕНИЕ 83
ПРЕДИСЛОВИЕ
Установление диагноза является трудным и ответственным процессом. Для того, чтобы распознать инфекционное заболевание необходимо в первую очередь провести дифференциальную диагностику с неинфекционными болезнями.
При этом диагностика базируется, прежде всего, на выявлении основного признака — ведущего синдрома заболевания. Необходимо подчеркнуть, что для многих инфекционных болезней характерны такие синдромы как лихорадка, сыпь, воспаление слизистых оболочек, гепатолиенальный синдром, диарея и другие признаки. Под этими масками инфекционного заболевания нередко могут протекать и неинфекционные заболевания.
В основе распознавания инфекционных болезней лежит сложный динамический анализ целого комплекса признаков, включающего виды лихорадочных состояний, типы сыпи, характер диареи, желтухи, выраженность гепатомегалии, спленомегалии, гематологических изменений и других проявлений. Важным методологическим подспорьем в таком анализе является то, что для всех инфекционных заболеваний характерны две главные особенности: цикличность развития болезни во времени и системность поражения организма.
Значительный интерес представляют логические этапы дифференциальной диагностики. Так они требуют, например, при анализе лихорадки в обязательном порядке рассматривать последовательно различные варианты и причины повышения температуры тела: нарушения центральных механизмов терморегуляции, лекарственные лихорадки, иммунокомплексные болезни, лихорадочные маски при опухоли желудка, почек и пр. Поэтому данное пособие для врачей не является справочником или Учебником по инфекционным болезням. По сути своей это достаточно подробное руководство по методологии установления диагноза.
В практической деятельности опытный терапевт должен владеть навыками по диагностике инфекционных болезней, а врачи-инфекционисты обязаны ориентироваться в клинике внутренних болезней. Современные терапевтическая и инфекционно-эпидемиологическая службы, решая свои специфические задачи, имеют многочисленные точки соприкосновения и взаимодействия, которые могут изменяться в зависимости от социально-экономических условий, эпидемиологической обстановки и процессов реформирования здравоохранения.
В ближайшие годы врачи общей практики возьмут на себя решение многих вопросов профилактики, диагностики, лечения, диспансеризации и реабилитации больных инфекционного профиля, используя лечебные отделения инфекционных и паразитарных заболеваний и иммунопрофилактики в консультативных целях [Крылов А. А., Рахманова А. Г., Тайц Б. М., 2000].
В этой связи монография предназначена не только для врачей-инфекционистов, но, в первую очередь, для врачей амбулаторных служб (врачи общей практики, участковые врачи), а также начинающих специалистов в области терапии и хирургии, еще не имеющих достаточного клинического опыта.
Книга может оказаться интересна также и тем, что в ней описан ряд терапевтических, онкологических и других заболеваний, которые по отдельным синдромам похожи на инфекционные. Подобное изложение дифференциального диагноза инфекционных болезней в отечественной литературе представляется впервые.
Учитывая, что этот первый подобный труд не может быть лишен недостатков, авторы будут благодарны за все конструктивные критические замечания и предложения.
ОСОБЕННОСТИ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Инфекционное заболевание — это такая болезнь, которая не только вызвана, но и поддерживается на протяжении всею периода инфекционного процесса присутствием в организме больного чужеродного повреждающего агента-возбудителя и реакцией поврежденного организма на это агент.
Инфекционные болезни характеризуются заразительностью, циклическим течением и формированием пост инфекционного иммунитета. Необходимо добавить, что инфекционным процесс в организме человека протекает в определенных условиях внешней среды, оказывающих своеобразное и неоднозначное влияние на него. Проявляется на молекулярном, субклеточном, клеточном, органном и организменном уровнях и закономерно заканчивается либо гибелью человека, либо его полным освобождением от возбудителя.
Вредным для практической медицины является достаточно распространенное мнение, что возбудитель только в начале играет активную роль в патологических изменениях, а затем болезнь развивается без его участия. Продолжительность и возвраты болезни зависят, прежде всего, от присутствия в организме человека повреждающего агента (микроба, вируса и др.).
В настоящее время не требует доказательств положение о том, что подавляющее большинство заболеваний человека, родившегося здоровым, составляют инфекции. Это касается и ряда терапевтических заболеваний. Показательным примером является роль стрептококка, как необходимого фактора развития ревматизма, что приводит к необходимости антистрептококковой терапии антибиотиками на любом этапе лечения ревматизма. Уже доказана определенная роль инфекционною агента (хламидий) в развитии атеросклероза сосудов. Не исключено также участие герпетической вирусной инфекции в первичном поражении сосудов. Существуют возбудители-геликобактеры, которые избирательно поражают поверхностный слой слизистом оболочки желудка и двенадцатиперстной кишки, что в конечном итоге приводит к хроническому гастриту, язве желудка и двенадцатиперстной кишки. Подобные примеры взаимоотношений макро- и микроорганизмов в многофакторной экологической системе «человек-природа» можно продолжить. По мере накопления научных знаний их становится все больше. Поэтому, учитывая весомую роль инфекционного агента в природе ряда терапевтических заболеваний, можно понять высокую вероятность терапевтических масок разных инфекций.
Первой важной особенностью и закономерностью инфекционного заболевания, которая существенно отличает инфекционное заболевание от других (неинфекционных!), является цикличность болезни, что обусловливается сложными механизмами взаимоотношений между возбудителем болезни и организмом человека. В свою очередь, эта цикличность, присутствуя при инфекции всегда, имеет особенности в каждом конкретном случае, что и отличает одного больного от другого даже при одинаковом заболевании.
В развитии инфекционного процесса во времени выделяют несколько последовательных периодов, которые имеют свои характерные признаки: инкубационный, начальный, разгара болезни и выздоровления.
Период времени от момента заражения и до появления первых клинических проявлений болезни называется инкубационным (скрытым) периодом. Разные инфекционные болезни имеют различную длительность этого периода и чаще не сопровождаются видимыми нарушениями здоровья. Для многих инфекционных заболеваний инкубационный период достаточно четко очерчен временными рамками. Длительность инкубационного периода колеблется в зависимости от вирулентности возбудителя, места проникновения его в организм, инфицирующей дозы и пр. Так, при заражении вирулентными генерациями палочки столбняка инкубация длится 1 день, при заражении маловирулентными — 5—6 дней. Если агент попадает под кожу, то он распространяется по лимфатическим путям и должен пройти через лимфатические узлы. При попадании же в кровь он минует этот барьер, а потому инкубация при подкожном заражении всегда длительнее, нежели при внутривенном. При бешенстве, например, первые симптомы проявляются только после того, как вирус по лимфатическим щелям периферических нервов достигнет центральной нервной системы. Поэтому при укусах головы инкубация бывает короче, нежели при укусах конечностей. Из этого ясно, что инкубационный период при каждом заболевании колеблется в известных пределах. Но если сравнить продолжительность инкубации при различных болезнях, то разница получится большая. Так, например, колебания инкубационного периода при столбняке в зависимости от вирулентности культуры происходит в пределах 1—5 дней. Если же принять во внимание, что при стрептококковых заболеваниях инкубация длится около
1 сут, при сифилисе — 3—4 нед, а при лепре около 1 года, то станет понятным, почему можно говорить о времени инкубации, характерном для каждой болезни. Так, иногда, определение длительности инкубационного периода позволяет полностью отвергнуть диагноз подозреваемого инфекционного заболевания, или напротив, подтвердить его.
Начальный период — время с момента появления первых признаков до разгара болезни. С полной уверенностью можно говорить, что этот период самый «сложный» и наряду с этим самый важный для постановки диагноза инфекционного заболевания.
В начальном периоде, как правило, нет характерных признаков, присущих конкретному заболеванию. Он проявляется общими симптомами (повышение температуры, недомогание, общая слабость, потливость и т. д.). При некоторых инфекционных заболеваниях в начальном периоде уже появляются патогномоничные симптомы, характерные только для данной болезни (симптом Филатова—Коплика при кори, звездчатые геморрагически-некротические высыпания с уплотнением в центре при менингококкемии, пароксизмы гидрофобии при бешенстве и др.).
В периоде разгара заболевания происходит накопление в организме возбудителей и их токсинов. Появляются типичные симптомы и синдромы для данной болезни. Одним из характерных признаков инфекционного заболевания является синдром общей инфекционной интоксикации с повышением температуры тела и лихорадкой — как следствие воздействия различных факторов (инфекционной антигенемии, экзо- и эндотоксинов и пр.). Интоксикация, связанная с действием экзотоксинов вызывает, как правило, определенную и типичную клиническую картину [Гавришева Н. А., Антонова Т. В., 2000] — столбняк, ботулизм, дифтерия, корь и пр. Интоксикация, обусловленная действием эндотоксинов, вызывает менее дифференцированные клинические признаки, сходные при различных нозологических формах.
С момента уменьшения или исчезновения проявлений инфекционного заболевания начинается период выздоровления (реконвалесценции), длительность которого зависит от многих факторов (качества лечения, тяжести заболевания, сопутствующих заболеваний и пр.). Поэтому иногда выделяют периоды ранней и поздней реконвалесценции. Следует различать остаточные явления заболевания, чаще наблюдаемые в периоде ранней реконвалесценции, от осложнений (иногда эти осложнения называют резидуальными явлениями). Осложнения, возникшие в период разгара, остаются после перенесенного заболевания и сохраняются на протяжении многих лет (при полиомиелите, энцефалите, дифтерии и др.).
Другая важная особенность инфекционного заболевания заключается в том, что инфекционные больные выделяют во внешнюю среду возбудителей, то есть являются источником заразного начала. Различные инфекционные больные выделяют в окружающую среду заразное начало по-разному, в зависимости от того, где находится очаг инфекции в организме: с выдыхаемым воздухом (при кашле, насморке), мочой, фекалиями и т. п.
Третья особенность состоит в том, что инфекционное заболевание сопровождается синдромом общей инфекционной интоксикации, объективным критерием которой является повышение температуры тела с лихорадкой, токсическим поражением центральной нервной системы.
Четвертая особенность определяется тем, что острые инфекционные болезни очень динамичны. Симптомы заболевания могут быстро сменять друг друга: так сыпь на коже появляется и быстро исчезает; расстройства стула могут наблюдаться только в течение нескольких часов, в то же время быстро могут развиться признаки обезвоживания, что приводит к новому каскаду проявлений признаков болезни и т. д.
Пятая особенность состоит в том, что клиническое выздоровление опережает полное восстановление нарушенных болезнью функций и работоспособности переболевшего. Нередко в периоде реконвалесценции сохраняются глубокие изменения отдельных органов и систем: сердца (дифтерия, ангина), толстой кишки (дизентерия), печень (вирусные гепатиты), почек (геморрагические лихорадки). Поэтому лечение инфекционного больного не должно заканчиваться с окончанием этиотропного лечения; показаны восстановительная терапия и реабилитация.
Шестая особенность инфекционных заболеваний связана с их способностью проявляться преимущественно либо местным, либо общим системным воспалительным процессом.
«Лицо» инфекционных болезней, имеющее очень важное значение в дифференциальной диагностике, во многом зависит от преобладания местных или общих проявлений.
К инфекциям с местным (локализованным, топическим) воспалительным процессом относятся те болезни, при которых нет выраженной общей реакции организма, процесс локализуется преимущественно в определенных органах и системах. Напротив, инфекции с выраженной общей воспалительной реакцией и, как правило, с полиорганным поражением относятся к генерализованным инфекционным заболеваниям.
Местными инфекциями являются: фурункулез, пиодермия, грибковые поражения кожи и др.
Генерализованные инфекции — это брюшной тиф, лептоспироз, бруцеллез, чума, малярия, вирусные гепатиты и др.
Очевидно, что такое деление весьма условно, так как инфекционный процесс может иметь перечисленные признаки как стадии развития болезни и прерваться на любой из них. Кроме того, понятно, что и «местный» инфекционный процесс является реакцией целостного организма.
Так, например, несостоятельность защитных реакций макроорганизма (иммунодефицит) при «местном» инфекционном процессе приводит к развитию тяжелого генерализованного инфекционного процесса: фурункул, панариций, ангина могут привести к развитию сепсиса.
Среди инфекционных заболеваний с общими системными проявлениями также можно выделить два варианта: инфекции без проникновения и с проникновением возбудителя в клетки макроорганизма.
Инфекции без проникновения возбудителя в клетки хозяина сопровождаются колонизацией микроорганизмов на поверхности покровных (внутренних или наружных) оболочек. Свое повреждающее действие возбудители реализуют через выделяемые ими токсины, которые оказывают либо только местное воздействие, или, проникая в ткани, вызывают повреждения клеток — мишеней [Гавришева Н. А., Антонова Т. В., 1999].
Примером инфекции без проникновения возбудителя в клетки микроорганизма могут служить дифтерия, холера, коклюш.
При дифтерии коринебактерии не проникают за пределы входных ворот инфекции и за счет экзотоксинов обеспечивают возникновение дифтеритического воспаления в месте локализации возбудителя в организме и развитие различных органных поражений с нарушением функций и структуры жизненно-важных систем организма.
При холере воспалительная реакция слизистой оболочки кишки не развивается. Возбудитель холеры полностью лишен способности к инвазии, является «просветным паразитом». Токсин холерного вибриона воздействует на энтероциты. При холере в принципе не может быть бактериемии и токсинемии. Экзотоксин фиксируется на клеточных мембранах энтероцита и проникает в него, активируя ряд ферментов. Это приводит в итоге к усилению секреции натрия клетками и пассивному выходу воды и электролитов в просвет кишки.
При коклюше возбудитель также не проникает в клетки макроорганизма. Ворсинки, расположенные на поверхности возбудителя коклюша, обеспечивают его прикрепление к клеткам реснитчатого эпителия гортани, трахеи, бронхов. Возбудители коклюша не проникают в кровоток. На месте внедрения происходит изъязвление эпителия дыхательных путей и очаговый некроз. В результате закупорки просвета мелких бронхов слизисто-гнойными пробками, как продукта воспалительного местного процесса, развивается очаговый ателектаз, эмфизема. Организм больного сенсибилизируется к токсинам коклюшной палочки. Раздражение рецепторов дыхательных путей за счет наличия очагов воспаления и воспалительного детрита обусловливает судорожный кашель.
Инфекции с проникновением возбудителя в клетки хозяина можно разделить на:
• инфекции с проникновением в клетки эпителия (дизентерия, некоторые эшерихиозы и др.);
• инфекции с проникновением в субэпителиальное пространство (сальмонеллез и др.).
При инфекционных заболеваниях возбудители нередко обнаруживаются в крови, которая разносит их по организму. От таких случаев следует отличать заболевания, при которых кровь является не «временным переносчиком», а местом постоянного их «пребывания», где «они развиваются». Чистыми формами таких инфекций считаются, например, малярия и возвратный тиф.
При этих инфекциях микроорганизмы обнаруживаются только в крови, а не в тканях. Но помимо таких инфекций, этой формой могут завершаться и различные, начавшиеся местно, процессы, когда микробы инвазируют в кровь в таком количестве, что бактерицидная сила ее становится недейственной, и они начинают размножаться и в ней. Так завершаются многие случаи сибирской язвы, чумы и гноеродных инфекций. Из сказанного становится ясным значение находок микробов в крови при местных инфекциях. Они должны являться опасным симптомом, указывая на переход местного процесса в общий.
Седьмой особенностью инфекционных заболеваний является их способность проявляться в различных клинических формах.
Это определяется свойством возбудителя, условиями заражения и иммунологическими особенностями макроорганизма [Ющук Н. Д., Венгеров Ю. Я., 1999].
При носительстве возбудитель размножается, циркулирует в организме, происходит формирование иммунитета и очищение организма от возбудителя, но отсутствуют субъективные и клинические симптомы заболевания (вирусный гепатит А, полиомиелит и др.). О данной инфекции можно судить по наличию специфических антител.
При латентной инфекции инфекционный процесс также длительно не проявляет себя клинически, но возбудитель сохраняется в организме, иммунитет не формируется(!). На определенном этапе проявляются клинические признаки болезни, инфекция переходит в манифестную форму. Такое течение инфекционного процесса наблюдается при туберкулезе, сифилисе, герпетической инфекции, цитомегаловирусной инфекции и др.
Реинфекция — повторное заражение и развитие инфекции, вызванное тем же возбудителем (при менингококковой инфекции, скарлатине, дизентерии, роже и др.). Одновременное возникновение двух инфекционных процессов называется микст-инфекцией.
Возникновение инфекционного процесса, вызванного активацией нормальной флоры (кожи, слизистой оболочки и пр.), обозначается как аутоинфекция.
На фоне инфекции, вызванной одним возбудителем, возможно также заражение и развитие инфекционного процесса, вызванного другим видом возбудителя, что представляет суперинфекцию (эпидемический грипп осложняется стафилококковой пневмонией).
В настоящее время имеет место такое понятие, как — коинфекция. Так, в случаях одновременного инфицирования вирусами гепатитов В и О развивается острый гепатит В с дельта-агентом — коинфекция [Ющук Н. Д. и др., 2000].
Знание особенностей инфекционного заболевания и форм его проявления обеспечивает возможность выделения инфекционных болезней из большого круга терапевтических, хирургических и других болезней, имеющих маску инфекции
ОБЩИЕ ПРИНЦИПЫ ДИАГНОСТИКИ ИНФЕКЦИОННОИ БОЛЕЗНИ
Клинические проявления инфекционных заболеваний очень разнообразны. Большинство болезней могут протекать только в острой форме (грипп, холера, лептоспироз) или только в хронической форме (лепра). Есть инфекции, которые имеют тенденцию к затяжному или хроническому течению (туберкулез, бруцеллез, иксодовый боррелиоз, токсоплазмоз, вирусный гепатит С), и инфекции, протекающие как в острой, так и хронических формах (дизентерия, вирусный гепатит В).
Врачебное искусство, профессиональный опыт проявляются в умении исчерпывающе собрать жалобы и анамнез заболевания и в процессе объективного обследования выявить симптомы для последующего синдромального подхода к обоснованию клинического диагноза. Установление точного клинического диагноза инфекционной болезни определяет не только последующую правильную диагностическую и терапевтическую тактику, но и возможность осуществления комплекса противоэпидемических мероприятий. Опыт показывает, что для решения основного вопроса: «Инфекционный или неинфекционный больной перед нами?» — целесообразно использовать синдромальный подход.
Условно можно выделить следующие основные этапы и задачи при дифференциальной диагностике инфекционного заболевания:
1. Задачи, решаемые в рамках инфектологии со следующими этапами диагностического поиска:
• острые инфекции (тифо-паратифозные заболевания, орнитоз, бруцеллез, генерализованный хламидиоз, ВИЧ и др );
• хронические инфекции (хронический токсоплазмоз, гепатит, глистно-протозойные инвазии и др.);
• внелегочный (абдоминальный) туберкулез,
• очаговые инфекции (одонтогенная, отогенная, синусогенная, тонзиллогенная, гинекологическая, урологическая, желчевыводящих путей, инфекционный эндокардит и др.).
2. Исключить заболевания, протекающие с «лихорадочными масками» при онкологической патологии: опухоли почек, печени, желудка, кишечника, легких, предстательной железы, лимфопролиферация и т. д.
3. Исключить иммунокомплексные болезни: системная красная волчанка, узелковый периартериит, синдром Вегенера, системный васкулит и др.
4. Исключить лекарственную лихорадку (5-7% больных с лихорадками неясного происхождения): антибактериальные и сердечные препараты и не пропустить нарушения центральных механизмов терморегуляции (по утрам, не сопровождается изменением картины крови, сравнительно легко переносится, не вызывает обильного потоотделения, не уступает антипиретикам) и конституционально обусловленную гипоталамопатию с расстройствами терморегуляции.
Приведенные этапы дифференциальной диагностики больше всего ориентированы на синдром интоксикации, протекающий с лихорадкой, что характерно почти для каждого инфекционного больного. Естественно, что в каждом отдельном случае такие этапы врач себе мысленно строит или отражает в истории болезни в зависимости от характера органных поражений и ве дущих синдромов, выявленных у конкретного больного
Под названием «симптом» обычно подразумевается один субъективный или объективный признак болезни. Синдромами называют сочетание симптомов, обусловленных единым патогенезом. Нередко синдромом неправомерно называют также комплекс взаимно не связанных симптомов; часто понятие «синдром» употребляют как синоним болезни. Во многих случаях термином «синдром» обозначают различные симптомокомплексы, одновременно наблюдающиеся в клинической картине одного заболевания или же сменяющие друг друга.
Для практики иногда удобно использовать условное разделение заболеваний на группы по наличию преобладающего синдрома (синдромов): инфекции с общетоксическим синдромом, с поражением центральной нервной системы, острые диарейные инфекции, инфекции дыхательных путей, инфекции с поражением кожи и слизистых оболочек.
Каждая инфекционная болезнь может иметь разные варианты температурной кривой. Однако среди них есть наиболее частые, типичные, а иногда и патогномоничные (малярия) для той или иной нозологической формы. Еще раз напомним, что у любого здорового человека, находящегося в обычных (неэкстремальных) условиях всегда повышается температура тела после еды, физической нагрузки и во второй половине дня (около 16-18 ч). Такие подъемы температуры являются нормальными и к лихорадке (так же, как и «гипертермии») никакого отношения не имеют.
Лихорадка — одно из наиболее частых и характерных проявлений многих инфекционных болезней. В то же время велик круг и неинфекционных заболеваний, которым присуще повышение температуры тела. Тем не менее лучше всего лихорадка изучена при инфекционном процессе. Поэтому классическое определение лихорадки трактует ее как «защитную приспособительную реакцию высших теплокровных животных и человека, выработанную в процессе эволюции и возникающую главным образом при инфекционных заболеваниях» (БСЭ. — Т. 25. — С. 295).
Клиническая характеристика лихорадки имеет исключительно важное диагностическое значение. Врач должен принять во внимание начало, выраженность, длительность лихорадки, тип температурной кривой, сроки появления и характер органных поражений, оказывают ли лекарственные препараты (и если да. то какое) влияние на лихорадку.
Начало лихорадки может быть различным. Иногда повышение температуры тела происходит очень быстро (остро), в течение нескольких часов. В некоторых случаях больной четко отмечает даже час начала заболевания (менингококковый менингит, орнитоз, лептоспироз и др.). При этом, как правило, наблюдается озноб — вплоть до потрясающего (например, при малярии). При других болезнях температура повышается постепенно в течение нескольких дней (брюшной тиф, паратифы и др.). Снижение температуры тела до нормального уровня (а иногда и ниже) может происходить быстро, в течение нескольких часов (редко - до двух суток) — так называемое критическое падение температуры или кризис. Кризис характерен для возвратного тифа, малярии, крупозной пневмонии (при отсутствии лечения) и некоторых других инфекционных заболеваний. Чаще же температура тела возвращается к нормальному уровню постепенно, понижаясь день ото дня (литическое снижение температуры или лизис). Лизисом кончаются некоторые острые инфекционные заболевания (брюшной тиф) и ряд воспалительных процессов (бронхопневмония, плеврит, флегмона и др.). Длительность лизиса — от 3 до 10-12 сут.
По выраженности повышения температуры тела выделяют субфебрильную (не выше 37,9° С), умеренную (38,0—39,0° С), высокую (39,1—41,0° С) и гипертермическую лихорадку (более 41,0° С). Температура тела редко повышается более 42° С. Как исключение описаны подъемы температуры до 44—45° С (при столбняке) с последующим выздоровлением. Выраженность (высота) лихорадки имеет определенное диагностическое значение. Так, например, некоторые инфекционные болезни вообще протекают при нормальной температуре тела (холера, вирусный гепатит, кожный лейшманиоз, лямблиоз, шистосомоз и др.). Для других характерен субфебрилитет (токсоплазмоз, ботулизм, парагрипп, риновирусная инфекция, краснуха и др.). Умеренная лихорадка присуща большинству инфекций (ангина, грипп, корь, рожа, сальмонеллез, шигеллез, эшерихиоз, тифы и др.). С высокой температурой тела протекают геморрагические лихорадки, желтая лихорадка, менингококковая инфекция, сепсис, сап, а также легочные формы чумы, туляремии, сибирской язвы и др. При дифференциальной диагностике важно учитывать, что высокая лихорадка мало характерна для неинфекционных заболеваний. В то же время субфебрильная температура тела может наблюдаться при многих болезнях неинфекционной природы (тиреотоксикоз, инфаркт миокарда, распадающиеся новообразования и др.). Субфебрилитет также свойствен так называемой очаговой инфекции (хронические тонзиллиты, пиелиты, холецистохолангиты, одонтогенная инфекция).
Длительность лихорадки имеет не менее важное значение для Дифференциальной диагностики, чем ее высота. При многих острых инфекционных болезнях лихорадка длится не более 5 сут (грипп и другие острые респираторные заболевания, ангина, дизентерия, дифтерия, коклюш, скарлатина, ветряная оспа, краснуха, сальмонеллез и др.). Среди неинфекционных таких заболеваний крайне мало. Это инфаркт миокарда и «острый живот» (аппендицит, панкреатит, холецистит). Более длительная лихорадка (6—10 сут) свойственна острой пневмонии, а также ряду широко распространенных, но требующих, как правило, стационарного лечения инфекций (лептоспироз, псевдотуберкулез и кишечный иерсиниоз, инфекционный мононуклеоз, геморрагическая лихорадка с почечным синдромом, трихинеллез и др.) Реже встречаются инфекционные болезни с длительностью лихорадки до 20 сут (возвратный, сыпной и брюшной тифы, пара- тифы А и В, бруцеллез, орнитоз, малярия и др.). Из неинфекционных заболеваний здесь следует упомянуть ревматизм (обострение). Наконец, очень мало инфекций с лихорадкой, продолжающейся более 20 сут (сепсис, СПИД и токсоплазмоз). Зато в этой группе широко представлены самые различные неинфекционные болезни: дерматомиозит, ревматоидный артрит, системная красная волчанка, узелковый периартрит, хронические гепатиты, панкреатиты и холециститы, туберкулез, бронхоэктатическая болезнь, саркоидоз, опухоли, лейкозы и др.
Опыт свидетельствует, что 60—70% случаев так называемых «лихорадок неясного происхождения» — не распознанные нозологически инфекционные болезни, а остальные клинические случаи — проявление злокачественных новообразований (чаще брюшной полости) или заболеваний крови.
Типы температурной кривой всегда учитываются в диагностике, поскольку при некоторых болезнях они столь характерны, что определяют диагноз (малярия, возвратный тиф). Различают следующие типы лихорадки и температурных кривых при них.
1. Постоянная лихорадка (febris continua) — температура тела высокая, суточные колебания не превышают Г Сº (рис. 1). Наблюдается при брюшном тифе, паратифах, лихорадке Ку, сыпном тифе, псевдотуберкулезе и др.
2. Послабляющая лихорадка (febris remittens) — суточные колебания составляют 1—2° С, при снижении температура тела до нормы не доходит (рис. 2). Характерна для орнитоза, клещевого риккетсиоза, геморрагических лихорадок, вирусных энцефалитов и др.
3. Перемежающаяся лихорадка (febris intermittens) — в пределах суток температура тела с высоких значений опускается до нормы и ниже, колебания — до 3-4° С (рис. 3). Наблюдается при малярии и клещевом возвратном тифе.
4. Возвратная лихорадка (febris recurrens) — правильное чередование высоколихорадочных и безлихорадочных (апирексия) периодов длительностью до 2—7 сут (рис. 4). Характерна для вшивого возвратного тифа, содоку (болезнь укуса крыс).
5. Волнообразная, или ундулирующая, лихорадка (febris undиlans) — постепенное нарастание температуры тела до высоких значений и затем постепенное ее снижение до субфебрильной, а иногда и нормальной; через 2-3 нед цикл повторяется (рис. 5). Наблюдается как при инфекционных (бруцеллез, висцеральный лейшманиоз), так и неинфекционных заболеваниях (лимфогранулематоз).
6. Истощающая (изнуряющая) лихорадка (febris hectica) — длительное повышение температуры тела с очень большими суточными подъемами (3—5° С) и снижениями до (суб)нормальнои температуры (сепсис, генерализованные вирусные инфекции и др.) (рис. 6).
7. Неправильная (атипичная) лихорадка (febris irregularis seu ati- pica) — суточный ритм нарушен, имеются повышения температуры по утрам и спады к вечеру (febris inversa), либо два или три подъема и спуска, либо вообще незакономерные колебания температуры в течение суток (рис. 7). Возможна при сепсисе и др.
Помимо приведенных классических типов температурных кривых, профессор ВМедА А. П. Казанцев (1991) предложил выделять еще два: острую волнообразную и рецидивирующую лихорадку.
Острая волнообразная лихорадка (febris undulans acuta) — в отличие от ундулирующей, характеризуется относительно кратковременными волнами (3—5 сут) и отсутствием ремиссии между волнами; обычно температурная кривая представляет собой ряд затухающих волн, то есть каждая последующая волна менее выражена по высоте и длительности, чем предыдущая (брюшной тиф, орнитоз, мононуклеоз и др.); когда последующая волна обусловлена присоединением осложнения, наблюдаются обратные соотношения, то есть вторая волна более выражена, чем первая (эпидемический паротит, грипп и др.).
Рис.1 Постоянная лихорадка Рис.2 Послабляющая лихорадка Рис.3 Перемежающаяся лихорадка Рис.4 Возвратная лихорадка Рис.5 Волнообразная лихорадка Рис.6 Истощающая лихорадка Рис.7 Неправильная лихорадкаFebris recidiva, в отличие от возвратной лихорадки (правильное чередование волн лихорадки и апирексии), характеризуется рецидивом (обычно одним) лихорадки, который развивается в различные сроки (от 2 сут до месяца и более) после окончания первой температурной волны (лептоспироз, псевдотуберкулез и др ) Рецидивы развиваются у части больных (10—20%) В связи с этим, если рецидив имеет важное диагностическое значение, то отсутствие его вовсе не исключает возможности перечисленных болезней
Сроки появления и характер органных поражений таковы При некоторых болезнях интервал между началом лихорадки и появлением органных поражений составляет менее 24 ч (менингококковая инфекция, скарлатина, краснуха) При других заболеваниях этот период длится от 1 до 3 сут (ветряная оспа, корь) и, наконец, при ряде инфекций он превышает 3 сут (брюшной тиф, вирусный гепатит) Наиболее частыми органными поражениями являются сыпь на коже (корь, краснуха, скарлатина), диарея (шигеллез, сальмонеллез), тонзиллит (ангина, дифтерия, мононуклеоз), воспаление слизистых оболочек (грипп, ОРЗ), лимфаденопатия (токсоплазмоз, СПИД, болезнь кошачьей царапины), увеличение печени и селезенки (вирусный гепатит, брюшной тиф) и изменение ЦНС (менингиты и энцефалиты).
Оценка влияния на лихорадку лекарственных препаратов — один из важных диагностических приемов. Так, при некоторых болезнях температура тела нормализуется быстро, уже в течение 24—48 ч после назначения этиотропного препарата Такое действие оказывают тетрациклины при сыпном тифе, делагил при малярии (за исключением лекарственно устойчивых форм тропической малярии) и пенициллин при стрептококковых болезнях (ангина, рожа, скарлатина). Отсутствие такой динамики позволяет исключить эти болезни. Кроме того, для вирусных болезней характерна неэффективность антибиотикотерапии (диагностика ех juvantibus). Известна так называемая амидопириновая проба (или назначение анальгина, антипирина), когда прием указанных препаратов приводит к кратковременному снижению температуры тела у инфекционных больных (или при наличии какого-либо воспаления) и не оказывает никакого влияния на температуру тела при ряде неинфекционных болезней (тиреотоксикоз, коллагенозы).
Гипертермия — патологический процесс, развивающийся в результате накопления в организме человека избыточного тепла и сопровождающийся нарушением функций различных органов и систем. ВОЗ (1980) относит к тепловым поражениям следующие нозологические формы: тепловой и солнечный удары, тепловой обморок, тепловые судороги, тепловое истощение вследствие уменьшения содержания солей в организме, тепловое истощение неуточненное, тепловое утомление преходящее, тепловой отек, другие проявления теплового воздействия, неуточ- ненные. Термин «тепловой удар» характеризует тяжелые степени поражения организма человека, «тепловой коллапс» и «астеническая реакция на воздействие жаркого климата» - более легкие случаи.
Выделяют четыре степени перегревания организма человека [Марьянович А. Т., Цыган В. Н., Лобзин Ю. В., 1997]. I степень перегревания наблюдается при температуре окружающей среды около 40° С; теплоотдача при этом осуществляется только испарением влаги с поверхности тела и дыхательных путей. Аксиллярная температура повышается до 37,5° С. Пульс учащается на 15—20 ударов в минуту, наблюдается гиперемия и увлажнение кожи. Общее состояние удовлетворительное, жалобы В основном сводятся к ощущению теплового дискомфорта, часто отмечаются вялость и сонливость, нежелание двигаться и работать.
II степень перегревания возникает при температуре окружающей среды около 50° С. При этом тепловая нагрузка не компенсируется испарением влаги и происходит накопление тепла в организме. Температура в подмышечной впадине достигает 38,5° С, систолическое давление повышается на 5—15 мм рт. ст. Увеличиваются минутный и систолический объемы сердца, легочная вентиляция, потребление кислорода и выделение углекислого газа. Пульс учащается на 40—60 уд/мин; наблюдается профузное потоотделение, резкая гиперемия кожи, ощущение жара.
III степень перегревания наступает при воздействии температур выше 60° С, что возможно на некоторых технических объектах. Внешняя тепловая нагрузка значительно преобладает над теплоотдачей испарением влаги с поверхности тела и дыхательных путей. Аксиллярная температура достигает 39,5—40,0° С, систолическое давление повышается на 10—20 мм рт. ст., а диастолическое снижается на 30—40 мм рт. ст.; иногда прослушивается «бесконечный тон» (нулевое диастолическое давление). Пульс учащается вдвое и более по сравнению с исходной величиной и достигает 160 уд/мин. Самочувствие ухудшается, появляется ощущение сильного жара, пульсации, давления в висках, тяжести в голове и головной боли. Отмечаются возбуждение, беспокойство; кожа резко гиперемирована, пот стекает каплями, наблюдаются усиленный сердечный толчок, пульсация сонных и височных артерий.
При четвертой степени перегревания температура в подмышечной впадине превышает 40,0° С, нарушаются функции центральной нервной и сердечно-сосудистой систем, развивается кома.
При инфекциях с общетоксическим синдромом больные жалуются на головную боль, общую слабость, разбитость, боли в мышцах, нарушение сна. Резко выраженная головная боль заставляет предположить нейроинфекцию, брюшной и сыпной тифы и т. п. Объективным критерием интоксикации является повышение температуры тела. Важны факторы не только повышения температуры, но и суточные ее колебания, наличие ознобов, потов. Большого внимания заслуживает повторная рвота церебрального генеза, не приносящая облегчения, общая гиперестезия, мучительная головная боль при нейроинфекциях.
Жалобы общетоксического генеза могут быть при любых инфекциях, как проявления синдрома общей интоксикации.
Кроме синдрома общей инфекционной интоксикации клиническая диагностика инфекционных болезней базируется и на выявлении поражения отдельных органов и систем — органных поражении.
К органным поражениям относятся:
• экзантема (сыпь на коже) — характерная для краснухи, скарлатины, кори и др.;
• энантема (поражение слизистых оболочек) — герпангина, герпетическая инфекция, корь, ветряная оспа, паротит эпидемический и др.;
• желтуха — вирусные гепатиты, инфекционный мононуклеоз, псевдотуберкулез, лептоспироз и др.;
• геморрагический синдром — лептоспироз, геморрагические лихорадки и др.;
• тонзиллит — ангина, скарлатина, дифтерия и др.,
• диарея — острые кишечные диарейные инфекции;
• увеличение печени и селезенки - тифопаратифозные заболевания, сальмонеллез и др.;
• лимфаденопатия — краснуха, инфекционный мононуклеоз, СПИД, болезнь кошачьей царапины и др.;
• изменения ЦНС — менингиты, энцефалиты.
Сроки появления и характер органных поражений таковы, что при некоторых болезнях интервал между началом лихорадки и появлением органных поражений составляет менее 24 ч (менингококковая инфекция, скарлатина, краснуха). При других заболеваниях этот период длится от 1 до 3 сут (ветряная оспа, корь) и, наконец, при ряде инфекций он превышает 3 сут (брюшной тиф, вирусный гепатит).
На основе органных поражений выделяются патогномоничные симптомы, которые встречаются только при определенных инфекциях и не регистрируются при других. Очень важны для клинической диагностики и опорные признаки. Эти признаки органных поражений встречаются при разных инфекциях. Для некоторых инфекционных заболеваний они особенно характерны, г. е. являются опорными признаками.
К патогномоничным признакам (симптомам) относятся при:
• кори пятна Вельского—Филатова—Коплика — своеобразные серовато-беловатые точки, окруженные красным венчиком, локализующиеся на слизистой оболочке щек у коренных зубов, появляющиеся уже в катаральном периоде болезни, предшествуя коревой сыпи;
• менингококкемии звездчатые геморрагически-некротические высыпания с уплотнением в центре, четко отграниченные от окружающей кожи, появляются в первые сутки от начала болезни;
• натуральной оспе появление в начальном периоде продромальной кореподобной или скарлатиноподобной транзиторной сыпи («раш») своеобразной локализации (шея, проекция больших грудных мышц, бедренный треугольник Симона);
• герпетической инфекции локальное ощущение жжения, покалывания, зуда, сменяющееся покраснением, припухлостью кожи с образованием тесно расположенных мелких пузырьков с прозрачным содержимым, появляются к концу первых суток;
• герпангине (энтеровирусная инфекция) множественные мелкие, не сливающиеся везикулы с серозной жидкостью, локализующиеся не столько на небных миндалинах, сколько на небных дужках и задней стенке глотки;
• флеботомией лихорадке (лихорадка паппатачи) резко выраженная инъекция склеральных сосудов в виде треугольников с основанием у наружного края глаза и верхушкой, обращенной к роговице (симптом Пика) и резкая болезненность при попытке поднять веки (симптом Тауссига);
• столбняке опистотонус резкий спазм мышц спины с преобладанием тонуса разгибателей, запрокидыванием головы и искривлением тела в виде дуги с опорой только на затылок и пятки, появляется в первый день болезни;
• бешенстве пароксизмы гидрофобии, болезненные спазмы мышц гортани и глотки при виде воды или даже одном упоминании о ней, появляются на 2—3-й день болезни;
• коклюше приступы судорожного кашля, возникающее сужение голосовой щели сопровождается свистящими вдохами — репризами, появляются на 2—3-й нед болезни.
Опорные диагностические признаки многочисленны [Сорин- сон С. Н., 1993] при:
• сыпном тифе багрово-фиолетовые пятнышки на переходной складке конъюнктив (симптом Киари-Авцына) и точечные кровоизлияния у основания язычка (энантема Розенберга),
• брюшном тифе скудные мономорфные розеолезные высыпания;
• псевдотуберкулезе симптом «перчаток» и «носков» (ограниченная гиперемия кистей и стоп);
• скарлатине обильная мелкоточечная сыпь на гиперемированном фоне;
• тяжелых формах геморрагической лихорадки с почечным синдромом кровоизлияния в склеры (симптом «красной вишни»);
• гриппе мелкая зернистость слизистой оболочки зева («вирусный зев»);
• стрептококковой ангине переднешейный углочелюстной лимфаденит при отсутствии полилимфаденопатии;
• инфекционном мононуклеозе полимикролимфаденопатия с избирательным заднешейным лимфаденитом;
• колитическом варианте дизентерии болезненная спастически сокращённая сигма и стул типа «ректального плевка» (небольшой объем слизи, иногда с примесью крови при практически полном отсутствии фекалий);
• сальмонеллезе жидкий или кашицеобразный слизеподобный стул с зеленью типа «болотной тины» («сальмонеллезныи стул»);
• холере «стул типа рисового отвара», «холерный стул» (обильные мутные жидкие белесоватые массы, лишённые фекального запаха, при стоянии выпадают хлопья),
• кишечном амебиазе стул типа «малинового желе» (стекловидная слизь, пропитанная кровью).
В диагностике инфекционных болезней ключевую роль имеет информация о высыпаниях на коже (экзантема) и слизистых оболочках (энантема). Сыпь на коже очень информативна в диагностическом плане, так как присуща только определенным болезням.
Сыпь (эффлоресценция) — это очаговая реакция кожи или слизистой оболочки на действие возбудителей или продуктов их жизнедеятельности (токсинов, антигенов); могут иметь значение образующиеся при инфекции гистаминоподобные вещества (аллергические сыпи); нарушение свертываемости крови (микротромбозы в прекапиллярах) и др. В основе этой реакции чаще всего лежит первичное поражение сосудов кожи и слизистых оболочек (гиперемия) с последующим развитием воспаления (инфильтрат, гранулема, некроз). Как правило, сыпь является отражением циркуляции возбудителя в крови.
Различают следующие первичные элементы сыпи и образований на коже у инфекционных больных розеолы, пятна, папулы, эритемы, бугорки, волдыри, пузырьки, геморрагии, эрозии, язвы, чешуйки, корки, рубцы. Каждый элемент сыпи имеет морфологические границы и соответствующее определение.
Помимо инфекционных экзантем на коже могут возникнуть и другие виды первичных поражений: очаговый некроз на месте присасывания клеща (первичный аффект), характерные язвы при кожных формах туляремии, лейшманиоза, содоку, сибиреязвенный карбункул, сапные абсцессы и др.
Из вторичных экзантем следует указать на шелушение, которое появляется при некоторых заболеваниях на месте сыпи. Различают отрубевидное (мельчайшие чешуйки), пластинчатое шелушение (чешуйки, размером до 5 мм) и листовидное шелушение (чешуйки более 5 мм). Листовидное шелушение наблюдается на ладонях и подошвенной поверхности стоп при скарлатине, псевдотуберкулезе.
При дифференциальной диагностике важно не только определить характер экзантемы, но и установить время появления сыпи от начала заболевания, последовательность, преимущественную локализацию и количество элементов, динамику изменений характера сыпи.
Во время осмотра инфекционного больного указывается, сыпи на коже нет, а если есть, то ее подробное описание. Перед описанием экзантемы сначала указывается фон кожи (при скарлатине — ярко-розовый), количество элементов (единичные, множественные, обильные), размеры элементов (в мм), их локализация, этапность высыпания.
При дифференциальной диагностике приходится учитывать, что сыпи встречаются не только при инфекционных, но и многих кожных болезнях, укусах насекомых, токсико-аллергических Реакциях, в том числе на лекарственные препараты.
Энантемы обнаруживаются на слизистой оболочке глаза и Ротоглотки. Так, например, к ним относятся мелкие кровоизлияния (симптомы Киари—Авцына и Розенберга при сыпном тифе); мельчайшие очажки некроза эпигелия слизистой оболочки щек (пятна Вельского—Филатова—Коплика при кори); образование везикул и затем эрозий на слизистой оболочке ротоглотки (при натуральной оспе, герпангине, ящуре).
Важное диагностическое значение имеет состояние конъюнктив глаз: гиперемия, инъекция сосудов конъюнктив и склер, что обусловливает «красную» окраску глаз. Эти явления сопровождаются, как правило, гиперемией лица и шеи. Имеется довольно большая группа инфекционных заболеваний, при которых возникает инъекция сосудов склер и гиперемия кожи лица и шеи («симптом капюшона»). Это — лептоспироз, сыпной тиф, другие риккетсиозы, иерсиниоз, псевдотуберкулез, лихорадка Денге, грипп, почти все геморрагические лихорадки. Иногда может наблюдаться инъекция эписклеральных сосудов в виде треугольника с его основанием к роговице (симптом Пика). Такие проявления характерны для лихорадки паппатачи. Другим видом поражении глаз является резкий отек век с образованием на конъюнктиве фибринозных налетов (бывает при дифтерии глаза, пленчатом аденовирусном конъюнктивите).
Поражения глаз могут встречаться при таких инфекционных болезнях, как туляремия, болезнь кошачьей царапины, паратрахома, синдром Рейтера и др.
Почти все перечисленные инфекционные болезни, сопровождающиеся поражением слизистых оболочек, протекают в виде острого инфекционного заболевания с высокой температурой и выраженным синдромом общей инфекционной интоксикации. Некоторые из этих болезней (тропические геморрагические лихорадки) протекают крайне тяжело.
Неинфекционные заболевания с поражением слизистой оболочки полости рта характеризуются длительным, рецидивирующим течением, без общей интоксикации и без повышения температуры тела: гингивиты, лейкоплакия, парадонтоз, периодонтит, стоматиты. Поражение слизистой травматической (зубные протезы, например), термической, химической природы проходят относительно быстро, но также не сопровождаются лихорадкой и другими проявлениями инфекционного процесса.
Неинфекционное поражение конъюнктив склер, век выявляется при многих заболеваниях органов зрения: блефарит, весенний конъюнктивит, дакриоаденит острый, электроофтальмия и др.
При многих инфекционных заболеваниях нередко возникает синдром острого воспаления слизистых оболочек дыхательных путей (респираторный синдром). Особенно этот синдром характерен для острых респираторных вирусных инфекций Таких больных беспокоят кашель, чихание, насморк, заложенность носа, боль и першение в горле. Кроме вирусных ОРЗ респираторный синдром может наблюдаться при заболеваниях, вызываемых кокковой микрофлорой (чаще всего — стрептококки), микоплазмами. Нередко заболевание, начавшееся с катара дыхательных путей, заканчивается специфической пневмонией (например, орнитоз, микоплазмоз, легионеллез, ку-лихорадка) Синдром острого воспаления слизистых оболочек дыхательных путей встречается при кори, краснухе, брюшном тифе, лептоспирозе, особенно в начале заболевания — в начальном периоде и в первые дни разгара болезни. При многих инфекциях симптомы ринита, фарингита, ларингита, трахеита, бронхита могут наблюдаться в сочетании.
Таким образом, при осмотре больного с респираторным синдромом перед врачом-инфекционистом встает вопрос — к какой группе отнести заболевание у данного пациента:
• острое респираторное заболевание (ОРЗ);
• респираторный синдром у другого инфекционного больного (не ОРЗ);
• токсико-аллергическое поражение дыхательных путей.
К числу симптомов, часто наблюдаемых при ряде инфекционных болезней, относится поражение лимфатических узлов (лимфаденит) или генерализованное увеличение трех и более групп лимфатических узлов (полиаденит).
Изменения лимфатических узлов имеют большое дифференциально-диагностическое значение с учетом их размеров (в миллиметрах), консистенции, подвижности, болезненности, наличия и отсутствия входных ворот инфекции. Региональные лимфадениты (бубоны) по отношению к входным воротам образуются при чуме, туляремии, доброкачественном лимфоретикулезе, иксодовом боррелиозе и др. Особенно типичен тонзиллогенный (углочелюстной) лимфаденит при стрептококковой ангине. Распространенный генерализованный лимфаденит характерен для инфекционного мононуклеоза, краснухи, ВИЧ-инфекции
Необходимо иметь в виду, что распространенная лимфаденопатия встречается при тяжелых заболеваниях неинфекционной природы (лейкозы, лимфогрануломатоз, лимфосаркома и др.). Изолированное увеличение паховых лимфоузлов типично для сифилиса.
При клинической оценке изменений небных миндалин отмечают размеры, гиперемию, отечность, наличие фолликул, гнои в лакунах или на поверхности миндалин, фибринозные налеты, очаговые некрозы, рубцовые изменения, спаянность с передними дужками, казеозное содержимое в лакунах и т. п. Обязательно обращается внимание на распространение налетов за пределы миндалин.
Собственно воспаление миндалин обозначается термином «тонзиллит». Однако он применяется лишь в качестве синдрома при различных инфекционных заболеваниях (инфекционным мононуклеоз, скарлатина, туляремия и др.). В то же время при ангине острый тонзиллит является ведущим проявлением болезни. Таким образом, воспаление миндалин может быть ангиной, обострением хронического тонзиллита или острым тонзиллитом при других заболеваниях.
Группа симптоматических тонзиллитов включает в себя целый ряд болезней и неинфекционной природы агранулоцитоз, острые лейкозы, лучевая болезнь, цитостатическая болезнь, хронический тонзиллит.
Изменение опорно-двигательной системы регистрируется при таких заболеваниях как лептоспироз, бруцеллез, эпидемическая миалгия, токсоплазмоз, трихинеллез и др. При этих острых и хронических инфекциях поражение мышц и/или суставов составляет основу симптоматики. Следует различать понятия «миозиты» и «миалгии». Первые, как правило, ограничены группой мышц и сопровождаются признаками воспаления Миалгии же чаще обусловлены синдромом общей интоксикации (грипп, ОРЗ) или нарушениями микроциркуляции (риккетсиозы, лептоспироз) и, как правило, охватывают все или группы мышц
Необходимо соблюдать последовательность при обследовании и описании опорно-двигательной системы, мышцы (болезненность, ригидность, судороги), кости (аномалия строения, деформация и деструкция, периоститы и т. п.), суставы (форма, подвижность, болезненность, отечность, синовииты и бурситы), сухожилия и связки (болезненность, уплотнения, узлы). Обращается внимание на болезненность при движении, окраску кожи и т. д.
Поражения суставов в виде моно- и полиартритов свойственны таким инфекционным болезням как бруцеллез, иерсиниоз, мелиоидоз, псевдотуберкулез, сап, сепсис, содоку, скарлатина, хламидиозы (болезнь Рейтера), чинга, эризипелоид
К неинфекционным болезням, сопровождающимся полиартритом относятся: ревматизм, системная красная волчанка, склеродермия и др.
Поражение желудочно-кишечного тракта принято называть диспепсическими расстройствами (боли в животе, понос, рвота, снижение аппетита). Эти симптомы наиболее типичны для острых кишечных диарейных инфекции При разных кишечных инфекциях их проявления существенно различаются. Так, для гастроинтестинальной формы сальмонеллеза характерны боли в эпигастрии, частая рвота; при дизентерии боли локализуются в левой подвздошной области, скудный жидкий стул со слизью и кровью. Но все-таки наиболее характерным для этой группы инфекционных больных является диарея.
Диарея — учащенная дефекация, при которой стул имеет жидкую консистенцию. Инфекционные болезни, протекающие с симптомом диареи, вызываются бактериями, вирусами и простейшими. Острые кишечные диарейные инфекции условно могут быть разделены на три группы [Лобзин Ю. В.. Винак мен Ю. А., Финогеев Ю. П., Захаренко С. М., 1998].
• протекающие без воспаления;
• воспалительные;
• протекающие с внедрением возбудителя в стенку кишечника.
Невоспалительная диарея вызывается бактериями, вирусами или некоторыми паразитами, продуцирующими токсины, поражающими преимущественно тонкий кишечник. Выделения возбудителя в стенку кишки не происходит. Характерными проявлениями являются боли в животе в мезогастрии, вздутие живота, обильный водянистый стул. Природа этих диарей: ротавирусы, холерный вибрион, Clostridium petfringens, кишечная палочка («болезнь туристов»), лямблии, стронгилоиды и др.
Диареи, протекающие с воспалением, легче диатностирова1ь, они широко распространены. К данным диареям относят, бактериальную дизентерию, сальмонеллез, псевдомембранозный колит (Clostridium difficile) на фоне антимикробной терапии и др
К диареям, протекающим с внедрением возбудителя в слизистую оболочку, относятся: шигеллез, эшерихиоз (Некоторые виды кишечной палочки), сальмонеллез, кишечныи иерсиниоз, кампилобактериоз (Campylobacter jejuni), амебиаз (Е. histolytica) и др.
В структуре этиологических факторов бактериальной диареи сейчас произошли существенные изменения [Ивашкин В. Т., Шайтулин А. А., 2000]. Уменьшилась частота инфекционном диареи, вызванной привычными возбудителями (шигеллы, сальмонеллы), и возросло число случаев заболеваний, обусловленных энтеропатогенными штаммами кишечной палочки и кампилобактерий.
В настоящее время выделены особые формы инфекционной диареи:
• диарея путешественников (чаще всего вызвана энтеротоксигенными штаммами кишечной палочки);
• диарея у мужчин-гомосексуалистов (гонококки, вирус простого герпеса, хламидии);
• диарея у больных СПИДом (простейшие — криптоспоридии и изоспоры; «оппортунистические» вирусы — цитомегаловирусы, вирус простого герпеса; бактерии — Mycobacterium avium intracellulare);
• антибиотика-ассоциированная диарея (Clostridium difficile),
• синдром избыточного роста бактерий — возникает в тех случаях, когда замедляется пассаж содержимого по тонкой кишке после операций на желудке и кишечнике.
В практической деятельности важно помнить, что острые кишечные диарейные инфекции и некоторые неинфекционные заболевания могут протекать чаще с синдромами [Казанцев А. П.,:]
• гастроэнтерита — инфекционные болезни (ботулизм, некоторые формы дизентерии, эшерихиоз, отравление стафилококковым токсином, холера) и неинфекционные заболевания (отравления грибами, моллюсками, суррогатами алкоголя, сульфаниламидами и пр.);
• энтероколита без рвоты и крови в испражнениях — сальмонеллез, дизентерия, эшерихиоз, ротавирусная инфекция, кампилобактериоз и некоторые другие;
• колита со слизью и кровью в испражнениях — инфекционные болезни (дизентерия, кампилобактериоз, сальмонеллез, эшерихиоз, амебиаз, балантидиаз, шистосомоз и пр.) и неинфекционные заболевания (неспецифический язвенный колит, новообразования кишечника, неязвенная диспепсия, синдром раздраженной кишки и др.).
Особое диагностическое значение имеет гепатолиенальный синдром (особенно степень его проявления). Сочетание поражения печени и селезенки можно объяснить тесной связью обоих органов с системой воротной вены, с изменениями элементов ретикуло-гистиоцитарной системы и общностью иннервации. Гепатолиенальный синдром разной степени выраженности может наблюдаться при многих инфекционных заболеваниях брюшном тифе, паратифах, псевдотуберкулезе, лептоспирозе, сальмонеллезе, болезни Брилля, инфекционном мононуклеозе, бруцеллезе, туляремии, малярии и пр.
Увеличение печени и селезенки может сопровождать заболевание и неинфекционной природы: циррозы печени, заболевания крови, аномалии обмена веществ, кисты и новообразования и др.
Появление желтухи — яркий синдром и всегда характеризует патологическое состояние организма. Общим признаком этого нарушения является гипербилирубинемия. При обнаружении наличия желтого окрашивания на конъюнктиве, слизистой оболочке неба и подъязычной области и, тем более, кожи показано исследование (количественное и качественное) билирубина. Желтушное окрашивание тканей становится заметным, когда уровень билирубина в сыворотке крови достигает примерно 40 мкмоль/л. При исследовании на билирубин преследуется решение следующих задач [Медведев В. В., Волчек Ю. 3., 1995]:
• объективная оценка степени билирубинемии;
• дифференциальная диагностика различных видов желтух,
• оценка течения заболевания путём повторных исследований содержания билирубина в крови.
Содержание билирубина в крови может быть уменьшено при низком гемолизе, что наблюдается при постгеморрагических анемиях и алиментарной дистрофии. Уменьшение содержания билирубина диагностического значения не имеет.
Увеличение содержания в крови билирубина может происходить в результате следующих причин:
• увеличение интенсивности гемолиза;
• нарушение оттока желчи из желчных путей в кишечник;
• поражение паренхимы печени с нарушением ее билирубинвыделительной функции.
Желтуха, появившаяся в результате инфекции может быть надпеченочной (гемолитической), печеночной (гепатической) и подпеченочной (обтуранионной).
Среди инфекционных форм наиболее важной периферической причиной желтухи может быть гемолиз. Развитие желтухи, связанной непосредственно с печенью, а именно, с повреждением гепатоцитов некоторыми инфекционными агентами, представляет собой наиболее типичный механизм желтух инфекционной природы. Обтурационная желтуха обычно возникает вследствие инфекционного поражения поджелудочной железы или желчевыводящего тракта.
Поражение паренхимы печени с нарушением ее билирубин- выделительной функции (печеночные желтухи) встречается при многих инфекционных заболеваниях: вирусные гепатиты, цитомегаловирусная и герпетическая инфекции, желтая лихорадка, инфекционный мононуклеоз, возвратный тиф, кишечныи иерсиниоз, орнитоз, лептоспироз, псевдотуберкулез, сальмонеллез, сап, сепсис, листериоз, амебиаз, сифилис. Из инфекционных заболеваний с желтухой, чаще всего встречается вирусный гепатит
К печеночным желтухам следует также отнести токсические, медикаментозные и алкогольные гепатиты.
Увеличение интенсивности гемолиза (надпеченочные желтухи) встречается и при инфекционных болезнях: малярия, сепсис, лептоспироз.
Нередко наблюдается сочетанный генез желтух — желтуха гемолитическая с проявлениями инфекционного заболевания
Длительные желтухи чаще всего относятся к пигментным гепатозам неинфекционной природы: синдром Жильбера, Мейленграхта, Криглера—Найяра, Дабина—Джонсона, Ротора, Кальпа.
Подпеченочные (механические) желтухи обусловливаются многими факторами [Казанцев А. П., 1999]:
• закрытие печеночного хода (общего хода) камнем, гельминтом и пр.;
• сдавление желчного протока снаружи (новообразование, лимфатический узел и пр.);
• сужение протока спаечным процессом и т п.;
• гипоплазия желчного протока.
Токсические гепатиты, длительные желтухи как пигментные гепатозы, механические желтухи и другие неинфекционные болезни с синдромом желтухи нередко имеют «маску» инфекционного заболевания.
Оболочечный симптомокомплекс (менингеальпый синдром) складывается из общемозговых и собственно оболочечных (менингеальных) симптомов. Общемозговые симптомы вызваны раздражением болевых рецепторов мозговых оболочек и внутримозговых сосудов вследствие воспалительного процесса, действия токсинов и механического раздражения за счет повышения внутричерепного давления, гиперсекреции ликвора и отека При этом возникает резкая, очень интенсивная головная боль распирающего диффузного характера, нередко настолько мучительная, что больные, даже находящиеся в бессознательном состоянии, держатся руками за голову, стонут или громко вскрикивают («гидроцефальный крик»). На высоте головной боли или же внезапно, без предшествующей тошноты, часто вне связи с приемом пищи, возникает обильная, фонтаном, рвота («мозговая рвота»). Степень расстройств («количественные изменения») сознания отражает тяжесть состояния больного и варьирует от сомноленции (сонливости), оглушенности, сопора («беспамятства») до глубокой комы. Возможны психические расстройства («качественные изменения сознания» — бред, галлюцинации и т. п.)
Собственно оболочечные (менингеальные) симптомы можно подразделить на 3 группы, в зависимости от их патофизиологических механизмов и особенностей исследования.
К первой группе относятся симптомы общей гиперестезии или гиперестезии органов чувств. Раздражение заложенных в оболочках мозга рецепторов приводит к снижению порога чувствительности к различным физиологическим раздражителям. Если больной в сознании, то у него обнаруживается непереносимость шума или повышенная чувствительность к нему, громкому разговору (гиперакузия). Головные боли усиливаются от сильных звуков и яркого света. Больные предпочитают лежать с закрытыми глазами. Отмечается распространенная кожная гиперестезия На этом основан диагностический прием старых клиницистов при сдерживании одеяла с больного менингитом, несмотря на затемненное сознание, больной пытается немедленно укрыться, отыскивая руками край одела («симптом одеяла»).
К второй группе оболочечных симптомов относятся реактивные болевые феномены. Их механизм — тот же, что и описанных выше, но для выявления этих симптомов применяются специальные приемы — пальпация или перкуссия определенных точек, резкое и быстрое сгибание головы и др. Если больной в сознании, то надавливание на глазные яблоки через закрытые веки болезненно. Больные отмечают значительную болезненность при пальпации мест выхода на лице ветвей тройничного нерва; болезненна и глубокая пальпация точек выхода затылочных нервов. При давлении изнутри на переднюю стенку наружного слухового прохода появляется резкая болезненность, иногда сопровождающаяся гримасой (симптом Менделя). Перкуссия пальцем или молоточком скуловой дуги вызывает усиление головной боли и сопровождается болевой гримасой (симптом Бехтерева). Перкуссия черепа вызывает болевую гримасу (краниофациальный рефлекс Пулатова). Симптом Флатау — расширение зрачков при интенсивном, быстром сгибании головы больного — по мнению В. С. Лобзина, тоже принадлежит к болевым менингеальным феноменам. Указанная манипуляция у больных менингитом всегда сопровождается усилением головной боли.
К третьей группе оболочечных симптомов относятся тонические напряжения или контрактуры. Они занимают центральное место в клинической картине менингеального симптомокомплекса.
Менингеальные контрактуры возникают вследствие поражения самого вещества мозга, обычно в той или иной степени сопутствующего воспалительному процессу в оболочках и влекущего за собой усиление субординационных влияний головного мозга на сегментарные стволовые и спинальные центры.
Обширная группа менингеальных контрактур имеет ведущее значение в клиническом распознавании менингита. Уже при осмотре больного видны заострившиеся черты лица, особенно носа, вызванные напряжением мимических мышц (симптом Лафора). При давлении на глазные яблоки появляется тоническое напряжение мышц лица (бульбофациальный симптом Мондонези). Обнаруживается ригидность затылочных мышц. Степень ее может быть различной, но она чаще всего бывает ранним и постоянным признаком менингита. При появлении этого симптома попытка пассивно пригнуть голову больного к груди не удается из-за напряжения мышц, разгибающих голову. Сопротивление этому пассивному движению усиливается пропорционально приложенной врачом силе. Разновидностью признака можно считать симптом Левинсона: активное пригибание головы к груди ведет к открыванию рта больного. Флексорной контрактурой мышц рук объясняется симптом Бикеле: при согнутых в локтевых суставах руках больного врач ощущает сопротивление, пытаясь разогнуть их. Симптом Ароновича («симптом верхней конечности») — при попытке совершить пассивный поворот головы в противоположную сторону у больного, лежащего с отведенной и разогнутой рукой, происходит сгибание и ротация отведенной руки.
Ригидность длинных мышц спины приводит к тому, что больной изогнут кзади, не может согнуться. Если при этом разогнута и голова (из-за напряжения мышц затылка), то в положении на боку создается «поза легавой собаки» или «поза взведенного курка»: голова запрокинута назад, туловище максимально разогнуто, ноги приведены к животу, живот ладьевидно втянут. Эту позу называют еще менингитической позой. Она встречается обычно в случаях тяжело протекающего менингита, при поздней диагностике.
Симптом Кернига состоит в невозможности разогнуть ног у больного в коленном суставе, когда она согнута в тазобедренном. Мешает разгибанию не боль, как при симптоме Ласега, а напряжение задней группы мышц бедра (тонический оболочечный рефлекс). Является одним из наиболее частых и постоянных симптомов менингита.
Верхний симптом Брудзинского — при пассивном сгибании головы больного, лежащего на спине, ноги его сгибаются в коленных и тазобедренных суставах. Средний симптом Брудзинского — такое же сгибание ног при надавливании на лонное сочленение. Нижний симптом Брудзинского — при пассивном сгибании одной ноги больного в коленном и тазобедренном суставах другая нога сгибается аналогичным образом. Подскуловой (щечный) симптом Брудзинского — при надавливании на щеки больного непосредственно под скулами происходит рефлекторное поднятие плеч и сгибание предплечий (вследствие своеобразной позы этот симптом называют еще симптомом «креста»). Симптом Гийена — сдавливание четырехглавой мышцы бедра больного с одной стороны вызывает непроизвольное сгибание в тазобедренном и коленном суставах противоположной ноги.
Симптом Гордона — при сдавливании икроножной мышцы отмечается рефлекторное разгибание большого пальца стопы; по мнению М. И. Аствацатурова, рано появляется при менингитах и абсцессах мозга. Симптом Германа (симптом «шея — большой палец стопы») — при пассивном сгибании головы больною наблюдается экстензия больших пальцев стоп. Этот симптом описан польским невропатологом Евфимиусом Германом при туберкулезном менингоэнцефалите, но также встречается и при менингоэнцефалитах и другой этиологии.
В детской практике ( у грудных детей), кроме указанных симптомов наблюдается напряжение и выбухание большого родничка, «арбузный» звук при перкуссии черепа («звук треснувшею горшка», симптом Мацевена), свидетельствующие о выраженной внутричерепной гипертензии. У новорожденных и грудных детей до 3—4 мес симптом Кернига является физиологическим. У них существенным оболочечным симптомом является симптом «подвешивания» Лессажа: ребенка берут за подмышечные впадины обеими руками, придерживая указательными пальцами голову со стороны спины и приподнимают, что ведет к непроизвольному подтягиванию ножек к животу за счет сгибания их в коленных и тазобедренных суставах и длительной их фиксации в таком согнутом положении. У здорового ребенка ножки свободно двигаются (сгибаются и разгибаются).
С менингеальным синдромом нередко протекают такие неинфекционные заболевания как: арахноидит, кровоизлияния в мозг (геморрагический инсульт), менингиты геморрагические, невралгия затылочных нервов, опухоль головного мозга и др
Большое диагностическое значение имеет сопоставление клинических и лабораторных признаков (данных) различных заболеваний, сопровождающихся менингеальным синдромом. Эти данные представлены в табл. 1 [Лобзин С. В., Лобзин Ю. В., 2000]
Синдром гематологических изменений часто сопровождает инфекционные болезни. Эти изменения неспецифические и не являются патогномоничными. Однако информативность выявляемых изменений эритроцитов, лейкоцитарной формулы и пр. настолько значительна, что может служить дополнением к клиническим данным при постановке инфекционного диагноза.
Прежде всего, в показателях анализа крови учитывается количество эритроцитов, лейкоцитов, лейкоцитарной формулы, показатели СОЭ и др.
Уменьшение количества эритроцитов в периферической крови сопровождается анемией, развивающейся при инфекционных заболеваниях: малярия, сепсис, лептоспироз, геморрагические лихорадки, возвратном (вшивом и клещевом) тифе. Перечисленные инфекционные болезни, как правило, сопровождаются выраженной интоксикацией, длительным повышением температуры тела. Анемия встречается также у больных гельминтоза- ми, надпеченочными желтухами и др., когда температура тела может оставаться в пределах нормы.
Количество эритроцитов всегда сопоставляется с содержанием гемоглобина, вычислением цветового показателя, что помогает ориентироваться в дифференциальной диагностике анемий.
Понижение содержания эритроцитов при заболеваниях неинфекционной природы в практике врача встречается часто: железодефицитная, гемолитическая, постгеморрагическая анемии и др.
Повышение содержания эритроцитов и количества гемоглобина у инфекционных больных связано с дегидратационным синдромом: сальмонеллез, холера, ротовирусная инфекция — особенно у детей. Количество эритроцитов в периферической крови увеличивается также компенсаторно у здоровых людей в условиях высокогорья, при частых полётах у лётчиков, а также при недостаточном поступлении жидкости в организм в жаркое время года.
Патологический лейкоцитоз очень часто сопровождает инфекционное заболевание: рожа, ангина, пневмококковая пневмония, менингококковая инфекция и др. Выраженность лейкоцитоза зависит от характера инфекции, тяжести заболевания и пр.
С гематологическими масками лейкоцитоза протекают и неинфекционные заболевания с нагноением и воспалительными процессами в брюшной, грудной полостях (аппендицит, перитонит, эмпиема плевры и пр.), флегмоны, бронхоэктатическая болезнь. Лейкоцитоз обнаруживается через несколько часов после инфаркта миокарда или легкого. Повышенное содержание лейкоцитов может быть после кровотечений, а также при злокачественных образованиях. Выраженная лейкоцитарная реакция развивается при уремии и диабетической коме.
Диагностическая таблица основных клинических и лабораторных признаков различных заболеваний,
протекающих с менингеальным синдромом
Заболевание Начало Жалобы Выраженность менингеальных симптомов Общая интоксикация Кровь Ликвор Гноиный (менингококковыи, пневмококковый, стафилококковый, стрептококковый и др) менингиты Острое Быстро нарастающие распирающие головные боли, тошнота, рвота Резко, с нарастанием в первые сутки и часы Озноб, температура тела 39-40° С Гиперлеикоцитоз со сдвигом влево, СОЭ до 50 мм/ч Нейтрофилы (80-100%) 10-15 тыс Серозные вирусные (паротитный, энтеровирусный и др) менингиты Острое, Головные боли, тошнота, реже рвота Умеренно преобладает внутричерепная гипертензия Умеренная лихорадка, иногда двухфазная, кратковременная Лейкопения лимфоцитоз, СОЭ нормальная Лимфоциты (80-100%) 800—1 тыс иногда после катара дыхательных путей, желудочно-кишечных расстройств Туберкулезный менингит Постепенное нарастание общих симптомов астении, иногда у взрослых острое Утомляемость, анорексия, потливость, тошнота, несильные головные боли Незначительная вначале, с постепенным нарастанием Субфебрилитет с преобладанием признаков интоксикации Умеренный лейкоцитоз и увеличение СОЭ Неитрофильно- лимфоцитарный плеоцитоз 300—600 (60% — лимфоциты моноциты) Субарахноидальное кровоизлияние Инсультообразное «кинжальный удар в голову» Интенсивные головные боли, тошнота, рвота, иногда двоение в глазах Резко выраженные с первых минут болезни Повышение температуры те 1а через 12-24 ч от начала болезни Возможен лейкоцитоз через 24 ч после кровоизлияния Эритроциты 1 5—3 млн Кровоизлияние в мозг Внезапное, после физических и нервных нагрузок Бессознательное состояние Умеренно выражены То же То же Иногда эритроциты (на 2-3 сут)Лейкопения сопровождает вирусные инфекции (корь, краснуха, вирусные гепатиты), орнитоз.
Неинфекционные заболевания, обусловленные многими причинами, нередко могут сопровождаться лейкопенией: отравление химическими веществами, воздействие проникающей радиации, прием сульфаниламидов, иммунодепрессантов, цитостатиков, хлорамфеникола и других антибиотиков.
При постановке диагноза инфекционного заболевания обязательно учитывается процентное соотношение в крови различных форм лейкоцитов (лейкоцитарная формула крови). Особое значение при этом имеют гиперэозинофилия, нейтрофилез и лимфоцитоз. Примерами заболеваний, при которых очень высокий лейкоцитоз связан со значительным лимфоцитозом является коклюш, инфекционный мононуклеоз, цитомегаловирусная инфекция.
Значительные изменения в процентном соотношении лейкоцитарной формулы крови могут наблюдаться и при заболеваниях неинфекционной природы: лейкозах, астме, васкулите, саркоидозе, лимфомах, лекарственной аллергии.
Гематологические маски инфекционных болезней нередко у интернистов вызывают затруднения в выявлении инфекционных больных особенно в терапевтических стационарах.
У человека имеется сложная система защиты от микробной агрессии. Инфекция часто развивается именно вследствие нарушения этой защиты, в том числе — иммунитета.
Основными факторами защиты от инфекции являются:
• гуморальный иммунитет, координирующий активность фагоцитов, сывороточного комплемента и иммуноглобулинов;
• система клеточного иммунитета, ликвидирующая преимущественно внутриклеточных возбудителей путем сложного взаимодействия Т-лимфоцитов, макрофагов и цитокинов.
Никогда не следует рассматривать отдельно какие-либо параметры иммунитета. Необходимо комплексное изучение клеточного иммунитета, а также факторов неспецифической защиты. Придавать значение необходимо только значительным отклонениям от нормы.
Прежде всего, следует рассмотреть состояния, при которых основные параметры иммунограммы могут превышать размах колебаний. В клинике любое инфекционное заболевание, особенно бактериальной этиологии, сопровождается ростом практически всех показателей иммунной защиты (особенно Т-клеток их функциональной активности), увеличение содержания иммуноглобулинов класса G, усиление фагоцитарной способности нейтрофилов. Рост показателей начинается в конце периода разгара и достигает максимума в период поздней реконвалесценции.
Относительно вирусных инфекций следует заметить, что многие из них протекают, наоборот, на фоне умеренного снижения иммунной защиты, которое обычно восстанавливается в периоде поздней реконвалесценции. Это относится к тем пациентам, у которых болезнь протекает с благоприятным исходом.
С другой стороны, повышение показателей иммунитета происходит при различных аллергиях [Медведев В. В., Волчек 10. 3., 1995], причём рост количественных параметров клеточного иммунитета может сопровождаться снижением функциональной активности, как при иммунодефицитном состоянии.
Увеличение количества циркулирующих иммунных комплексов в крови не является положительным практическим показателем и встречается чаще всего при аутоиммунных заболеваниях. Чрезмерное увеличение количества лимфоцитов (В-клеток) может наблюдаться при хроническом лимфолсйкозе, болезни Вальденстрема. А избыточное увеличение содержания иммуноглобулинов М и G, встречается при парапротеинемии (миеломная болезнь).
Увеличение содержания нескольких иммуноглобулинов (особенно разнонаправленного характера) наблюдается при острых и хронических гепатитах, циррозах печени, диффузных заболеваниях соединительной ткани, инфаркте миокарда.
Снижение показателей иммунной защиты (иммунодефицит) по причине врожденной генетической недостаточности (первичные иммунодефициты) выражается в полном отсутствии или резком снижении ее функции (например, при болезни Брутона — дефицит В-клеток и агаммаглобулинемия; синдром Луи-Бар (атаксия-телеангиэктазия) — дефицит обоих звеньев иммунитета). Здесь прогноз, как правило, неблагоприятный.
Вторичные иммунодефициты возникают под влиянием ряда факторов:
• хронические и острые инфекции или инвазии (малярия, леишманиоз, токсоплазмоз, туберкулез, сифилис, лепра, вирусный гепатит В, менингококковая и пневмококковая инфекция и т. д.);
• пищевая (алиментарная) недостаточность белка или усиление его катаболизма при раке и алиментарных дистрофиях,
• радиационные поражения,
• гиповитаминозы,
• терапия цитостатиками и иммунодепрессантами и т д
Указанные изменения иммунного статуса неинфекционной природы являются «масками» изменений иммунитета при инфекционных болезнях.
НЕИНФЕКЦИОННЫЕ БОЛЕЗНИ В МАСКЕ ИНФЕКЦИИ
ЛИХОРАДОЧНЫЕ МАСКИ
Лихорадка, хотя и рассматривается преимущественно при инфекционных заболеваниях, также присуща широкому кругу неинфекционных болезней. С признаками общетоксического синдрома могут протекать и другие заболевания, не относящиеся к группе инфекционных — очаговые воспалительные процессы, системные болезни соединительной ткани и крови, «лихорадочные маски» опухолей, лекарственная лихорадка, нарушение центральных механизмов терморегуляции.
Далее приводится краткое описание симптоматики заболеваний с «лихорадочными масками».
ОЧАГОВЫЕ ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ
К этой группе относятся пиелонефриты, холангит, паранефрит, поддиафрагмальный абсцесс, абсцесс мозга и пр. — у этих неинфекционных заболеваний общим является высокая лихорадка, сочетающаяся с развитием интоксикации при слабой очерченности очаговой симптоматики, что служит причиной направления их в инфекционный стационар.
Опорные диагностические признаки очаговых воспалительных процессов.
Пиелонефрит — боль в пояснице, положительный симптом Пастернацкого, пиурия при 3-стаканной пробе.
Паранефрит — бурное начало, озноб, высокая температура тела, резкие боли и болезненность даже при пальпации в поясничной области, боли в животе, выбухание в поясничной области, изменения в моче, лейкоцитоз.
Холангит — лихорадка, нередко озноб, боли и болезненность в правом подреберье, положительный симптом Ортнера, субиктеричность склер, диспепсические явления, потемнение мочи, посветление кала.
Поддиафрагмальный абсцесс — температура тела 39,0° С и выше, озноб, боль в правом подреберье с иррадиацией в спину, резко положительный симптом Пастернацкого и Ортнера, ослабление дыхания на пораженной стороне, высокое стояние и ограничение подвижности диафрагмы, верхняя граница печеночной тупости высокая, край печени расположен низко, лейкоцитоз 14-17- 109/л.
Абсцесс головного мозга — повышение температуры тела, головная боль, рвота, явления застоя на глазном дне, брадикардия, сонливость, оглушенность, эпилептические припадки, лимфоцитарный плеоцитоз в ликворе, лейкоцитоз, ускорение СОЭ, очаговая симптоматика, обусловленная локализацией абсцесса
СИСТЕМНЫЕ БОЛЕЗНИ СОЕДИНИТЕЛЬНОЙ ТКАНИ (КОЛЛАГЕНОЗЫ)
К этой группе относятся системная красная волчанка, ревматоидный артрит, узелковый периартериит, дерматомиозит Предположение о коллагенозах связано с большой ответственностью, так как требует, прежде всего, исключения генерализованных инфекций (сепсис!).
Опорные диагностические признаки коллагенозов:
• ремиттирующая или гектическая лихорадка с ознобами и проливными потами;
• выраженная интоксикация на высоте лихорадки, во время апирексии — самочувствие удовлетворительное;
• изменения кожи;
• полиаденит;
• артралгия,
• протеинурия.
Системная красная волчанка. Развернутой клиническом картине предшествует длительный продромальный период с небольшими повышениями температуры тела, легкими болями в суставах и мышцах, немотивированной слабостью, нестойкими кожными сыпями.
В последующем на фоне интоксикации (температура тела 38 0—39,0° С, резкая адинамия) развиваются признаки поражения кожи, суставов, мышц, всех внутренних органов, нервной системы. Резкое похудание, трофические расстройства с выпадением волос, пролежнями. Чрезвычайно большое значение имеют кожные изменения — эритематозная сыпь на лице, ладонях и спине Лейкопения, резко ускоренная СОЭ Обнаруживаются волчаночные клетки.
При ревматоидном артрите («инфектартрит») — прогрессирующие боли в суставах. Поражаются, прежде всего, мелкие суставы, затем коленные, лучезапястные и все остальные. Ревматоидные узелки. Атрофия мышц. Протекает как в преимущественно суставной, так и в суставно-висцеральной формах Наблюдается высокая температура тела гектического типа, потрясающий озноб, проливной пот.
При узелковом периартериите очень выраженная интоксикация с генерализованным аллергическим васкулитом. Заболевание начинается остро, повышается температура тела (от субфебрильных цифр до тифоподобной температурной кривой). Быстро развивается слабость, похудание. Сердцебиения, одышка, боли разной локализации, миозиты, на коже геморрагии, эритема, крапивница. Иногда синдром Рейно. Полиорганные поражения (бронхиальная астма, нефрит, стенокардия и др.) Отсутствие эффекта от применения антибиотиков и хорошие (временные) результаты от глюкокортикостероидов. Резко ускорена СОЭ.
Дерматомиозит. Высокая лихорадка. Характерны жалобы па боли и слабость в мышцах, особенно шеи. Отек мышц. Слабость Достигает резких степеней (невозможность причесывания, умывания, вставания с постели). Парезы глазных мышц (диплопия) Мышечная ткань постепенно атрофируется, фиброзные контрактуры. Боли в суставах. Эритема, отеки на коже, пигментация
Диффузный миокардит. Высокие лейкоцитоз, СОЭ, креатинурия.
ОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ
Среди неинфекционных заболеваний с лихорадочной маской могут протекать опухоли (чаще брюшной полости) опухоль желудка и опухоль поджелудочной железы
Опорные диагностические признаки опухолей, протекающих с повышением температуры тела.
В классификации рака желудка обращается внимание на фебрильную «маску» этого тяжелого заболевания При этой болезни нередко возникает неясная, ничем не мотивированная субфебрильная или фебрильная температура Одновременно появляются «желудочные» жалобы определенные предпочтения в вопросах питания, тяжесть в подложечной области, срыгивание, отрыжка, которых прежде не было Как правило, отмечаются прогрессирующая общая слабость, часто рвота (при поражении антрального отдела), дисфагия (опухоли кардиальной зоны), желудочные кровотечения В ряде случаев пальпируется опухолевидное образование Диагностическое значение имеет прогрессирующее снижение уровня свободной соляной кислоты и увеличение количества связанной соляной кислоты в желудочном содержимом.
Фебрильная температура тела может быть и при раке поджелудочной железы. При раке головки поджелудочной железы желтуха темно-зеленоватого оттенка, кал обесцвеченный, отмечается зуд кожи (т. е. признаки внепеченочной обструкции желчевыводящих путей). При опухоли тела и хвоста железы характерны боли в подложечной области с иррадиацией в поясницу, позвоночник Выявляются глюкозурия и гипергликемия В поздней стадии можно пальпировать опухолевидное образование в проекции поджелудочной железы.
Ценную информацию при диагностике злокачественных новообразований органов брюшной полости можно получить при рентгенологическом, ультразвуковом, радиоизотопном исследовании и т. д.
ЛЕКАРСТВЕННАЯ ЛИХОРАДКА
Лекарственную лихорадку обычно связывают с однократным или длительным приемом какого-то препарата. Возникает токсико-аллергический синдром, разнообразные по клинической картине высыпания, возникающие после приема внутрь, парентерально или наружного применения различных лекарственных веществ.
Опорные диагностические признаки:
• связь ухудшения самочувствия с приемом лекарственных средств,
• возможно повышение температуры тела от субфебрильных до фебрильных цифр (до 39,0° С и выше),
• общее недомогание различной степени выраженности,
• в тяжелых случаях появляются признаки поражения по чек, печени, сердечно-сосудистой системы
Распознавание лекарственной лихорадки в большинстве случаев не представляет затруднений, если удается установить связь с приемом определенных медикаментов.
ЭКЗАНТЕМНЫЕ МАСКИ
Высыпания на коже имеют диагностическое значение не только при инфекционных заболеваниях, но и при многих болезнях неинфекционной природы. Появление экзантемы может сопровождаться кожным зудом, что приводит к ошибкам в диагностике и позднему выявлению целого ряда кожных заболевании, таких как:
• зудящие дерматозы (контактный дерматит, нейродермит, атопический дерматит, экзема, себорейный дерматит),
• ксеродермия,
• паразитозы (чесотка, педикулез),
• крапивница,
• псориаз;
• микозы;
• фолликулит;
• герпетиформный дерматит Дюринга;
• буллезный пемфигоид;
• потница;
• красный плоский лишай;
• простой лишай,
• укусы насекомых.
Ниже приводятся отдельные нозологические формы неинфекционных заболеваний, их опорные диагностические признаки, с которыми приходится дифференцировать инфекционные заболевания с экзантемами.
Острая экзема характеризуется развитием серозного воспаления преимущественно сосочкового слоя дермы, проявляющегося микровезикулезными высыпаниями. Экзему необходимо дифференцировать с рожей, особенно при локализации последней на лице.
Опорные диагностические признаки:
• развитие воспалительных изменений при отсутствии признаков общетоксического синдрома (удовлетворительное самочувствие, нормальная температура тела),
• зуд пораженных участков при отсутствии жжения и боли;
• появление обширной эритемы, быстро приобретающей синюшные тона, при незначительной отечности и инфильтрации;
• полиморфизм изменений — наличие на эритемном фоне множественных пузырьков, эрозированных участков кожи, мокнутий, корочек;
• волнообразное течение с тенденцией к хронизации процесса;
• отсутствие регионарного лимфаденита;
• отсутствие воспалительных изменений крови (нет лейкоцитоза, нормальная СОЭ).
Дерматиты артифициальные, под этим термином понимают островоспалительные заболевания кожи, вызванные разнообразными экзогенными факторами.
Дерматиты аллергические возникают вследствие воздействия экзогенных раздражителей, но отличаются от простого контактного тем, что заболевание возникает из-за изменения реактивности организма, его аллергической перестройки.
Опорные диагностические признаки:
• аллергический дерматит вызывают раздражители, обладающие аллергизирующим действием (пенициллин, стрептомицин, аминазин, скипидар, урсол, соли ртути, аспирин, сульфаниламиды и др.);
• чаще возникают при соответствующем преморбидном фоне (нервно-психические травмы, переутомление, гормональные дисфункции, нерациональное питание и пр.);
• по клинической картине напоминают экзему в начальной стадии;
• в отличие от экземы имеют непродолжительное течение;
• локализуются чаще там, где был контакт с раздражителем.
Дерматиты лекарственные, или токсидермии, характеризуются разнообразными высыпаниями, возникающими после приема лекарств внутрь, после парентерального введения или наружного применения.
Кожная сыпь — один из симптомов лекарственной болезни. Возникает вследствие непереносимости данного лекарственного препарата. Одни лекарственные вещества вызывают лекарственную токсидермию, другие реже или совсем не вызывают. По своей сути — чаще всего гиперергическая реакция.
Опорные диагностические признаки:
• полиморфизм сыпи;
• общетоксические симптомы в виде повышения температуры тела, общей слабости;
• нередко полилимфаденит;
• нередко увеличение печени, потемнение мочи.
Эти больные часто поступают в инфекционный стационар с диагнозами: корь, краснуха, инфекционный мононуклеоз и пр.
Дерматиты контактные простые представляют собой островоспалительные заболевания кожи, возникающие от экзогенного раздражителя (механического трения, давления; физического раздражителя — радиоактивное излучение, ультрафиолетовое облучение, рентгеновские лучи и др.).
Опорные диагностические признаки:
• в зависимости от раздражителя воспалительная реакция может закончиться эритемой, эритемой с пузырями, а при сильном воздействии появляются очаги некроза;
• общетоксический синдром редко (только, например, при ожогах II и III степени);
• распознавание происходит при установлении связи заболевания с каким-либо экзогенным раздражителем.
Крапивница — аллергическое заболевание, характеризующееся зудом и высыпаниями вследствие отека сосочкового слоя кожи. Различают острую и хроническую крапивницу.
Опорные диагностические признаки.
Крапивница острая:
• внезапное начало;
• появляется мучительный зуд кожи и волдыри;
• нередко нарушается общее состояние (температура тела повышается до 38,0—39,0° С — «крапивная лихорадка»), чаще лихорадки нет;
• уртикарная сыпь исчезает бесследно, зуд прекращается;
• иногда возникает отек в области лица и половых органов (отек Квинке).
Крапивница хроническая:
• возникает после первого приступа болезни, через различные промежутки времени;
• рецидивы сопровождаются мучительным зудом, бессонницей, невротическими расстройствами;
• течение рецидивирующее в течение нескольких лет.
Лепра или проказа. Хроническое инфекционное заболевание(микобактерии), длительный инкубационный период, многолетнее течение. Встречается в эндемичных районах. Спорадические случаи встречаются повсеместно.
Опорные диагностические признаки.
Лепрозный тяжелый тип характеризуется
• появлением узлов и пятен с диффузными инфильтратами в коже;
• поражением внутренних органов, периферической нервной системы в виде полиневритов;
• общее состояние резко ухудшается;
• бессонницей, болью.
Туберкулезный тип лепры характеризуется:
• появлением на коже полигональных папул, сливающихся в шелушащиеся бляшки. Пигментация в центре бляшки,
• нарушение чувствительности, особенно тактильной;
• атрофия кожи, иногда и мышц.
Недифференцированный тип лепры труден для диагностики:
• пятна на коже;
• полиневрит;
• нахождение в слизи носа или в лепрозных поражениях кожи микобактерий лепры.
Пузырчатка — группа пузырчатых заболеваний неизвестной природы, отличающаяся тяжелым течением и часто летальным исходом. Учитывая начало этой болезни, наличие мелких пузырей (похожи на везикулы), выраженный синдром общей интоксикации это заболевание дифференцируют с ветряной и натуральной оспой, везикулезным риккетсиозом.
Пузырчатка протекает в формах: вульгарной, листовидной, вегетирующей, которые в итоге трудно дифференцируются между собой.
Опорные диагностические признаки:
• острое начало, течение тяжелое с высокой температурой;
• появление напряженных пузырей, которые затем заполняются серозно-гнойным содержимым;
• положительный симптом Никольского — при потягивании пинцетом за покрышку пузыря эпидермис легко отслаивается на значительном расстоянии от пузыря в пределах видимо здоровой кожи; при потирании видимо здоровой кожи начинается отслойка эпидермиса;
• болезнь начинается со слизистой оболочки полости рта, где пузыри вскрываются с образованием язв (афт);
• в мазках-отпечатках обнаруживаются акантолитические клетки.
Лишай красный плоский нередко путают с краснухой и даже корью.
Опорные диагностические признаки:
• мономорфная папуезная сыпь с локализацией преимущественно на сгибательных поверхностях предплечий, слизистой оболочке полости рта, на половых органах;
• высыпания характеризуются как мелкие с булавочную головку, плоские, блестящие папулы, имеющие наклонность к периферическому росту. Постепенно высыпания становятся красными с синюшным оттенком. На высоте развития шелушится. В центре появляется пупковидное вдавление;
• иногда имеется незначительная интоксикация:
• нередко субфебрильная температура тела.
Довольно часто в клинику инфекционных болезней поступают больные под «маской» инфекционных болезней с геморрагическими диатезами. Диагнозы направления у этих больных самые Разные: «корь», «краснуха», «псевдотуберкулез», «инфекционный мононуклеоз» и т. д.
ГЕМОРРАГИЧЕСКИЕ ДИАТЕЗЫ
Геморрагические диатезы — группа наследственных и приобретенных болезней, основным клиническим признаком которых является повышенная кровоточивость — наклонность к повторным кровотечениям и кровоизлияниям, самопроизвольным или после незначительных травм.
Наличием этих кровоизлияний на коже и слизистой оболочке объясняются неправильные «инфекционные диагнозы» В возникновении геморрагического синдрома основную роль могут играть следующие факторы [Маколкин В. И., Овчарен- ко С. И., 1987]:
— нарушения тромбоцитарного звена гемостаза (уменьшение количества тромбоцитов или возникновение функциональной недостаточности тромбоцитов);
— нарушения плазменного звена гемостаза (дефицит факторов свертывающей системы) — так называемые коагулопатии,
— повреждение сосудистой стенки иммунологического или инфекционно-токсического характера.
Ниже приводим краткие описания отдельных нозологических форм геморрагических диатезов. Больные этими болезнями чаще всего ошибочно попадают в инфекционные стационары
Тромбоцитопеническая пурпура (болезнь Верльгофа).
Опорные диагностические признаки:
— кровоизлияния в кожу (петехии, обширные кровоподтеки);
— кровотечения из слизистых оболочек (носовое, из десен, маточное, легочное, почечное и др.);
— постгеморрагическая анемия,
— уменьшение числа тромбоцитов (менее 50,0 • 109/л),
— ретракция кровяного сгустка отсутствует;
— время кровотечения удлинено (по Дуке до 10 мин и более, вместо 3—4 мин в норме);
— положительный симптом жгута (симптом Кончаловского—Румпель—Леде);
— время свертывания не изменено (!);
— рецидивирующее течение;
— снижение количества мегакариоцитов в пунктате костного мозга исключает болезнь Верльгофа.
Геморрагические диатезы, обусловленные качественным нарушением в тромбоцитах
Тромбастения Геанумана—Негели.
Опорные диагностические признаки:
— кровотечения (маточные, кишечные, реже почечные);
— кожные геморрагии — симптом непостоянный;
— отсутствие ретрактильности кровяного сгустка (!);
— удлинение времени кровотечения;
— количество тромбоцитов нормальное, в тромбоцитах отсутствует азурофильная зернистость, встречаются гигантские формы тромбоцитов и пр.
Геморрагические диатезы приобретенные, обусловленные преимущественным повышением проницаемости сосудистой стенки
Геморрагический васкулит — болезнь Шенлейна—Геноха (гиперэргическое воспаление мелких сосудов и капилляров).
Опорные диагностические признаки:
— встречается чаще у молодых;
— кожные симметричные высыпания различной величины чаще на нижних конечностях;
— высыпания сопровождаются кожным зудом;
— иногда наблюдаются некрозы кожи;
— бывает одновременно отек Квинке;
— нередко кровавая рвота;
— ускоренная СОЭ, палочкоядерный сдвиг лейкоцитарной формулы, умеренный лейкоцитоз,
— умеренное снижение и/или норма тромбоцитов (норма до 150,0 - 109/л);
— ретракция кровяного сгустка и время кровотечения не изменены;
— кожные пробы (щипка, Кончаловского—Румпель—Леде не выражены).
Геморрагические диатезы, обусловленные комбинированным нарушением гемостаза
Тромбогеморрагическая, тромбоцитопеническая пурпура (болезнь Мошковица) относится к синдрому с аутоиммунным механизмом образования антиэритроцитарных, антитромбоцитарных и антиэндотелиальных аутоантител.
Опорные диагностические признаки:
— заболевание развивается остро, с лихорадкой, выраженной общей интоксикацией;
— развивается острая гемолитическая анемия и тромбоцитопения с распространенными геморрагическими проявлениями;
— геморрагический васкулит с появлением нередко некроза стенок артериол и капилляров;
— тромбоцитопения, гемолитическая анемия;
— гистологически — тромбы в пораженных участках слизистой оболочки.
ЭНАНТЕМНЫЕ МАСКИ
Для постановки инфекционного диагноза нередко проводится дифференциальная диагностика заболевания с неинфекционными больными, у которых имеются высыпания на слизистом оболочке.
Далее приводится краткая клинико-лабораторная характеристика некоторых заболеваний с энантемой неинфекционной природы.
Гингивиты.
Опорные диагностические признаки:
— чаще всего протекают в хронической форме, особенно при нарушении обмена веществ и питания, а также при неправильно изготовленных зубных протезах;
— характерно катаральное воспаление с отеком и гиперемией десен, кровоточивость десен, жжение и боль при приеме пищи;
— иногда изъязвления;
— при хроническом течении наблюдаются гиперпластические гингивиты.
Гингивиты иногда принимают за аденовирусное и герпетическое поражение слизистой оболочки полости рта.
Лейкоплакия. В основе заболевания лежат нервно-трофические изменения слизистой оболочки полости рта.
Опорные диагностические признаки:
_ в последнее время рассматривается как предраковое заболевание желудочно-кишечного тракта,
— хронический воспалительный процесс полости рта с явлениями гиперкератоза поверхностных слоев эпителия с образованием неравномерной зернистои структуры;
— лейкоплакия поражает язык, углы рта, губы, твердое небо,
— диагноз уточняется биопсией.
Поражение слизистои оболочки при лейкоплакии несколько схоже с изменениями слизистой оболочки полости рта при болезнях Педжета и Рейтера.
Пародонтоз — альвеолярная пиорея, болезнь Фошара, амфодонтоз, пародонтит — чаще всего сопутствует заболеваниям внутренних органов.
Распознавание на первом этапе затруднено На последующих этапах диагностируется на основании наличия десневых карманов, атрофии десен, гноетечения, расшатывания и смещения зубов.
Стоматиты — поражения слизистой оболочки полости рта как воспалительного так и дистрофического характера, часто протекают как афтозный стоматит.
Опорные диагностические признаки:
— температура тела повышается до 39,0° С;
— вокруг афт имеется инфильтрация ткани;
— язвы покрыты фибринозным налетом,
— афты болезненные, эпителизация длится более двух недель;
— необходимо иметь в виду, что афты могут быть при пузырчатке.
Стоматиты могут быть «маской» изменений при герпетическом поражении слизистой оболочки, болезни Педжета и пр.
МАСКИ РЕСПИРАТОРНОГО СИНДРОМА У НЕИНФЕКЦИОННЫХ БОЛЬНЫХ
Для проведения дифференциальном диагностики синдрома острого воспаления дыхательных путей при различных заболеваниях неинфекционной и инфекционной природы очень важно тщательно выявить наличие и выраженность каждого из ею со ставляющих элементов, так как отдельные нозологические формы различаются по преобладанию воспалительных изменении в том или ином отделе респираторного тракта [Казанцев А П., 1999] Синдром воспаления дыхательных путей может быть проявлением какого-либо острого респираторного заболевания, а может быть только одним из признаков какой-то нозологическои формы (корь, краснуха, коклюш и др ), не входящих в группу ОРЗ, и даже неинфекционного заболевания.
Самый распространенный симптом респираторного синдрома — кашель. В норме кашель является защитным механизмом и служит для очищения дыхательных путей от секрета, инородных тел и ирритантов. Во время кашля в дыхательных путях скорость воздушных потоков может достигать 800 км/ч и более
Наиболее частыми причинами обструктивных легочных нарушений являются бронхиальная астма и внешнее сдавление дыхательных путей лимфатическими узлами, массами или аневризмой. Для выявления наличия обструктивного компонента наиболее часто используют следующие функциональные легочные тесты — объем форсированного выдоха за 1 с (ОФВ1), пиковыи экспираторный поток, жизненная емкость легких.
Хронический кашель, как правило, связан с курением сигарет. Многие производственные и сельскохозяйственные реагенты могут вызывать острый или хронический кашель. Симптомы могут появляться как через несколько минут после экспозиции, так и через несколько лет. Кашель, возникающий после работы или в ночное время, является основным признаком воздействия ирритантов (веществ, раздражающих дыхательные пути). Распространенные воздушные поллютанты, такие как азота диоксид, серы диоксид и озон, являются частыми причинами кашля Одной из причин кашля являются опухоли бронхо-легочнои локализации. Кашель встречается чаще при бронхогенных карциномах и несколько реже при метастатических поражениях легких. Кашель является ведущим симптомом у 70—90% больных с бронхогенной карциномой. Изолированный кашель, даже При отсутствии рентгенологических находок, может являться первым симптомом бронхогенной карциномы у пациентов с факторами риска.
Причиной кашля у больных с интерстициальными заболеваниями легких, вероятнее всего, является активация рецепторов растяжения легких в результате развития фиброза паренхимы При данных заболеваниях кашель усиливается во время глубокого дыхания.
Еще одной группой пациентов, у которых встречается хронический или рецидивирующий кашель, являются лица с повторными аспирациями желудочного содержимого, пиши и пр. Как правило, это лица старшей возрастной группы и больные с заболеваниями центральной нервной системы или нарушениями глотания. Кашель может быть спровоцирован как твердыми, так и жидкими субстанциями, а также появляться во время сна. Хроническая аспирация с развитием липоидных пневмоний часто наблюдается у пациентов, принимающих на ночь в качестве слабительных минеральные масла.
Таким образом, при выявлении респираторного синдрома нужно дифференцировать (кроме инфекционных заболеваний) заболевания неинфекционной природы, которые и являются «масками» респираторной инфекции:
— токсико-химические изменения слизистых оболочек верхних дыхательных путей, острый бронхит, как следствие кратковременного раздражения слизистой оболочки холодом, пылью и т д ,
— обострения хронического бронхита (хронического воспаления респираторного тракта);
— бронхиальная астма и внешнее сдавление дыхательных путей лимфатическими узлами, массами или аневризмой;
— опухоли легких и метастазы в легкие опухолей внелегочной локализации;
— интерстициальными заболеваниями легких;
— повторные аспирации.
Токсико-химические изменения слизистых оболочек верхних дыхательных путей.
Опорные диагностические признаки:
— общая интоксикация малая;
— лихорадка, как правило, отсутствует;
— наличие предпосылок — вдыхание токсикантов (пары и газы) при профессиональных заболеваниях;
— короткий инкубационный период.
При выявлении таких состояний необходима консультация токсиколога и профпатолога.
Кашель курильщиков.
Опорные диагностические признаки:
— связь кашля с курением;
— кашель не обязательно появляется во время Курения, а чаше возникает в ранние утренние часы;
— как правило, кашель непродуктивен;
— продуктивный кашель связан с присоединением хронического бронхита;
— полное прекращение кашля возможно через месяц после прекращения курения.
Обострение хронического бронхита, симулируемое ОРЗ Важным фактором обострения хронического бронхита является постоянное раздражение слизистой оболочки бронхов (курение, пыль и т. д.). Имеет большое значение аллергическая настроенность (крапивница, вазомоторный ринит в анамнезе, непереносимость некоторых лекарств и др.).
Опорные диагностические признаки:
— даже вне обострения кашель по утрам с малым количеством мокроты;
— обострение — осенью, зимой, при этом отмечается усиление кашля;
— мокрота бесцветная, суточное количество до 30—50 мл,
— температура тела при обострении повышается не всегда,
— в мокроте могут быть эозинофилы;
— при астматическом бронхите может быть одышка, сопровождающаяся пароксизмами сухого кашля;
— в крови отмечается эозинофилия (хронический бронхит часто протекает с аллергическим компонентом)
Психогенный кашель часто доставляет беспокойство в подростковом возрасте. Установить диагноз часто сложно, и он является диагнозом исключения, также как некоторые другие заболевания.
Опорные диагностические признаки:
— наиболее часто встречается у подростков;
— имеются сопутствующие психоэмоциональные воздействия и расстройства,
— кашель не сопровождается продукцией мокроты,
— чаще всего отсутствует в ночное время,
— применение противокашлевых препаратов не дает существенного эффекта.
Диагностическим алгоритм при кашле может быть представлен следующей схемой
При наличии кашля проводят рентгенографию органов грудной клетки. В случае выявления каких-либо изменений оценивают характер процесса. При обнаружении диффузных инфильтратов обязательным является исследование мокроты или культуры тканей на микрофлору и клеточный состав. При выявлении патогенной или условно-патогенной микрофлоры наиболее вероятными причинами кашля и выявленных изменений в легких является пневмония (бактериальная, грибковая, вирусная или паразитарная). При отсутствии роста бактериальной флоры необходимо исключить саркоидоз, интерстициальный фиброз, аспирацию, наличие инородных тел.
При обнаружении узловых инфильтратов в ряде случаев осуществляют биопсию легких. Наиболее частыми причинами узловых инфильтратов, сопровождающихся кашлем, являются доброкачественные образования, грибковые инфекции, злокачественные заболевания (первичные или метастатические)
При отсутствии рентгенологических изменении необходимо исключить инфекционные заболевания ротоглотки (острый фарингит, например), придаточных пазух носа (синусит) или бронхиального дерева (бронхит). В качестве вспомогательных тестов используют различные методики оценки функции внешнего дыхания. При нормальных показателях функции внешнего дыхания необходимо проводить дифференциальный диагноз между хроническим бронхитом, воздействием ирритантов, гастроэзофагеальным рефлюксом, аплергическими гиперсекреторными заболеваниями ротоглотки, повышенной стимуляцией вагуса, Раздражением плевры и диафрагмы, психогенным кашлем
ПОРАЖЕНИЯ ГЛАЗ
Как уже было представлено, поражения глаз зачастую встречается при инфекционных и неинфекционных заболеваниях. Таким образом, инфекционные заболевания с поражением конъюнктив глаз, век, роговицы имеют свои «офтальмологические маски». Ниже приводятся основные диагностические признаки неинфекционных заболеваний с поражением глаз.
Блефарит — заболевание, сопровождающееся воспалением краев век, чаще хроническое. Различают простой чешуйчатый, язвенный и мейбомиевый блефариты.
Опорные диагностические признаки:
Простой блефарит характеризуется легким покраснением краев век, сопровождающимся значительным зудом. Кожа у корней ресниц покрыта чешуйками.
Для язвенного блефарита характерно наличие гнойных корочек по краям век, после удаления которых остаются кровоточащие язвочки. Рубцевание последних ведет к выпадению ресниц и к неправильному их росту.
При мейбомиевом блефарите края век утолщены, гиперемированы, как бы промаслены. В углах век пенистое отделяемое Протоки мейбомиевых желез расширены. При надавливании на хрящ выделяется маслянистый секрет.
Распознавание блефарита не представляет затруднений. Общая интоксикация отсутствует, температура тела нормальная
Весенний катар — заболевание глаз с гиперэргическим воспалением и сосочковыми разрастаниями в конъюнктиве век Полагают, что в происхождении заболевания основную роль играют аллергические факторы, эндокринные заболевания и ультрафиолетовое излучение (особенно в период повышения солнечной активности).
Опорные диагностические признаки:
— светобоязнь, слезотечение, чувство жжения и зуд в глазах.
— при конъюнктивальной форме соединительнотканная оболочка хряща верхнего века имеет синевато-молочную окраску и покрыта крупными утолщенными бледно-розовыми сосочковыми разрастаниями, напоминающими булыжную мостовую;
— для роговичной формы заболевания характерны серовато-бледные стекловидные утолщения лимба, кнутри от которых изредка встречаются нежные помутнения роговицы, отделяемое чаще отсутствует;
— интоксикации, как правило, нет.
Распознавание этого заболевания основывается на учете субъективных ощущений, сезонных обострений процесса. От хламидийного поражения глаз (трахома) отличается отсутствием рубцов, фолликулов. Характер разрастания отличается от таковых при трахоме.
Дакриоаденит острый — острое воспаление слезной железы (после ангины, гриппа, свинки, скарлатины, кори и др.).
Опорные диагностические признаки:
— острая боль, припухлость в области слезной железы;
— наружная половина века отечна;
— хемоз конъюнктивы глазного яблока,
— глазное яблоко смещено книзу и кнутри (при воспалении орбитальной доли слезной железы);
— увеличение предушных лимфатических узлов.
От ячменя отличается уплотнением и резкой болезненностью в области слезной железы. Распознавание не трудно.
Электроофтальмия — развивается в результате воздействия на глаз ультрафиолетовых лучей, приводящего к развитию ожога конъюнктивы и роговой оболочки глаза.
Опорные диагностические признаки:
— связь с воздействием ультрафиолетового излучения (сварка, солнечные лучи, особенно отраженные от снега);
— через 4 ч после воздействия ультрафиолета появляется острая боль в глазах, блефароспазм, слезотечение;
— конъюнктива резко гиперемирована, отечна;
— роговица тусклая;
— при осмотре с помощью щелевой лампы выявляется десквамация эпителия роговицы;
— зрачки сужены;
— интоксикации нет.
Распознавание затруднений не вызывает, особенно при установлении факта воздействия УФ излучения.
ЛИМФАДЕНОПАТИЯ
При развитии локальной инфекции наблюдается реакция регионарных лимфатических узлов, при генерализованной инфекции — генерализованная лимфаденопатия.
Таким образом, поражение лимфатических узлов бывает местным и генерализованным. Кроме того, лимфаденопатия может быть специфической и неспецифической. Иногда увеличение лимфатических узлов сохраняется длительное время, т. е. переходит из острой в хроническую форму.
Общим признаком для инфекционных и многих неинфекционных заболеваний является увеличение лимфатических узлов. Как уже указывалось, лимфаденопатия часто может сопровождать заболевания «неинфекционной природы».
Местная лимфаденопатия: острый гнойный лимфаденит, абсцессы, флегмоны;
генерализованная лимфаденопатия. гематологические заболевания.
Дифференциальная диагностика местного неспецифического гнойного лимфаденита чаще всего проводится с бубонными формами чумы, туляремии. Приводим краткое описание симптомов неинфекционных заболеваний с местным лимфаденитом.
НЕИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ С МЕСТНЫМ ЛИМФАДЕНИТОМ
Острый гнойный неспецифический лимфаденит.
Встречается часто. Учитывая, что дифференциальная диагностика этого заболевания проводится с карантинными и особо опасными инфекциями, ответ о предварительном и окончательном диагнозе приходится делать быстро.
Опорные диагностические признаки:
— наличие входных ворот в виде гнойно-воспалительных изменений — фурункул, карбункул и пр.;
— малая интоксикация;
— наличие лимфаденита;
— лимфатические узлы не спаяны, кожа над узлами чаще гиперемирована;
— отсутствие эпиданамнеза;
— в крови умеренный лейкоцитоз.
Абсцессы часто приходится дифференцировать с рожей. Опорные диагностические признаки:
— развитие абсцесса обычно связано с подкожными или внутримышечными инфекциями в анамнезе;
— заболевание начинается постепенно, с субфебрильной температуры;
— интоксикация незначительная;
— гиперемия кожи, без пузырей и геморрагий;
— форма абсцесса обычно круглая;
— регионарный лимфаденит;
— в крови лейкоцитоз.
НЕИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ С ГЕНЕРАЛИЗОВАННОЙ ЛИМФАДЕНОПАТИЕЙ
Генерализованная лимфаденопатия чаще всего встречается при болезнях системы крови: хронический лимфаденоз, хронический ретикулез, макроглобулинемия Вальденстрема, лимфогранулематоз, лимфосаркоматоз.
Приводим краткий симптомокомплекс этих заболеваний. Хронический лимфаденоз.
Опорные диагностические признаки:
— заболевшие очень долго остаются работоспособными и обращаются к врачу по поводу увеличения лимфатических узлов (шейных или подмышечных, часто огромных размеров, не спаяны, плотные, кожа над узлами не изменена);
— прогрессирующая общая слабость;
— экзема, зуд кожи;
— синдром Микулича (увеличение слюнных желез);
— спленомегалия;
— боль в животе, удушье (за счет мезаденита, узлов средостения);
— анемия;
— характерное изменение «белой» крови — выраженный лимфоцитарный (90%) лейкоцитоз (200 ООО и более клеток в 1 мм3);
— в пунктате красного костного мозга преобладают (до 90%) лимфоциты.
Хронический лимфоретикулез.
Опорные диагностические признаки:
— общие признаки те же, что и при лимфаденозе: медленное начало и течение заболевания, малокровие, нередко лимфаденопатия, спленомегалия;
— иногда увеличена печень;
— резкая анемия;
— тромбопения (геморрагический диатез);
— при исследовании красного костного мозга выявляется преобладание малодифференцированных, гак называемых ретикулярных клеток.
Макроглобулинемия Вальденстрема — гематологическое заболевание.
Опорные диагностические признаки:
— выраженные общая слабость, потливость, кожный зуд,
— нередко геморрагический синдром;
— в крови — лейкопения, нейтропения, лимфоцигоз, тромбоцитопения, высокая СОЭ;
— в крови повышено содержание иммуноглобулинов класса М
Лимфогрануломатоз.
Опорные диагностические признаки:
— прогрессирующее увеличение лимфатических узлов в гои или иной области тела,
— узлы сначала мягкие, без воспаления кожи и нагноения,
— кожный зуд,
— лихорадочное волнообразное повышение температуры тела,
— анемия, нейтрофильный лейкоцитоз, большое количество эозинофилов в крови;
— в поздний период лейкопения и лимфопения.
Информативным является гистологическое исследование лимфатических узлов (клетки Штерберга).
Лимфосаркоматоз.
При лимфосаркоме имеются гиперплазия элементов лимфоидной ткани. Заболевание протекает чрезвычайно злокачествен- но симптоматология разнообразна и зависит от локализации
процесса.
Опорные диагностические признаки:
— быстро и злокачественно растущее опухолевидное образование, исходящее из лимфатических узлов,
— существенную помощь в диагностике оказывает биопсия узла с гистологическим исследованием биоптата, а также рентгенологическое исследование узлов средостения и т. п
При лимфосаркоматозе печень и селезенка не увеличиваются Очень трудна диагностика лимфосаркомы желудочно-кишечного тракта.
ТОНЗИЛЛИТЫ
С целью выработки более эффективных профилактических и лечебных мероприятий относительно ангины необходимо, прежде всего, знать общие основы дифференцировки этого заболевания. С целью предупреждения ошибок в диагностике необходимо, прежде всего, выяснить вопрос о конкретной сущности ангины как определенной нозологической форме и об отличии ее от других общих заболеваний, при которых также имеются островоспалительные явления в зеве [Преображенский Б. С., 1956].
С патологоанатомической точки зрения эти изменения миндалин могут быть квалифицированы следующим образом
— катаральные;
— фибринозные;
— язвенные;
— некротические;
— гангренозные.
Достаточно сложно обстоит дело с нозологическими формами, так как при самых различных заболеваниях встречаются Одинаковые патологоанатомические изменения. При анализе ошибок в диагностике ангин можно отметить, что одной из причин является незнакомство врачей с некоторыми формами тонзиллитов, в частности, с синдромом тонзиллита при неинфекционных заболеваниях. Нами подмечено, что врачи общей практики, да и терапевты, педиатры склонны почти любую гиперемию зева трактовать как ангину.
Основным моментом, ведущим к диагностическим ошибкам, является то, что термин «ангина» является одним из наиболее излюбленных у практикующих врачей любых специальностей Кроме того, надо думать, что видимые проявления изменений небных миндалин легко устанавливаются врачом при обычном осмотре (фарингоскопии).
Далее дается краткое описание клиники неинфекционных заболеваний, протекающих с синдромом тонзиллита агранулоцитоз, острые лейкозы, лучевая болезнь, хронический тонзиллит
АГРАНУЛОЦИТОЗ
Опорные диагностические признаки:
Представляет клиникогематологический синдром, при котором наблюдается резкое снижение количества гранулоцитов, вплоть до полного их исчезновения. Лейкопения 2- 109/л без нейтрофилов, анемия. Исчезают ретикулоциты
Причины: медикаментозное (хинин, сульфаниламиды, амидопирин, стрептомицин и пр.) воздействие, лучевое воздействие (рентгеновское излучение, радиоизотопное, радий и т. п.).
Начало внезапное. Язвенно-некротический тонзиллит, высокая интермиттирующая лихорадка, тяжелая интоксикация. Увеличение углочелюстных лимфатических узлов, селезенки.
В крови: резкая лейкопения до 1000 клеток в 1 мкл, неитропения, уменьшается количество эозинофилов, увеличивается количество плазматических клеток. Нейтропения вплоть до полного исчезновения гранулоцитов.
Может приобретать рецидивирующее течение.
Дифференциальный диагноз от инфекционных болезней не представляет затруднений.
При устранении причины заболевание идет на убыль. Агранулоцитоз нередко возникает после приема цитостатиков (цитостатическая болезнь). Цитостатическая болезнь часто сопровождается лихорадкой.
Тонзиллит возникает практически у всех больных с заболеваниями крови: острых лейкозах, при алиментарно-токсическои анемии и т. д.
ОСТРЫЙ ЛЕЙКОЗ
Опорные диагностические признаки:
— Сопровождается гектической лихорадкой с ознобами и потами. Геморрагические высыпания, полилимфаденит, гепатоспленомегалия. Тонзиллит некротический.
— Боли в горле умеренные. Налет с небных миндалин трудно снимается Под налетом кровоточащий дефект ткани миндалины. Некроз распространяется вне миндалин.
— В крови изменения, характерные для острого лейкоза выраженный лейкоцитоз с преобладанием бластных клеток при отсутствии переходных форм от молодых к зрелым — hiatus leicemicus. Параллельно возникает анемия.
ХРОНИЧЕСКИЙ ТОНЗИЛЛИТ
Хроническии тонзиллит несомненно труден для дифференциальной диагностики ангины, особенно повторной. Однако хронический тонзиллит протекает в виде периодических обострений и ремиссий. Обострения провоцируются перенесенными ОРЗ или другими заболеваниями. Отмечаются общая слабость, субфебрилитет, утомляемость, неприятные ощущения в области сердца. В патогенезе хронического тонзиллита определяющая роль принадлежит снижению местной резистентности и общей реактивности организма [Ляшенко Ю. И., 1985].
Опорные диагностические признаки:
— длительный субфебрилитет,
— боли в горле;
— наличие провоцирующих факторов (переохлаждение);
— постепенное развитие заболевания,
— застойная гиперемия слизистой оболочки ротоглотки, рубцовые изменения небных миндалин, казеозные пробки, дужки спаяны с миндалинами;
— регионарные лимфатические узлы плотные;
— в крови лейкоцитоза и повышения СОЭ может не быть.
МАСКИ ИНФЕКЦИОННЫХ АРТРИТОВ
Помимо полиартрита и артритов при инфекционных заболеваниях и этого синдрома при заболеваниях неинфекционнои природы существует понятие «реактивный артрит».
Реактивный артрит характеризуется синдромом общей инфекционной интоксикации и острым мигрирующим или добавочным моно- или олигоартритом преимущественно нижних конечностей. Страдают лица до 60 лет. В большинстве случаев при тщательном опросе выявляется предшествующая за 1-4 нед до заболевания кишечная (иерсинии, сальмонеллы, шигеллы, кампилобактеры) или мочеполовая (хламидии трахоматис, гонококки) инфекции, которые зачастую до 40% случаев не выявляются.
Иерсинии дают половину случаев реактивного артрита При гонорее имеет значение сопутствующий хламидиоз. Заболевание начинается остро с повышением температуры тела и артрита в области нижней конечности с последующим асимметричным вовлечением новых суставов, сухожильно-связочного аппарата и бурс в течение 1-2 нед на фоне интермиттирующей лихорадки. Поражаются преимущественно коленный, голеностопный и суставы стопы, но могут поражаться также суставы запястья и пальцев рук с развитием дактилита отдельного пальца стопы или кисти и образованием «сосискообразного» пальца за счет параартикулярного отека. Очень характерны подпяточный и ахиллобурсит, вызывающий боли в пяточной области. У четверти больных поражаются крестцово-подвздошные суставы. У 15% больных заболевание приобретает хроническое течение.
При реактивном артрите кроме опорно-двигательного аппарата могут поражаться также кожа, слизистые оболочки, глаза и мочеполовые органы. Часто начальным проявлением болезни является уретрит, у некоторых больных протекающий бессимптомно, с развитием в дальнейшем цистита, простатита у мужчин, цервицита и сальпингита — у женщин В начале болезни может развиться конъюнктивит, который у некоторых больных легкии и быстро купируется, тогда как у других он стойкий и сопровождается серьезными поражениями глаз. Клиническая триада, включающая уретрит, конъюнктивит и артрит, называется синдромом Рейтера, рассматриваемым в настоящее время вариантом неактивного артрита. Часто поражаются кожа и слизистая оболочка полости рта в виде подошвенной и ладонной кератодермии, узловатой эритемы, циркулярного баланита и малоболезненного афтозного стоматита. У некоторых больных может поражаться миокард с нарушением проводимости.
При лабораторном исследовании выявляют ускорение СОЭ, С-реактивный белок, увеличение количества сиаловых кислот и фибриногена. Часто выявляется HLA В-27, ревматоидный фактор отсутствует. Серологические исследования на кишечные инфекции или мочеполовой хламидиоз могут дать диагностические титры. Иногда удается выделить возбудителя из кала или уретры При рентгенографии суставов может определяться околосуставной остеопороз.
Из неинфекционных заболеваний поражение суставов может встречаться при многих болезнях.
Спондилоартропатии — это группа болезней, при которых наблюдается спондилоартрит с поражением всех отделов позвоночника и в крови отсутствует ревматоидный фактор. Последнее послужило основанием для того, чтобы называть спондилоартропатии серонегативными, в отличие от серопозитивного ревматоидного артрита. При дифференциальной диагностике учитывается и то, что при ревматоидном артрите поражается только шейный отдел позвоночника. В отличие от остеохондроза, который тоже поражает позвоночник, спондилоартропатии возникают в более молодом возрасте и могут сопровождаться моно- и олигоартритами периферических суставов.
К спондилоартропагиям относятся:
— анкилозирующий спондилит;
— синдром Рейтера и реактивные артриты;
— артриты при воспалительных заболеваниях кишечника,
— псориатический артрит;
— ювенильный анкилозирующий спондилит;
— неклассифицируемые спондилоартропатии.
Анкилозирующий спондилоартрит.
Опорные диагностические признаки:
— заболевают преимущественно лица до 40 лет, чаще мужчины, У их родственников может быть подобное заболевание;
— постепенное появление боли и скованности,
— симптомы сохраняются более 3 мес;
— обычно болезнь начинается с преходящей или постоянной боли и тугоподвижности в пояснично-крестцовом отделе позвоночника по утрам или после отдыха и уменьшаются
при физической нагрузке,
— у подавляющего большинства больных поражаются крестцово-подвздошные суставы;
— в половине случаев одновременно в воспалительный процесс асимметрично вовлекаются крупные проксимальные суставы: тазобедренные, плечевые и коленные, а у 1/5 больных поражение этих суставов предшествует поражению позвоночника;
— могут поражаться связки и сухожилия в области пяточной кости, что вызывает боли в пяточной области,
— у четверти больных развивается передний увеит, который может предшествовать поражению суставов;
— в большинстве случаев СОЭ повышена;
— ревматоидный фактор не определяется;
— на рентгенограммах таза выявляются нечеткие границы крестцово-подвздошных суставов, приартикулярное склерозирование, эрозии и сужение суставных щелей
Синдром Рейтера и реактивные артриты — это острые негнойные артриты, возникающие на фоне инфекции желудочно-кишечного тракта (острая дизентерия, например) или половых органов. Синдром Рейтера — это частный случаи реактивных артритов, при нем помимо поражения суставов наблюдается неспецифический уретрит, конъюнктивит или увеит
Опорные диагностические признаки:
— чаще болеют молодые мужчины,
— суставной синдром характеризуется асимметричным острым (подострым) полиартритом, (реже олигоартритом) с преимущественным поражением суставов нижних конечностей (коленные, голеностопные, межфаланговые суставы стоп),
— поражение крестцово-подвздошного сочленения (сакроилеит) носит обычно односторонний характер и выявляется лишь при рентгенологическом исследовании;
— наряду с уретритом и конъюнктивитом могут быть поражения кожи (ладонная и подошвенная кератодермия, псориазоподобные высыпания), слизистых (баланит, проктит, стоматит), миокарда (нарушение проводимости),
__ характерны тендиниты, бурситы нижних конечностей (ахилобурситы, подпяточные бурситы и др ),
— суставной синдром обычно проходит бесследно в течение нескольких месяцев, однако возможны рецидивы заболевания и в редких случаях его хронизация,
— ассоциируется с наличием антигена В-27 системы НLА
Гонорейный артрит
Опорные диагностические признаки:
— поражает лиц молодого возраста до 40 лет, преимущественно женщин, чаще в период менструации;
— характеризуется синдромом интоксикации с лихорадкой, артритом и экзантемой;
— мигрирующий артрит, вовлекающий асимметрично несколько суставов, как верхних, так и нижних конечностей, чаще суставы кистей рук, запястий, стоп, коленные и голеностопные суставы, с одновременным вовлечением сухожилий,
— у половины больных на разгибательных поверхностях дистальных отделов конечностей появляется пустулезная сыпь, увенчанная геморрагическим ободком, в количестве 3—20 элементов;
— выделение гонококка из крови, пустул, суставного выпота, уретры, шейки матки или прямой кишки.
Неспецифический бактериальный артрит
Опорные диагностические признаки:
— в подавляющем большинстве случаев поражается один сустав, чаще коленный,
— заболевание начинайся остро с синдрома общей инфекционной интоксикации с лихорадкой и ознобом,
— СОЭ повышена,
— при рентгенографии выявляется расширение суставного пространства
Артриты при воспалительных заболеваниях кишечника
Воспалительные заболевания кишечника — неспецифический язвенный колит, болезнь Крона и болезнь Уиппла — иногда сопровождаются артритом и сакроилеитом
Псориатический артрит
Опорные диагностические признаки:
— развивается у 5—7% лиц с псориазом;
— болезнь начинается постепенно;
— псориатическое поражение кожи может быть явным или же проявляться лишь нечеткими бляшками, перхотью или деформацией ногтей,
— в большинстве случаев асимметрично поражается несколько дистальных межфаланговых суставов пальцев кисти или стопы, иногда с выраженным параартикулярным отеком и развитием «сосискообразного» пальца; в процессе болезни могут поражаться и крупные суставы: коленные и голеностопные, крестцово-подвздошные, а также межпозвоночные сочленения;
— ревматоидный фактор не определяется;
— СОЭ и другие острофазовые реакции соответствуют активности воспалительного процесса в суставах;
— при рентгенографии выявляются деструктивные изменения пораженных суставов без сопутствующего остеопороза
Неклассифицируемые спондилоартропатии.
К неклассифицируемым спондилоартропатиям относят заболевания. при которых наблюдаются характерные для спондилоартропатий симптомы, но их совокупность не позволяет поставить нозологический диагноз Чаще заболевают мужчины в возрасте 20—30 лет Характерна боль в каком-либо суставе, например коленном, и в поясничной области (с одной или двух сторон) и подошвенный фасцит
Ревматизм
Опорные диагностические признаки:
— в большинстве случаев начинается в возрасте от 7 до 15 лет, чаще болеют девочки;
— заболеванию, как правило, за 2—3 нед предшествует ангина или скарлатина;
— начало болезни характеризуется синдромом общей интоксикации с лихорадкой, ночной потливостью, головными болями и чрезвычайно болезненными симметричными мигрирующими, летучими артралгиями и артритами крупных суставов, чаще коленных и голеностопных, хотя могут поражаться локтевые, лучезапястные и другие суставы.
__ у половины больных развивается кардит с поражением перикарда, миокарда и эндокарда,
значительно повышаются СОЭ и острофазовые показатели, повышен уровень антистрептолизина-О;
— при рентгенографии может выявляться умеренный остеопороз пораженных суставов.
Ревматоидный артрит
Опорные диагностические признаки:
__ обычно в возрасте 30—40 лет (при дебюте в более позднем возрасте заболевание быстрее прогрессирует, но имеет благоприятный прогноз);
_ утренняя скованность;
— в большинстве случаев начинается постепенно с появления недомогания, иногда субфебрильной температуры тела, болей в симметричных мелких суставах кистей рук и стоп, их тугоподвижности по утрам и позже — припухлости;
— у части больных заболевание начинается остро с быстрым развитием полиартрита на фоне лихорадки, лимфаденопатии и увеличения селезенки;
— в начале болезни наиболее часто поражаются правые и левые проксимальные межфаланговые суставы кистей рук, пястно-фаланговые, лучезапястные, голеностопные и плюс- не-фаланговые, могут вовлекаться локтевые и коленные суставы;
— у четверти больных в подкожной клетчатке в местах, подверженных давлению, появляются болезненные ревматоидные узелки размером от нескольких миллиметров до 3—4 см в диаметре, наиболее часто в области локтевого сустава и разгибательной поверхности предплечья;
— отмечается повышенная СОЭ и положительные острофазовые реакции;
— У большинства больных в сыворотке крови определяется ревматоидный фактор;
~~ рентгенологически заболевание характеризуется остеопорозом и эрозией костей в пораженных суставах, однако эти изменения в начале болезни отсутствуют;
~~ гистологические изменения (разрастание ворсин синовиальной оболочки, пролиферация синовиоцитов, инфильтрация лимфоцитами и плазматическими клетками, фибриноидное набухание и некроз ворсин).
Синдром Стилла.
Опорные диагностические признаки:
— серонегативный вариант ревматоидного артрита у взрослых,
— наряду с суставным синдромом беспокоят миалгии;
— лихорадка до 39,0° С;
— в ряде случаев макулопапулезная сыпь;
— лимфаденопатия;
— спленомегалия;
— в анализе крови нейтрофильный лейкоцитоз.
Системная красная волчанка.
Опорные диагностические признаки:
— болеют преимущественно женщины детородного возраста,
— начало обычно постепенное с появления общей слабости, лихорадки с последующим поражением суставов;
— отмечается двустороннее и симметричное поражение суставов с вовлечением в воспалительный процесс преимущественно мелких суставов кистей рук, запястий и коленных суставов, появляется диффузная отечность кистей рук, тендовагиниты;
— у большинства больных на щеках и носу развиваются фиксированные изолированные или сливные эритематозные пятна различных очертаний и величины с образованием фигуры «бабочки», зачастую вовлекая веки, лоб, уши, подбородок, шею, но не затрагивая носогубные складки, повышена чувствительность к ультрафиолетовым лучам,
— в периферической крови часто отмечаются лейкопения и лимфопения, увеличение СОЭ;
— в моче — стойкая протеинурия, цилиндры,
— выявляются LЕ-клетки, повышенные титры антител к нативной ДНК;
— исследование на антинуклеарные антитела положительно,
— у больных системной красной волчанкой могут развиться плеврит, перикардит, неврологические и психические расстройства, гемолитическая анемия и тромбоцитопения, эти больные могут давать ложноположительные реакции на сифилис.
Саркоидоз.
Опорные диагностические признаки:
_ наблюдается преимущественно у лиц до 40 лет, чаще женщин; *
— примерно в четверти случаев саркоидоз начинается остро с синдрома общей интоксикации, поражения легких, полиартрита и, зачастую, появления узловатой эритемы;
— обычно полиартрит добавочный и симметричный с поражением голеностопных и коленных суставов, могут поражаться также суставы кистей рук, лучезапястные и локтевые суставы,
— СОЭ повышена;
— у большинства больных при рентгенографии грудной клетки выявляется увеличение прикорневых лимфатических узлов;
— в пораженных суставах рентгенологически определяется остеопороз;
Остеоартроз.
Опорные диагностические признаки:
— встречается преимущественно у лиц после 40 лет;
— системные проявления отсутствуют;
— чаще всего поражаются запястно-пястный сустав большого пальца, плюснефаланговый сустав большого пальца, дистальные межфаланговые суставы кисти;
— нередко в процесс вовлекаются проксимальные межфаланговые, коленные, тазобедренные, акромиально-ключичные суставы и позвоночник (особенно С5—С7 и L3-S1),
— поражение коленных суставов и суставов кистей рук и стоп может походить на воспалительные заболевания при наличии покраснения, припухлости и болезненности,
— при первичном остеоартрозе поражение, как правило, симметричное, нередко множественное;
— боль усиливается при движении или нагрузке на сустав к концу дня, при охлаждении и в сырую погоду и уменьшается в покое и тепле;
— крепитация при пассивных и активных движениях,
— общий анализ крови, биохимические исследования и исследование на ревматоидный фактор в норме;
— рентгенологические изменения на начальных стадиях заболевания могут отсутствовать из-за отставания от клинических проявлений, в последующем развиваются сужение суставной щели, субхондральный остеосклероз, краевые остеофиты и субхондральные кисты, кисты в эпифизах, изменение формы эпифизов.
Системная склеродермия.
Опорные диагностические признаки:
— на ранней стадии у 25% больных отмечается полиартрит с преимущественным поражением межфаланговых суставов кисти;
— отек мягких тканей, пальцы утолщены, похожи на сосиски,
— у 85% больных наблюдается синдром Рейно,
— в анализе крови увеличение СОЭ, иногда нормоцитарная анемия;
— в половине случаев обнаруживаются антинуклеарные антитела и гипергаммаглобулинемия,
— у трети больных выявляется ревматоидный фактор,
— специфичным признаком является обнаружение антител к ядрышкам и центромерам хромосом.
Дерматомиозит и полимиозит.
Опорные диагностические признаки:
— артралгии и артриты встречаются у половины больных,
— поражаются мелкие суставы кисти (как при ревматоидном ар грите);
— слабость и атрофия мышц плечевого пояса и бедер.
Аллергический артрит.
Опорные диагностические признаки:
— начинается остро, чаще после лечения антибиотиками (пенициллин и др.);
— появляется уртикарная, иногда пятнисто-папулезная, сыпь, эритема над суставами, которые отечны и болезненны при движениях, характерно поражение тыла стопы и плюс- не-фаланговых суставов;
— может быть лихорадка,
— возможны эозинофилия, повышение СОЭ.
В группу кристаллических артритов входят: подагра (отложения урата натрия), псевдоподагра (отложения пирофосфата кальция дигидрата), апатитная болезнь (отложения гидроксиапатита).
Подагра.
Опорные диагностические признаки:
— обычно встречается в среднем возрасте, чаще у мужчин;
_ в большинстве случаев заболевание начинается с сильной
боли и покраснения первого плюснефалангового сустава (у 75% больных), чаще ночью;
— реже поражаются голеностопные и коленные суставы, суставы стоп, межфаланговые суставы пальцев и преднадколенниковая сумка;
— приступ провоцируют употребление алкоголя, оперативные вмешательства, голодание, фуросемид, тиазидные диуретики;
— течение рецидивирующие;
— отложение кристаллов урата натрия в мягких тканях приводит к образованию тофусов и вызывает тендовагинит,
- мочекаменная болезнь;
— приступ подагры сопровождается субфебрильной температурой тела;
— СОЭ повышена;
— содержание мочевой кислоты в сыворотке крови выше 325 мкмоль/л;
— в моче и синовиальной жидкости — кристаллы уратов;
— в начале болезни рентгенологические данные в пределах нормы, на поздней стадии — в костях эрозии, окруженные зоной остеосклероза.
Пирофосфатная артропатия (псевдоподагра).
Опорные диагностические признаки:
— обычно встречается у людей среднего и пожилого возраста;
— в большинстве случаев начинается остро с болей, покраснения, отека и ограничения подвижности в коленном или лучезапястном суставах, реже в голеностопном суставе;
— может быть повышение температуры тела и лейкоцитоз в периферической крови;
— при рентгенографии выявляется обызвествление хряща, синовиальной оболочки и сухожилий в области пораженного сустава.
Для апатитной болезни характерно поражение плечевого сустава и сухожилия надкостной мышцы.
Васкулиты.
Артриты чаше всего возникают в случае поражения мелких сосудов (геморрагический васкулит, например). Более редкие причины артрита — узелковый периартериит, гигантоклеточныц артериит и гранулематоз Вегенера. Сочетание васкулита с поражением мелких сосудов и артрита наблюдается также при ревматоидном артрите, системной красной волчанке, инфекционном эндокардите, гепатите В.
АРТРАЛГИИ
Артралгии встречаются при многих заболеваниях как инфекционной, так и неинфекционной природы. Артралгии — частый симптом инфекционного заболевания как составной компонент синдрома общей инфекционной интоксикации (грипп, ОРЗ, ангина и др.). При некоторых инфекциях артралгия — самостоятельный признак, являющийся проявлением клинико-патогенетических особенностей заболевания: псевдотуберкулез и кишечный иерсиниоз, бруцеллез, хламидиозы, эризипелоид, болезнь Лайма и т. д. Достаточно часто встречаются вирусные полиартриты (грипп, эпидемический паротит, краснуха, ветряная оспа, гепатиты А и В, лихорадка реки Росс, вирус Эпштейна-Барр, цитомегаловирус, парвовирусы, ВИЧ). Поражаются симметричные суставы, обычно кистей и стоп, симптомы артрита выражены умеренно, изменения полностью обратимы. Вирусные полиартриты заканчиваются быстрым самостоятельным выздоровлением. При ВИЧ-инфекции наблюдается подострый олигоаргрит с асимметричным поражением суставов и сыпь, которая иногда похожа на псориатическую. Артралгия и артриты могут быть обусловлены гнойной инфекцией (гонококковой, стафилококковой, стрептококковой).
Трудности дифференциальной диагностики артралгий связаны с необходимостью учета пола и возраста больного, локализации артрита, анамнеза заболевания, принимаемых лекарственных средств и некоторых других.
Наиболее часто артралгии неинфекционной природы связаны с остеоартрозом (хронический моно- или полиартрит). Вместе с тем, поражение суставов наблюдается при коллагенозах, сахарном диабете, нарушениях гемостаза, спондилоартропатиях инфекционном эндокардите, ревматизме, васкулитах, раке легкого, гемохроматозе, саркоидозе, гиперпаратиреозе, болезни Педжета [Мерта Дж., 1999].
Остеоартроз может быть первичным и вторичным. Первичный остеоартроз характеризуется симметричным поражением нескольких суставов. Вторичный остеоартроз возникает чаще после травмы, поэтому поражение суставов обычно асимметричное.
Сыпь и мигрирующая артралгия, а также гнойный моно- или олигоартрит могут быть проявлениями диссеминированной гонококковой инфекции. Артрит и сакроилеит характерны для бруцеллеза и спондилоартропатий.
Артралгия и артриты очень часто наблюдаются при коллагенозах (системной красной волчанке, системной склеродермии, дерматомиозите) и васкулитах (узелковом периартериите, гигантоклеточном артериите, гранулематозе Вегенера, геморрагическом васкулите, болезни Бехчета).
Артралгия при злокачественных новообразованиях может быть как паранеопластической, так и вызванной метастазами в кости. Паранеопластическая артралгия наблюдается при остром лейкозе, лимфомах, нейробластомах. При раке легкого развивается гипертрофическая остеоартропатия, для которой характерны симметричная деформация длинных трубчатых костей (особенно в области голеностопного и лучезапястного суставов) и пальцев (в виде барабанных палочек), артралгия, реже олиго- и полиартрит. Метастазы в суставы (обычно в коленный) наблюдаются при раке легкого и молочной железы.
К редким причинам артралгии и артритов относят саркоидоз, гемохроматоз, сывороточную болезнь, синдром Шегрена.
Побочное действие лекарственных средств очень часто проявляется артралгией и артритом. Характерно симметричное поражение суставов кистей. Некоторые лекарственные средства могут вызывать артралгию и артриты. К препаратам, вызывающим волчаночный синдром, относятся гидралазин, изониазид, метилдофа, прокаинамид, противосудорожные средства (фенитоин), хлорпромазин. Амоксициллин, гипотензивные средства, карбимазол, миансерин, нитрофурантоин, триметоприм/сульфаметоксазол также вызывают артралгии. Диуретики, особенно тиазидные и фуросемид, могут вызывать подагру.
При тиреотоксикозе иногда наблюдается псевдоподагра, а также отек и утолщение дистальных фаланг пальцев кисти. При гипотиреозе развивается вторичный остеоартроз
В детском возрасте наряду с инфекциями причинами артралгий и артритов являются:
— воспалительные заболевания (ювенильный ревматоидный артрит, олигоартрит, полиартрит, синдром Стилла, ювенильный анкилозирующий спондилит, псориатический артрит, артриты при воспалительных заболеваниях кишечника),
— болезни крови (талассемии, серповидноклеточная анемия, гемофилия);
— злокачественные новообразования (лейкозы, лимфомы, нейробластома);
— патология опорно-двигательного аппарата (остеохондропатия головки бедренной кости, эпифизеолиз головки бедренной кости, рассекающий остеохондроз, хондромаляция надколенника);
— геморрагический васкулит;
— травматический артрит;
— злокачественные опухоли костей, хрящей, синовиальных оболочек,
— психические нарушения
Артралгия у пожилых не всегда обусловлена остеоартрозом С возрастом увеличивается риск ревматической полимиалгии, болезни Педжета, ишемического некроза костей, подагры, псевдоподагры, злокачественных новообразований, сопровождающихся артралгиями.
МИАЛГИИ
Кроме инфекционных заболеваний миалгии встречаются при полимиозите, который при наличии сопутствующего поражения кожи называется дерматомиозитом.
Опорные диагностические признаки:
— чаще поражает женщин;
— обычно начинается постепенно, но иногда может быть острое начато с синдрома общей интоксикации, лихорадки до 38,0-39,0° С, болей в мышцах, быстро нарастающей мышечной слабости, яркой эритемы на лице, туловище и конечностях,
— симметрично поражаются мышцы проксимальных отделов конечностей, особенно тазового пояса, что не позволяет больным самостоятельно встать, сесть, поднять ногу; при вовлечении мышц плечевого пояса ограничивается возможность поднять руку, причесаться, одеться,
— мышцы при пальпации плотные, болезненные, увеличены в объеме;
— поражение кожи происходит преимущественно на открытых частях тела, полиморфно, но характерным считается периорбитальный отек, особенно в острых случаях, и эритема с лиловым оттенком в областях верхних век в виде «очков», переносицы, щек, лба, шеи, грудной клетки в зоне декольте, над суставами, может сопровождаться шелушением и мучительным зудом;
— в крови повышены уровни креатинкиназы, альдолазы, аспартатаминотрансферазы и лактатдегидрогеназы
МАСКИ ИНФЕКЦИОННОЙ ДИАРЕИ
Инфекционные заболевания, протекающие с синдромами гастроэнтерита, энтероколита и колита встречаются часто Так, за один год в лечебное отделение кишечных инфекций на 40 коек поступает до 30 больных (—5%) с диареями неинфекционной природы.
К таким заболеваниям неинфекционной природы относятся отравления грибами, суррогатами алкоголя, сульфаниламидами, а также неспецифический язвенный колит, новообразования кишечника, болезнь Крона, синдром раздраженного кишечника. целиакия, постхолецистэктомический синдром, хронический панкреатит (в том числе алкогольный), синдром оперированного желудка, онкологические заболевания и др.
В данном разделе опорные диагностические признаки неспецифического язвенного колита, синдрома раздраженного кишечника рассматриваться не будут, гак как соответствующие описания этих заболеваний выделены в специальные разделы
Отравления ядовитыми грибами всегда сопровождаются спонтанной рвотой, болью в животе, иногда желтухой, ануриеи, что нередко вызывает затруднения при дифференциальном диагнозе данных заболеваний от отравления стафилококковым энтеро токсином, сальмонеллезом, лептоспирозом, ботулизмом и пр
ОТРАВЛЕНИЯ ЯДОВИТЫМИ ГРИБАМИ
Отравление бледной поганкой
Опорные диагностические признаки:
— через 5—6 ч появляются неукротимая рвота, боль в животе кровавый понос;
— печеночная и почечная недостаточность присоединяются через 2—3 дня (желтуха, анурия);
— максимальное расширение зрачков;
— падение артериального давления;
— кома;
— смертность выше 50%.
Отравление мухоморами ; «
Отравления мухоморами встречаются редко из-за ярких внешних признаков этих ядовитых грибов.
Опорные диагностические признаки:
— через 2 ч после употребления грибов появляется рвота;
— повышенные саливация, потоотделение,
— боль в животе;
— одышка, бронхорея;
— брадикардия, падение артериального давления,
— судороги, бред, галлюцинации,
— коматозное состояние.
Отравление строчками
При хорошей кулинарной обработке (длительное кипячение) эти грибы не токсичны
Опорные диагностические признаки:
— рвота, понос;
— через 10 ч появляется желтуха,
— моча темного цвета (гемоглобинурия);
— болезненность печени (особенно при пальпации).
Отравление ядовитыми сыроежками, волнушками
Опорные диагностические признаки:
__ острый гастроэнтерит;
__ падение артериального давления.
ОТРАВЛЕНИЯ СУРРОГАТАМИ АЛКОГОЛЯ
При отравлении различными суррогатами алкоголя клиническая картина нередко схожа с отравлением этиловым спиртом. Эти отравления нередко приходится дифференцировать с острыми кишечными инфекционными заболеваниями, протекающими с синдромом гастроэнтерита, с другими инфекционными заболеваниями (менингококкемия, сыпной тиф и др ) в период психотропного возбуждения.
Отравление спиртом этиловым. Смертельная доза (96° этилового спирта) 300 мл и более. После приема внутрь токсической дозы этилового спирта быстро развивается коллаптоидное состояние.
Опорные диагностические признаки:
— холодная липкая кожа, покраснение лица, понижение температуры тела,
— повторная рвота, непроизвольное мочеиспускание и дефекация;
— сужение зрачков, при значительном расстройстве дыхания — расширение зрачков;
— дыхание замедленное, с клокотанием в груди, при паузе — цианоз лица;
— пульс частый, низкое артериальное давление;
— судороги;
— возможна аспирация рвотных масс, ларингоспазм;
— смерть — от остановки дыхания и сердечно-сосудистой недостаточности.
Гидролизный и сульфитный спирты представляют собой этиловый спирт, полученный из древесины путем гидролиза Они олее токсичны, чем этиловый спирт (в 1,1~1,4 раза), вследствие наличия некоторых примесей — метилового спирта, карбонильных соединений и др. Симптомы такие же как и при отравлении этиловым спиртом.
Денатурат — технический спирт, содержащий значительное количество примесей (метиловый спирт, альдегид И др ), Чго обусловливает большую его токсичность, чем этилового спирта Симптомы такие же, как и при отравлении этиловым спиртом
Спирт муравьиный по характеру действия приближается к метиловому спирту, смертельная доза составляет около 150 мл
Отравление метиловым спиртом
Опорные диагностические признаки:
— нарушение зрения (редко);
— выраженное психомоторное возбуждение;
— делириозное состояние;
— острая почечная недостаточность через 2-4 сут.
Одеколоны и лосьоны — распространенные косметологические средства, имеют в своем составе до 60% этилового спирта, метиловый спирт, альдегиды, эфирные масла и другие примеси, что обусловливает большую их токсичность, чем этилового спирта.
ОТРАВЛЕНИЕ СУЛЬФАНИЛАМИДАМИ
Опорные диагностические признаки:
— при отравлениях легкой степени тяжести отмечается диспепсия, тошнота, рвота, головокружение, общая слабость
— при тяжелых отравлениях с образованием сульфгемоглобина и метгемоглобина в крови развивается резкий цианоз слизистых оболочек,
— психомоторное возбуждение, бред, сопорозное состояние,
— возможен гемолиз крови с желтухой и появлением гемоглобина в моче;
— возможна анафилактическая форма агранулоцитоза с выраженной тромбоцитопенией и гемолитической анемией некротической ангиной,
— при закупорке мочевых путей — боли в поясничной области, гематурия, острая почечная недостаточность
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Злокачественные опухоли желудочно-кишечного тракга часто сопровождаются дисфункцией кишечника, что заставляет врача дифференцировать эти серьезные заболевания с бактериальными кишечными инфекциями, амебиазом, глистными инвазиями и пр. Особенно затруднительна постановка диагноза в начале заболевания.
Помимо рака могут встречаться лимома толстой кишки, лимфогранулематоз кишечника, при котором поражается слепая кишка.
Рак тонкой кишки
Опорные диагностические признаки:
— инфекционная интоксикация отсутствует,
— постепенное начало диареи;
— дисфункция кишечника, рвота, видимая перистальтика;
— в поздних стадиях исхудание, общая слабость,
— синдром нарушения всасывания;
— сужение просвета кишки
Рак толстой кишки *
Опорные диагностические признаки:
— кишечный дискомфорт на фоне нормальной до этого деятельности кишечника;
— общая слабость, лихорадка, анемия,
— острая кишечная непроходимость;
— отсутствие выраженной интоксикации;
— преобладание кровотечения над диареей.
БОЛЕЗНЬ КРОНА
Опорные диагностические признаки:
встречается у лиц среднего возраста (45—60 лет);
~~ интоксикация практически отсутствует;
— периодические кишечные кровотечения в виде небольших потерь крови с калом или массивных острых кровотечений,
— огромное значение имеет рентгенологическое исследование кишечника.
ЦЕЛИАКИЯ
Целиакия (глютенчувствительная энтеропатия, идиопатическая стеаторея, нетропическая спру) — хроническое и прогрессирующее заболевание, характеризующееся диффузной атрофией слизистой оболочки кишки, которая развивается в результате непереносимости белка (глютена) клейковины злаков. Тяжесть заболевания оценивается в зависимости от выраженности синдрома мальабсорбции и продолжительности болезни.
Опорные диагностические признаки:
— диарея с полифекалией;
— снижение массы тела;
— гиповитаминоз;
— признаки дефицита кальция;
— анемия;
— при тяжелом течении отеки.
Диагностические процедуры:
— эзофагодуоденоскопия и прицельная биопсия слизистом оболочки из дистального отдела двенадцатиперстной или тощей кишки;
— копрограмма;
— гистологическое исследование биоптата;
— сывороточные иммуноглобулины;
— холестерин крови;
— общий белок и белковые фракции.
ПОСТХОЛЕЦИСТЭКТОМИЧЕСКИЙ СИНДРОМ
Постхолецистэктомический синдром — условное обозначение различных нарушений, рецидивирующих болей и диспепсических проявлений, возникающих у больных после холецистэктомии.
Спазм сфинктера Одди, дискинезия внепеченочных желчных протоков, желудка и двенадцатеперстной кишки, микробная
контаминация, гастродуоденит, длинный пузырный проток после холецистэктомии могут быть причиной некоторых симптомов входящих в данный синдром, который следует расшифровать по результатам обследования.
Диагностические исследования:
— АсАТ, АлАТ, ЩФ, ГГТП;
— исследование порций А и С дуоденального содержимого, включая бактериологический;
— копрограмма, кал на дисбактериоз и гельминты;
— кал на скрытую кровь;
— ректороманоскопия;
— иригоскопия;
— ЭКГ;
— ЭРХПГ;
— УЗИ.
Обязательна консультация хирурга, колопроктолога.
ПАНКРЕАТИТЫ
Острый панкреатит — острое воспаление поджелудочной железы, проявляющееся болями в верхней половине живота и повышением уровня панкреатических ферментов в крови и моче, при котором клинические и гистологические изменения полностью разрешаются после прекращения действия этиологического фактора.
Хронический панкреатит алкогольной этиологии. Другие хронические панкреатиты (хронический панкреатит неуточненной этиологии, инфекционный, рецидивирующий).
Хронический панкреатит — прогрессирующее заболевание поджелудочной железы, характеризующееся появлением во время обострения признаков острого воспалительного процесса, постепенным замещением паренхимы органа соединительной тканью и развитием недостаточности экзо- и эндокринной функции железы.
Хронический панкреатит в клинике подразделяется на об- структивный, кальцифицирующий, паренхиматозный. В его патоморфологической основе лежит сочетание деструкции ацинарного аппарата с прогрессирующим воспалительным процессом, приводящим к атрофии, фиброзу (циррозу) и нарушениям
в протоковой системе поджелудочной железы, преимуществен но за счет развития микро- и макролитиаза Диагностические исследования:
— АсАТ, АлАТ, ЩФ, ГГТП,
— общий билирубин и его фракции,
— амилаза крови,
— липаза крови,
— копрограмма,
— сахар крови, !
— кальции крови,
— общий белок и его фракции,
— обзорная рентгенография брюшной полости;
— УЗИ, в т ч поджелудочной железы,
— ЭРХПГ
Дополнительно по показаниям могут быть выполнены
— лапароскопия с прицельной биопсией поджелудочной железы,
— КТ поджелудочной железы,
— коагулограмма,
— исследования сахара крови после приема глюкозы (сахарная кривая)
СИНДРОМ ОПЕРИРОВАННОГО ЖЕЛУДКА (ДЕМПИНГ И ДР.)
Последствия желудочной хирургии включают функциональные и структурные нарушения после резекции желудка и различных вариантов ваготомии и анастомозов, проявляющиеся астеновегетативным, диспепсическим и нередко болевым синдромами
Диагностические исследования:
— гематокрит,
— ретикулоциты,
— сывороточное железо,
— общий билирубин,
— сахар крови и сахарная кривая,
— общий белок и его фракции,
— холестерин, натрий, калий, кальции крови,
— копрограмма,
— диастаза мочи,
— ЩФ
— гистологическое исследование биоптата,
— кал на дисбактериоз,
_ ЭФГДС с биопсией,
— ректороманоскопия,
— УЗИ,
— ЭКГ
УВЕЛИЧЕНИЕ ПЕЧЕНИ И СЕЛЕЗЕНКИ
УВЕЛИЧЕНИЕ ПЕЧЕНИ
Кроме заболеваний, протекающих с желтухой, увеличение печени характерно для жирового гепатоза, гемохроматоза, амилоидоза
Жировой гепатоз (стеатоз печени)
Опорные диагностические признаки:
— наблюдается при алкоголизме, выраженной тучности, сахарном диабете, хронических заболеваниях желудочно-кишечного тракта,
— могут быть жалобы на чувство полноты или давления в подложечной области,
— печень увеличена, с закругленным краем, гладкой поверхностью, чувствительна при пальпации,
— активность ферментов печени в норме или отмечается легкое повышение щелочной фосфатазы и аминотрансфераз при алкогольной этиологии — с преобладанием ACT и повышением ГГТГТ,
— при УЗИ и морфологическом исследовании гепатобиоптатов — характерные изменения
Гемохроматоз
Опорные диагностические признаки:
— встречается чаще у мужчин и обычно развивается после 40 лет,
~~ У больного может быть сахарный диабет,
— на протяжении ряда лет беспокоит слабость, повышенная утомляемость, похудание, снижение либидо, часто боль в правом подреберье, суставах;
— возможны атрофия яичек, дымчатый или бронзовый оттенок кожи открытых частей тела;
— печень плотная, гладкая, край острый, иногда болезненный при пальпации;
— содержание сывороточного железа более 27 мкмоль/л, насыщение железом трансферрина превышает 60%, резко повышен уровень ферритина в сыворотке крови.
Амилоидоз
Опорные диагностические признаки:
— первичный амилоидоз развивается обычно после 40 лет, чаще у мужчин, вторичный — при ревматоидном артрите и других хронических воспалительных заболеваниях;
— жалобы на слабость, отсутствие аппетита, снижение массы тела, возможны боли в области правого подреберья;
— кожа сухая, бледная;
— язык увеличен, печень плотная, малоболезненная;
— перемежающаяся или постоянная протеинурия;
— в крови гипоальбуминемия, повышено содержание щелочной фосфатазы.
УВЕЛИЧЕНИЕ СЕЛЕЗЕНКИ
Увеличение селезенки в связи с гипертрофией происходит при гемолитических анемиях (см. «желтухи»), в связи с инфильтрацией за счет экстрамедуллярного гемопоэза — при хронических лейкозах (истинная полицитемия, хронический миелолейкоз).
Истинная полицитемия
Опорные диагностические признаки:
— чаше встречается после 40 лет;
— начинается постепенно и часто выявляется случайно,
— характерен зуд кожи, возникающий после купания в теплой воде;
— могут быть жалобы на головные боли, головокружение, шум в ушах, нарушения зрения, онемение кончиков пальцев, артралгии, кровоточивость десен, носовые кровотечения, боли в животе, быстрое насыщение во время еды;
— лицо красное, полнокровное;
— артериальное давление повышено;
— пальпируется значительно увеличенная селезенка, может быть увеличена печень,
— большое количество эритроцитов, высокие гемоглобин и гематокрит, СОЭ понижено, может быть нейтрофильный лейкоцитоз, повышенное количество базофилов, тромбоцитов.
Хронический миелолейкоз
Опорные диагностические признаки:
— заболевают лица среднего возраста;
— начинается постепенно со слабости, недомогания, быстрой утомляемости, чувства тяжести в левом подреберье, быстрой насыщаемости во время еды;
— при прогрессировании болезни появляется лихорадка, ночные поты;
— увеличена селезенка, может быть увеличение печени;
— анемия, выраженный лейкоцитоз с наличием всех клеток миелоидного ряда.
ГЕПАТОЛИЕНАЛЬНЫЙ СИНДРОМ
Увеличение печени и селезенки за счет иммунной гиперплазии ретикулоэндотелиальной системы происходит при милианом туберкулезе, за счет злокачественной клеточной инфильтрации при лимфоидных лейкозах (хронический лимфолейкоз и гипермакроглобулинемия Вальденстрема).
Милиарный туберкулез
Опорные диагностические признаки:
~~ развивается у иммунокомпрометированных лиц;
— начинается остро или постепенно с лихорадки, потливости, отсутствия аппетита, похудания;
~~ возможен кашель;
— характерны лимфаденопатия, увеличение печени и селезенки;
— на глазном дне нередко выявляются туберкулезные бугорки,
— в анализе крови признаки анемии, лейкопения или лейкоцитоз с лимфопенией;
— на повторных рентгенограммах грудной клетки могут быть видны милиарные изменения в легких, которые лучше определяются компьютерной аксиальной томографией,
— туберкулиновая проба зачастую отрицательна,
— повторные посевы мокроты, мочи могут дать положительный результат на микобактерии туберкулеза,
— исследование биоптата увеличенного лимфатического узла зачастую выявляет характерные гистологические изменения и микобактерии — при посеве.
Хронический лимфолейкоз
Опорные диагностические признаки:
— чаще поражает пожилых женщин после 50 лет;
— характерно увеличение периферических лимфатических узлов, которое становится постоянным;
— наблюдается продолжительный абсолютный лимфоцитоз свыше 5 • 109/л.
Макроглобулинемия Вальденстрема
Опорные диагностические признаки:
— встречается у пожилых людей;
— начинается постепенно с жалоб на понижение трудоспособности, ослабление зрения, головокружение и головную боль, одышку;
— учащаются простудные заболевания, появляется кровоточивость десен и слизистой оболочки носа;
— кожа бледная, периферические лимфоузлы, печень и селезенка увеличены;
— нормохромная анемия, СОЭ резко увеличена до 30— 100 м м/ч
— в крови повышено количество иммуноглобулинов класса М
— печень и селезенка увеличены.
ЖЕЛТУХИ
При постановке диагноза вирусного гепатита нередко проводится дифференциальный диагноз со многими «неинфекционныхми желтухами» Ниже приводим характеристику этих неинфекиионных заболеваний.
ЖЕЛТУХА ЗА СЧЕТ ПРЕИМУЩЕСТВЕННО НЕКОНЪЮГИРОВАННОЙГИПЕРБИЛИРУБИНЕМИИ
Желтуха за счет преимущественно неконъюгированнои гипербилирубинемии бывает у лиц с гемолитической анемией, рассасыванием больших гематом и сниженной активностью глюкуронилтрансферазы билирубина.
К гемолитическим анемиям с заметным нарушением пигментного обмена относятся микросфероцитарная гемолитическая анемия, аутоиммунная гемолитическая анемия и пароксизмальная ночная гемоглобинурия.
Опорным диагностическим признаком гемолитической анемии является ретикулоцитоз, как правило, в три раза превышающий нормальные показатели.
Микросфероцитарная гемолитическая анемия (болезнь Минковского Шоффара)
Опорные диагностические признаки:
— больные часто жалуются на боли в области правого подреберья;
— умеренная желтушность кожи и склер, кожа, как правило, бледная;
— в анамнезе могут быть данные о наличии у больного в прошлом или у его родственников анемии, желтухи, желчно-каменной болезни, увеличения селезенки,
— увеличена селезенка, возможно увеличение печени,
— в анализе крови микросфероцитоз и полихроматофилия (ретикулоциты) эритроцитов;
— билирубин крови повышен за счет несвязанной фракции, обычно не выше 85 мкмоль/л, аминотрансферазы в норме.
Аутоиммунная гемолитическая анемия
Опорные диагностические признаки:
— чаще встречается у женщин;
— заболевание начинается остро или подостро с болей в животе, слабости, часто повышения температуры тела,
— у половины больных появляется желтуха, увеличивается селезенка, реже — печень и лимфатические узлы;
— в крови выявляется снижение гемоглобина, полихроматофилия за счет ретикулоцитоза, но не во всех случаях, иногда он может отсутствовать;
— билирубин крови повышен за счет неконъюгированной фракции до 85 мкмоль/л, аминотрансферазы в норме
Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели)
Опорные диагностические признаки:
— больной обращает внимание на темный цвет мочи по утрам;
— в момент осмотра или в анамнезе могут быть жалобы на рецидивирующие боли в животе невыясненного характера,
— в крови повышенное количество ретикулоцитов,
— в моче определяется гемосидерин
Синдром Жильбера
Снижение активности глюкуронозилтрансферазы наиболее часто встречается в виде легкой степени — синдром Жильбера
Опорные диагностические признаки:
— обычно выявляется у мужчин в 20—30-летнем возрасте, часто после употребления алкоголя или недостаточного питания,
— как правило, обследуемый жалоб не предъявляет и чувствует себя хорошо;
— в анамнезе зачастую имеются данные о наличии кратковременной желтухи в прошлом,
— общий билирубин крови до 100 мкмоль/л (обычно до 50 мкмоль/л), прямой — менее 20% от общего, аминотрансферазы в норме, признаков гемолиза нет
ЖЕЛТУХА ЗА СЧЕТ ПРЕИМУЩЕСТВЕННО КОНЪЮГИРОВАННОЙ ГИПЕРБИЛИРУБИНЕМИИ
Желтуха за счет преимущественно конъюгированной гипербилирубинемии бывает у лиц с паренхиматозным поражением печени, внутри- и внепеченочным холестазом и редко встречающимися наследственными конъюгированными гипербилирубинемиями
Наследственные конъюгированные гипербилирубинемии (синдромы Дабина—Джонсона и Ротора) характеризуются отсутствием повышения ферментов печени: аминотрансфераз и щелочной фосфатазы.
Синдром Дабина-Джонсона
Опорные диагностические признаки:
— наблюдается преимущественно у мужчин в возрасте до 25 лет, которые в большинстве случаев жалоб не предъявляют,
— кожа желтоватого цвета,
— может быть небольшое увеличение печени и чувствительность ее при пальпации,
— билирубин крови от 50 до 250 мкмоль/л,
— при биопсии печени в гепатоцитах выявляется темный буро-оранжевый пигмент.
Синдром Ротора
Опорные диагностические признаки:
— чаще проявляется у детей,
— подобен синдрому Дабина—Джонсона;
— при биопсии печень не изменена
ВНЕПЕЧЕНОЧНЫЙ ХОЛЕСТАЗ
Внепеченочный холестаз (механическая желтуха) характеризуется болями в животе, выраженным повышением в сыворотке крови уровней билирубина, преимущественно за счет конъюгированнои фракции, щелочной фосфатазы и холестерина при Нормальных или умеренно повышенных показателях аминотрансфераз. Кал обесцвечен, в моче уробилин отсутствует. Внепеченочный холестаз развивается преимущественно при желчнокаменной болезни, а также при раке головки поджелудочной железы и желчных протоков.
Желчнокаменная болезнь
Опорные диагностические признаки:
— отмечается преимущественно после 40 лет, чаще у тучных рожавших женщин;
— желтуха, как правило, развивается остро через 1—2 дня после болевого приступа в области правого подреберья, нередко с иррадиацией в правое плечо и ключицу, рвотой и повышением температуры тела,
— в анамнезе часто наличие холецистита или приступов болей в животе;
— болезненность при пальпации области желчного пузыря, положительные желчнопузырные симптомы;
— печень может быть несколько увеличена, селезенка в норме;
— лейкоцитоз, увеличенная СОЭ;
— уровни аминотрансфераз сыворотки крови слабо или умеренно повышены, быстро возвращаются к норме посте прекращения обструкции;
— уровень щелочной фосфатазы повышен, тимоловая проба в норме;
— при ультразвуковом исследовании в большинстве случаев выявляются конкременты желчевыводящих путей.
Рак головки поджелудочной железы
Опорные диагностические признаки:
— встречается чаще у мужчин в возрасте после 50 лет;
— заболевание, как правило, начинается постепенно со слабости, недомогания, ухудшения аппетита, болей в эпигастрии и правом подреберье, у половины больных до появления желтухи отмечается похудание, довольно часто - кожный зуд;
— печень увеличена, у половины больных пальпируется увеличенный, как правило, безболезненный желчный пузырь (симптом Курвуазье);
патология выявляется при ультразвуковом исследовании и компьютерной томографии.
Рак желчных протоков
Опорные диагностические признаки:
— заболевание развивается после 50 лет,
— начинается постепенно со слабости, недомогания, ухудшения аппетита, тупой боли в правом подреберье и эпигастрии, у части больных — кожного зуда;
— печень увеличена, нередко плотной консистенции, при раке общего желчного протока часто положительный симптом Курвуазье;
— патология выявляется при ультразвуковом исследовании и холангиографии.
ВНУТРИПЕЧЕНОЧНЫЙ ХОЛЕСТАЗ
Внутрипеченочный холестаз кроме паренхиматозных поражений печени наблюдается при первичном и метастатическом раке печени, первичном билиарном циррозе, доброкачественном послеоперационном внутрипеченочном холестазе, внутри- печеночном холестазе беременных и лекарственном холестатическом гепатите.
Рак печени
Опорные диагностические признаки:
— наиболее часто наблюдается после 40 лет, преимущественно у мужчин;
— начинается постепенно со слабости, ухудшения аппетита, боли в эпигастрии и области правого подреберья, зачастую тошноты и рвоты;
— печень значительно увеличена, плотной консистенции с неровной поверхностью, может быть чувствительной,
— при анализе крови выявляется анемия;
—- У большинства больных в сыворотке крови постоянно в высоких титрах определяется альфа-фетопротеин;
— патология выявляется при ультразвуковом исследовании и компьютерной томографии.
Первичный билиарный цирроз
Опорные диагностические признаки:
— встречается преимущественно у женщин среднею возраста;
— начинается постепенно со слабости и зуда, которые беспокоят больного длительное время,
— могут выявляться ксантелазмы и ксантомы,
— печень увеличена, плотная, с гладким краем;
— СОЭ повышена;
— уровни щелочной фосфатазы, гамма-глютамилтранспептидаза, холестерина значительно повышены, аминотрансферазы повышены слабо или умеренно,
— обнаруживаются антимитохондриальные антитела (АМА),
— при биопсии печени выявляются характерные изменения
Доброка чественный послеоперационный внутрипеченочный холестаз
Опорные диагностические признаки:
— наблюдается после больших и длительных операций с гемотрансфузией;
— желтуха развивается на 2—3-й день преимущественно за счет прямого билирубина;
— значительно повышен уровень щелочной фосфатазы при небольшом повышении уровня аминотрансфераз.
Внутрипеченочный холестаз беременных
Опорные диагностические признаки:
— развивается у некоторых женщин в III триместре беременности;
— в анамнезе желтуха при предыдущей беременности или приеме контрацептивных средств;
— желтуха слабая или умеренная, сопровождается зудом,
— наряду с повышением содержания прямого билирубина значительно повышен уровень щелочной фосфатазы и холестерина, активность аминотрансфераз повышена незначительно.
Лекарственный холестатический гепатит чаще всего развивается при приеме контрацептивных средств и аминазина, характеризуется значительным повышением щелочной фосфатазы и небольшим повышением аминотрансфераз.
Оральные контрацептивы вызывают желтуху с зудом у некоторых женщин, особенно при наличии внутрипеченочного холестаза при беременности в анамнезе.
Внутрипеченочный холестаз при применении аминазина
Опорные диагностические признаки:
— чаше развивается в течение 1—4 нед приема препарата;
— обычно поражение печени начинается остро с лихорадки, боли в области правого подреберья, желтухи и зуда, который может ей предшествовать;
— печень увеличена;
— в крови выявляется эозинофилия.
Кожный зуд
Одним из симптомов холестаза является кожный зуд При этом зуд может предшествовать появлению других симптомов и признаков холестаза. Сначала зуд может быть локализованным, поражая только области ладоней, стоп и участки кожи, подверженные трению или давлению (например, одеждой), зуд значительно усиливается в ночное время. Хотя в патогенезе холестатического зуда основная роль отводится накоплению желчных кислот в коже, содержание их в крови не всегда коррелирует с наличием или отсутствием зуда или с его тяжестью. Зуд, сопровождающий доброкачественную холестатическую желтуху беременных, наиболее выражен в III триместре беременности и прекращается после родов. Женщины, перенесшие холестатическую желтуху во время беременности, имеют высокий риск развития желтухи и зуда при применении оральных котрацептивов в дальнейшем. При первичном билиарном циррозе зуд обычно является первым проявлением заболевания. Как и при холестазе беременных, зуд может развиться при первичном билиарном Циррозе и во время беременности, но в отличие от холестаза беременных он не прекращается после родов.
Осмотр кожных покровов может выявить патологические изменения даже при отсутствии первичных морфологических элементов: на коже могут обнаруживаться вторичные морфологические элементы (экскориации вследствие расчесывания пациентом зудящих участков кожи). Тщательный сбор анамнеза и фискальное обследование (включающее пальпацию всех групп лимфатических узлов и пальцевое ректальное исследование) могут обнаружить причину зуда; кроме того, в дифференциальной диагностике этого симптома может помочь ряд скрининговых лабораторных и инструментальных исследований, таких как общий анализ крови, общий анализ мочи, печеночные функциональные тесты, исследование уровней электролитов и гормонов щитовидной железы крови, рентгенологическое исследование грудной клетки и т. д.
Генерализованный зуд у части больных появляется при сахарном диабете (приблизительно в 3% случаев), тиреотоксикозе (около 8% больных), гипотиреозе и др. Интенсивность зуда обычно не коррелирует с тяжестью диабета. Локализованный зуд гораздо чаще встречается при сахарном диабете, он может быть обусловлен вторичными грибковыми инфекциями кожи или слизистых, например, кандидозом ног. В редких случаях зуд может быть связан с железодефицитной анемией и прекращается после эффективного лечения. Зуд также описан у 15—50% больных эритремией. При этом зуд обычно значительно усиливается при перемене температуры — пациенты часто жалуются на интенсивный зуд после принятия душа. Зуд является также одним из наиболее частых кожных проявлений лейкоза. Приблизительно 6% пациентов лимфогранулематозом отмечают интенсивный генерализованный зуд. Зуд, как правило, начинается в области нижних конечностей, является постоянным и сопровождается ощущением жжения.
Зуд является редким неспецифическим симптомом злокачественных опухолей, чаще всего — рака поджелудочной железы и рака желудка. Зудом могут сопровождаться разнообразные неврологические расстройства. Диагноз устанавливается путем обследования, которое выявляет очаговую неврологическую симптоматику. Пароксизмальный зуд был описан при рассеянном склерозе. Интенсивный зуд в области ноздрей связывают с опухолями лобных долей головного мозга. Парестетическая боль в спине характеризуется зудом, локализованным в области спины медиальнее левой лопатки. Парестетическая боль в спине, по-видимому, является одной из форм периферической нейропатии Необъяснимый интенсивный зуд может встречаться у людей старше 70 лет в отсутствии ксеродермии и эмоциональных перегрузок.
Хроническая почечная недостаточность — наиболее частое системное заболевание, вызывающее зуд. По приблизительным оценкам, зуд отмечают почти 90% пациентов, которые страдают хронической почечной недостаточностью и которым проводится гемодиализ. Почти 50% таких пациентов больше всего страдают от зуда во время или непосредственно после сеанса гемодиализа
Таким образом, при проведении дифференциального диагноза заболеваний, сопровождающихся кожным зудом, необходимо учитывать следующие наиболее частые болезни неинфекционной природы.
— сахарный диабет;
— гипер- и гипотиреоз;
— миеломная болезнь;
— лимфомы (лимфогрануломатоз, неходжкинские лимфомы, грибовидный микоз и др.);
— железодефицитная анемия;
— лейкоз;
— эритремия;
— обструкция желчных путей (лекарственная, первичный билиарный цирроз, внепеченочная обструкция, внутрипеченочный холестаз беременных);
— уремия;
— неврологические и психические расстройства (опухоли головного мозга, рассеянный склероз, психогенный зуд, невротические экскориации, старческий зуд);
— карциноидный синдром;
— злокачественные опухоли (рак поджелудочной железы, глюкагонома, опухоли желудка);
— воздействие лекарственных препаратов (наркотики, амфетамин, аспирин, декстран, кодеин, полимиксин В, скополамин, этанол);
— заболевания желудочно-кишечного тракта (синдром мальабсорбции, гиповитаминоз А, гиповитаминозы группы В).
ПАРЕНХИМАТОЗНОЕ ПОРАЖЕНИЕ ПЕЧЕНИ
Паренхиматозное поражение печени характеризуется преимущественным повышением аминотрансфераз и кроме инфекционных болезней наблюдается при токсическом, лекарственном.
алкогольном, аутоиммунном гепатитах, гепатолентикулярной дегенерации и правожелудочковой сердечной недостаточности.
Лекарственный гепатит
Опорные диагностические признаки:
— наиболее часто развивается при длительном применении изониазида,
— через несколько недель его приема у 10% больных несколько повышаются уровни аминотрансфераз;
— у некоторых больных развивается тяжелый гепатит;
— могут наблюдаться периферические невропатии.
Алкогольный гепатит
Опорные диагностические признаки:
— жалобы на слабость, сниженный аппетит, тошноту, рвоту, боль в области правого подреберья, похудание;
— повышение температуры тела отмечается у половины больных;
— желтуха обычно небольшая, но при холестазе может быть выраженной;
— могут выявляться телеангиэктазии, пальмарная эритема, увеличение околоушных слюнных желез, гинекомастия, атрофия яичек, пальцы кистей рук в виде барабанных палочек, контрактура Дюпюитрена;
— печень увеличена, чувствительна при пальпации:
— селезенка может быть увеличена;
— характерно повышение уровня ACT, обычно не выше 300 мкмоль/л, коэффициент де Ритиса больше 1, ГГТП повышена больше, чем щелочная фосфатаза, альбумины снижены;
— характерны макроцитарная анемия, тромбоцитопения, может быть лейкоцитоз со сдвигом влево;
— при биопсии печени выявляются гепатоциты с крупными каплями жира, алкогольный гиалин (тельца Мэллори).
Аутоиммунный гепатит
Опорные диагностические признаки:
— чаще встречается у молодых женщин;
__ обычно начинается постепенно со слабости, ухудшения аппетита, артралгий, длительного повышения температуры тела, потемнения мочи;
__ у женщин наблюдается аменорея;
желтуха легкая или умеренная, на коже могут выявляться сосудистые звездочки;
— печень увеличена;
— умеренное повышение уровня аминотрансфераз;
— содержание гамма-глобулинов обычно повышено более чем в два раза, выявляется ревматоидный фактор;
— определяются антинуклеарные (ANA) и другие аутоантитела.
Гепатолентикулярная дегенерация (болезнь Вильсона-Коновалова)
Опорные диагностические признаки:
— заболевание проявляется преимущественно в подростковом и юношеском возрасте;
— начинается постепенно со слабости, недомогания, ухудшения аппетита;
— могут быть неврологические расстройства в виде дискоординации движений, тремора, усиливающегося при движениях, дизартрии, повышенного слюнотечения, сниженного интеллекта;
— желтуха небольшая или умеренная:
— печень и селезенка увеличены;
— в роговице вокруг периферии радужной оболочки выявляются отложения меди в виде колец Кайзера—Фляйшера;
— возможны проявления гемолитической анемии;
— микрогематурия;
— длительно сохраняется небольшое повышение уровня аминотрансфераз сыворотки крови;
— содержание церулоплазмина сыворогки крови менее 200 мг/л,
— в биоптате печени содержание меди свыше 250 мкг/ji сухой массы.
Правожелудочковая сердечная недостаточность
Опорные диагностические признаки:
~~ одышка, набухание шейных вен, отеки в области стоп и голеней;
— чувство тяжести и полноты в эпигастрии после еды, боли В области правого подреберья;
— печень увеличена, может быть чувствительной при пальпации;
— легкое или умеренное повышение уровня билирубина, аминотрансфераз и щелочной фосфатазы.
ПОРАЖЕНИЕ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ ПРИ НЕИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ
Поражение центральной нервной системы (ЦНС) может быть и при многих неинфекционных заболеваниях. Чаще всего из признаков поражения ЦНС встречается менингеальный синдром. С менингеальным синдромом могут протекать такие заболевания, как арахноидит, кровоизлияние в мозг (геморрагический инсульт), геморрагические менингиты, субарахноидальное кровоизлияние, невралгия затылочных нервов, опухоль головного мозга и др.
Ниже приводим краткое описание опорных диагностических признаков этих неинфекционных заболеваний.
Арахноидит
Арахноидит — серозное воспаление мягкой (паутинной) оболочки. Помимо инфекций может возникнуть также при черепно-мозговой травме, заболевании придаточных пазух носа
Опорные диагностические признаки:
— диффузная головная боль, рвота, болезненность при движении глазных яблок, головокружение;
— не резко выраженные очаговые симптомы;
— выраженный менингеальный синдром;
— повышение ликворного давления;
— в ликворе небольшое количество белка и клеток,
— усиление сосудистого рисунка и пальцевидных вдавлений при рентгенологическом исследовании.
Геморрагический инсульт
Геморрагический инсульт развивается при разрыве артерии при аневризме или в результате эритродиапедеза при колебаниях артериального давления и изменения функционального состояния сосудов.
Опорные диагностические признаки:
— внезапное начало после физических и нервных перегрузок;
— гиперемия лица, плеторический вид, громкое дыхание;
— потеря сознания, отсутствие реакции зрачков на свет;
— зрачок на стороне кровоизлияния может быть расширен, здесь же глазная щель меньше смыкается;
— быстрое развитие очаговых и общемозговых симптомов;
— расстройство дыхания, сердечной деятельности,
— расстройство функции тазовых органов;
— кровоизлияния в сетчатку;
— петехии на коже туловища;
— клонические и тонические судороги, повышение сухожильных рефлексов;
— повышение температуры тела;
— тахикардия, понижение артериального давления.
— эритроцитемия, гипергемоглобинемия,
— в ликворе — эритроциты со 2—3-х сут;
— в крови — возможен лейкоцитоз через 1 сут
Менингиты геморрагические характеризуются одним морфологическим признаком — пропитывание геморрагическим экссудатом оболочек мозга. Этиология может быть различной. Выделяют три формы геморрагического менингита: геморрагический лептоменингит, геморрагический менингоэнцефалит, геморрагический внутренний пахименингит. Геморрагические менингиты могут быть неинфекционной природы. Симптоматика похожа на менингит серозный или гнойный
Субарахноидальное кровоизлияние
Опорные диагностические признаки:
— острое начало с «кинжальным» ударом в голову;
— нестерпимая головная боль, нередко диплопия, рвота,
— интоксикация резко выражена сразу же;
~ температура тела повышается в первые сутки болезни,
— в крови лейкоцитоз в конце первых суток заболевания;
— в ликворе эритроциты от 1,5-3 млн (см. табл. 1).
Невралгии затылочных нервов
При выявлении менингеальных симптомов прежде всего следует определить истинный ли этот оболочечный признак, или он связан с болью в мышцах, радикулитом и т. п.
Нередко создается впечатление, что ригидность затылочных мышц, симптом Кернига выявляются, например, при невралгии затылочных нервов, возникающей при деформирующем спондиллезе.
Опорные диагностические признаки:
— боль в затылке, иррадиирующая в шею, усиливающаяся при сгибании головы,
— болезненность в месте выхода большого затылочного нерва (между сосцевидным отростком и верхним шейным позвонком), малого затылочного нерва (сзади грудино-ключично-сосцевидной мышцы);
— боль иррадиирует в зону между теменным бугром и сосцевидным отростком.
Опухоли головного мозга
В развитии синдромов опухоли головною мозга имеют значение повышение внутричерепного давления, воздействие опухоли на мозговую ткань в месте ее роста, по соседству и на расстоянии (дислокационныи синдром, дисциркуляторное расстройство в мозговом стволе, гидроэнцефалия).
Опорные диагностические признаки:
— общемозговые симптомы: головная боль, рвота, головокружение, замедление пульса и дыхания,
— застойные соски на глазном дне;
— угнетение сознания, оглушенность, дезориентированность. расстройство памяти;
— эпилептиформные припадки с потерей сознания,
— локальная болезненность при перкуссии черепа;
— температура тела повышается редко (чаще при абсцессе головного мозга):
__ дополнительную информацию можно получить при рентгенологическом и электроэнцефалографическом обследовании.
ГЕМАТОЛОГИЧЕСКИЕ МАСКИ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Помимо инфекционных болезней гематологические изменения могут быть при многих заболеваниях неинфекционной природы. Ниже приводятся краткие описания патологических форм неинфекционных заболеваний с анемией, при повышенном содержании эритроцитов, с лейкоцитозом и другими гематологическими изменениями.
АНЕМИИ
Анемия — состояние, характеризующееся снижением содержания в крови гемоглобина и в большинстве случаев эритроцитов. Все анемии являются вторичными и обычно представляют собой проявление основного заболевания. Сложности дифференциальной диагностики анемий связаны с большим количеством факторов, лежащих в основе их развития [Дворецкий Л. И., 1999]. В основе диагностики анемий лежит синдромологический подход, так как каждый из патогенетических вариантов заболевания представляет собой отдельный анемический синдром (железодефицитной анемии, гемолитической анемии и т. д.). В дальнейшем остается «только» выявить заболевание (или патологический процесс), лежащее в основе данного анемического синдрома (выявление причины анемии у конкретною больного).
По преобладающему механизму развития анемии можно выделить следующие патогенетические варианты:
— железодефицитные;
— сидероахрестические (железонасыщенные);
— железоперераспределительные,
~~ В12—дефицитные и фолиеводефицитные;
~~ гемолитические;
~~ анемии при костномозговой недостаточности;
— анемии при уменьшении объема циркулирующей крови;
— анемии со смешанным механизмам развития.
В основе определения патогенетического варианта лежат данные лабораторного исследования. В большинстве случаев достаточно правильно оценить показатели гемограммы (количество эритроцитов, цветовой показатель или среднее содержание гемоглобина в эритроците, количество ретикулоцитов, количество лейкоцитов с подсчетом формулы крови, количество тромбоцитов), содержание железа в сыворотке, общую железосвязывающую способность сыворотки и данные исследования пункта- та костного мозга. Дополнительно может проводиться определение содержания гаптоглобина и ферритина в сыворотке, количества сидеробластов в костном мозге, запасов железа с помощью десфералового теста, активности ферментов в эритроцитах, изучение картины костного мозга при трепанобиопсии, электрофоретических параметров гемоглобина, осмотической резистентности эритроцитов, обнаружение антиэритроцитарных антител (прямая проба Кумбса).
По значению цветового показателя (ЦП) все анемии разделяются на две большие группы. К анемиям, при которых ЦП выше 0,95 относят В12-дефицитную анемию, фолиеводефицитную анемию, гемолитические анемии, анемию при костномозговой недостаточности. Для гемолитических анемий характерным является повышение количества ретикулоцитов, чего не наблюдается при остальных анемиях этой группы.
К группе анемий со сниженным ЦП (ниже 0,85) относятся анемии с нормальным или повышенным (сидероахрестические, гемолитические анемии) и со сниженным (железодефицитные, железоперераспределительные анемии) содержанием сывороточного железа.
Повышение содержания эритроцитов возможно у здоровых людей в условиях высокогорья, у летчиков, у здоровых лиц при недостаточном поступлении жидкости в жаркое время.
Увеличение же количества лейкоцитов чаше всего связано с системными заболеваниями крови, что уже рассматривалось в разделе «Лимфаденопатия».
Наряду с лейкозами, системными заболеваниями органов кровообращения встречаются так называемые лейкемоидные реакции [Тушинский М. Д., Ярошевский А. Я., 1959]. В этих случаях в периферической крови появляется большое количест
во молодых клеток, обычно встречающихся только в кроветворных органах. Эти клетки преобладают, вытесняя нормальные.
При подобной ситуации имеются данные по составу крови принципиально отличающие их от лейкоза:
— при таких реакциях нет обязательного поражения всей кроветворной системы (системной метаплазии);
— наблюдающиеся изменения в кроветворных органах нестойки, подвергаются обратному развитию;
— можно всегда найти этиологический агент, вызвавший эту реакцию.
Лейкемоидные реакции возможны при туберкулезе, малярии, сифилисе, сепсисе, псевдомембранозном колите.
При дифференциальном диагнозе между лейкемоидной реакцией и лейкозом большое значение придается увеличению при хроническом миелозе в крови содержания эозинофильных и базофильных элементов, чего не бывает при лейкемоидных реакциях.
Таким образом, лейкемоидные реакции по своему характеру могут быть различными: напоминать хронический миелоз, приближаться к миелобластическим лейкозам и, наконец, характеризоваться появлением моноцитарных и лимфатических клеток.
Из анемий неинфекционной природы чаще всего встречаются железодефицитная, постгеморрагическая и гемолитическая анемии, с которыми и проводится дифференциальный диагноз малярии, геморрагических лихорадок, лептоспироза и др., также сопровождающихся снижением количества эритроцитов.
Анемии, связанные с недостатком железа
Анемии, связанные с недостатком железа, довольно разнообразны. К ним относятся ранний и поздний хлороз и так называемые ахлоргидридные железодефицитные анемии. Клиника этих анемий очень близка, поэтому излагается вместе, хотя между этими заболеваниями полной идентичности нет.
Опорные диагностические признаки железодефицитной анемии:
~~ быстрая утомляемость, сонливость, особенно по утрам; сердцебиения, шум в ушах; головокружения;
~~ кожа с выраженной бледностью; щеки и ушные раковины резко гиперемированы, что нередко мешает выявить малокровие; слизистые оболочки полости рта бледные; желтухи нет;
— тахикардия, артериальное давление низкое; метеоризм, запоры; селезенка не увеличена;
— прием пищи вызывает чувство тяжести под ложечкой тошнота, рвота;
— морфология крови характерна, но не специфична — гипохромная анемия, нормальное количество лейкоцитов
При железодефицитных анемиях, в отличие от малярии, лептоспироза и геморрагических лихорадок, отсутствует синдром инфекционной интоксикации с повышением температуры тела, с типичной температурной кривой (малярия, например), а также желтуха.
Анемии от повторных длительных кровопотерь
Анемии от повторных длительных кровопотерь развиваются на почве больших или меньших повторных кровотечений, но могут развиться и после однократного кровотечения при недостаточной регенерации крови. Развитие и выраженность таких анемий зависят от величины кровопотери и от особенностей красного костного мозга к регенерации. Повторные кровопотери истощают костный мозг.
Причины кровопотерь — язва желудка, маточные кровотечения у женщин, геморроидальное кровотечение, чаще у мужчин
Развивается обострение основного заболевания. Больные жалуются на сильную общую слабость, отеки нижних конечностей Иногда отмечается субфебрильная температура тела.
В крови помимо низкого содержания гемоглобина, понижения количества эритроцитов, падения цветного показателя развиваются анизоцитоз, пойкилоцитоз, снижается количество ретикулоцитов.
При постановке диагноза и дифференциальным в диагнозе с инфекционными заболеваниями с синдромом анемии важным является установление факта кровотечения на фоне основного заболевания.
Гемолитические анемии
Гемолитические анемии представляют собой группу заболеваний, характеризующихся преобладанием процессов разрушения эритроцитов над их образованием. Патогенез гемолиза при этом может быть совершенно различным.
Прежде всего выделяются формы с внутрисосудистым и внесосудистым (в ретикулоэндотелии органов) гемолизом. В раздел гемолитических с внутрисосудистым гемолизом анемии включены состояния, сопровождающиеся прохождением гемоглобина через почечный фильтр и появлением гемоглобинурии.
Кроме того, гемолитические анемии разделены на врожденные и приобретенные.
Течение гемолитической анемии волнообразное. Ее симптомы то ослабевают, то резко усиливаются. Первые проявления гемолитической анемии также могут быть связаны с интеркуррентным заболеванием. Особое значение могут иметь инфекции, связанные с раздражением ретикулоэндотелиального аппарата и протекающие с увеличением селезенки, например, малярии, когда инфекция возникает на фоне вялотекущей гемолитической анемии. В этом случае дифференциальный диагноз между инфекцией и анемией труден.
В период обострения больные умеренно лихорадят. Появляется желтуха, которая больного не беспокоит. Больные «более желтушны, чем больны». Зуда кожи нет. Печень увеличивается в период желтухи. Возможны приступы желчнокаменной болезни («пигментные» камни). Селезенка увеличена, болевые селезеночные кризы. Развивается «башенный» череп.
Изменения крови характеризуются уменьшением количества эритроцитов и гемоглобина, цветной показатель близок к единице. Эритроциты меньше в диаметре, нет побледнения В центре. Кровь становится жидкой по гематокриту.
Заболевание иногда может протекать скрыто, почти бессимптомно.
Опорные диагностические признаки.
Распознавание гемолитических анемий основывается на
— клинической картине (желтуха, малокровие, увеличение селезенки);
~~ типичном анамнезе (семейный характер заболевания, длительность течения с обострениями);
— исследованиях крови (анемия гиперхромного типа, микроцитоз, сфероцитоз, понижение стойкости эритроцитов, ретикулоцитоз);
— активность сывороточных аминотрансфераз не увеличивается;
— билирубин сыворотки крови увеличивается за счет непрямой его фракции.
При инфекционных заболеваниях с синдромом анемии, в отличие от больных гемолитической анемией, обязательно наблюдаются строгая цикличность заболевания, синдром общей инфекционной интоксикации, специфические симптомы органных поражений.
Повышение количества эритроцитов может наблюдаться у здоровых людей, особенно в условиях жаркого сухого климата, а также у летчиков, и в условиях высокогорной местности. При дифференциальном диагнозе с инфекционными болезнями необходимо строго учитывать указанные анамнестические данные
СИНДРОМ ИММУНОДЕФИЦИТА
Иммунодефицитные «маски» инфекционных болезней чаще всего относятся не к редко встречающимся первичным иммунодефицитам, а к вторичным иммунодефицитным состояниям Приобретенные (вторичные) нарушения иммунологической реактивности не связаны с генетическими дефектами [Гаврише- ва Н. А., Антонова Т. В., 1999] и могут затрагивать разные звенья иммунного ответа.
Иммунодепрессия имеет своим следствием недостаточность иммунного ответа.
К физиологическим факторам и причинам возникновения нарушения иммунитета относят старение, беременность, состояние новорожденных. Имеются заболевания со вторичным иммунодефицитом, при которых состояние иммунитета изменяется так же, как и при инфекциях.
Далее приводится краткое клинико-лабораторное описание алиментарной дистрофии, радиационного поражения, гиповитаминоза, состояния после лечения цитостатиками и иммунодепрессантами. Перечисленные болезни и состояния по иммунному статусу приходится дифференцировать с инфекционными болезнями.
Алиментарная дистрофия
Алиментарная дистрофия развивается вследствие голодания или пониженного питания (недостаток белков, витаминов, микоэлементов). При неполноценном питании возникает лимфопения, депрессия системы Т-клеток, снижается активность гуморальных факторов тимуса.
В основе патогенеза лежат также нарушения белкового обмена недостаток общего белка и альбуминов крови Снижается количество жиров в тканях и крови, а также уровень глюкозы в крови. Развивается мышечная атрофия. Ослабевает функция эндокринных желез. Нарастает авитаминоз С и комплекса витаминов В, А, Р.
Прогрессируют потеря массы тела, чувство голода, рвота, слабость. Развивается гипотермия. Характерны боли в мышцах, полиурия, брадикардия и тахикардия при физической нагрузке. Больные вялые, сонливые.
Распознавание основывается на данных анамнеза, обследовании для исключения хронических инфекций — туберкулез, ВИЧ-инфекция, раковая кахексия и др.
Длительное медикаментозное лечение, применение иммунодепрессантов с лечебной целью, антиметаболитов, цитостатиков, облучения обладают иммунодепрессивным действием. Примером такого воздействия может служить противотуберкулезная терапия.
Известно иммунодепрессивное действие кортикостероидных препаратов. Стероиды опустошают ткани, содержащие плазматические клетки, также малые и средние лимфоциты, что приводит к уменьшению пула несенсибилизированных лимфоцитов. Подавляя белковый синтез, кортикостероиды тормозят образование антител, угнетают фагоцитоз. Препараты этой группы значительно влияют на клеточный иммунитет.
Очень важно, что типичным для иммунодефицитных состояний является развитие оппортунистических инфекций, связанных с колонизацией условно-патогенной флорой тех тканей и органов, где она в норме отсутствует, в сочетании с повышением их вирулентности. Локализованные инфекции у больных с иммунодефицитом имеют склонность к генерализации, развитию тяжелых осложнений. Поэтому на практике врачу чаще приходится встречаться с иммунокомпрометированными пациентами, когда у них развивается рецидивирующая пневмония, кандидоз, инфекции желудочно-кишечного тракта, сепсис и т. п. Заболевания у этих людей со смешанной патологией приходится дифференцировать с «классическими» инфекционными болезнями
ИЗМЕНЕНИЯ МОЧИ
При проведении дифференциальнои диагностики инфекционных болезней обязательно используются результаты лабораторных исследований мочи. По результатам исследования мочи можно судить о различных параметрах: наличие форменных элементов, изменение состава мочи и пр Особенно часто при инфекционных болезнях встречаются протеинурия, гематурия (геморрагические лихорадки, лептоспироз, шистосомоз, сепсис и др.). Такие же изменения мочи могут быть и при новообразованиях, мочекаменной болезни, туберкулезе почек и т д.
Ниже приводятся краткие клинические сведения о неинфекционных болезнях, при которых возникают изменения в моче
Протеинурия. Периодически возникающая изолированная протеинурия до 1 г/сут является функциональной или ортостатической.
Функциональная протеинурия наблюдается при лихорадке, повышенном артериальном давлении, застойной сердечной недостаточности, гипергликемии, парентеральном введении альбумина или плазмы и прекращается после окончания действия указанных факторов.
Ортостатическая протеинурия встречается у 5% здоровых молодых мужчин в вертикальном положении, исчезая при их переходе в горизонтальное положение
Гематурия (содержание эритроцитов в моче более 3—5 в попе зрения). Дифференциальная диагностика гематурии проводится с учетом результатов бактериологическою исследования мочи Наиболее часто гематурией сопровождаются бактериальный цистит, туберкулез почек, пиелонефрит, простатит, уретрит и др. При отсутствии бактериального роста в моче необходимо исключить большую группу заболеваний, связанных с нарушениями системы гомеостаза — дефицит факторов свертывания, тромбоцитопения, состояния после приема антикоагулянтов, серповидно-клеточная анемия и пр.
При отсутствии существенных изменений показателей коагулограммы, протромбинового времени (ПВ), активированного частичного тромбопластичного времени (АЧТВ), количества тромбоцитов и других необходимо оценить суточные потери белка с мочой. Наиболее часто гематурия сочетается с протеинурией при гломерулонефрите, интерстициальном нефрите, васкулите, доброкачественной семейной гематурии, маршевой гематурии, идиопатической гематурии.
С помощью внутривенной пиелографии можно выявить некоторые патологические состояния почек (папиллярный некроз, опухоль, киста, камень) и мочеточников (опухоль, камень, дивертикул), сопровождающиеся гематурией. Одной из причин появления эритроцитов в моче могут быть заболевания мочевого пузыря. Некоторые заболевания можно выявить с помощью цистоскопии (опухоль, камень, дивертикул, травма, интерстициальный цистит), а в некоторых случаях необходимо проведение почечной ангиографии (васкулит, артериовенозная мальформация, инфаркт почки, опухоль, киста, кортикальный некроз, тромбоз вен почки).
Изолированная гематурия наблюдается при новообразованиях мочевыделительной системы, мочекаменной болезни, почечном туберкулезе, IgA-нефропатии.
1
Почечная карцинома (гипернефрома)
Опорные диагностические признаки:
— мужчины поражаются чаще женщин;
— у большей части больных появляется макрогематурия;
— половину больных беспокоят постоянные ноющие тупые боли в пояснице и подреберье на стороне поражения, реже похудание;
— часть больных обращается за медицинской помощью в связи с повышением температуры тела,
— при осмотре может отмечаться бледность кожи в связи с наличием анемии;
— в области почки часто пальпируется опухоль;
— диагноз подтверждается ультразвуковым исследованием.
Рак мочевого пузыря
Опорные диагностические признаки:
— чаще страдают мужчины пожилого возраста;
— у большинства больных проявляется гематурией, наибольшей в 3-м стакане;
— у трети больных отмечаются дизурические расстройства;
— диагноз подтверждается цистоскопией и ультразвуковым исследованием.
Мочекаменная болезнь
Опорные диагностические признаки:
— встречается преимущественно у мужчин после 20 лет,
— гематурия, чаще микрогематурия, является наиболее ранним признаком заболевания;
— в анамнезе могут быть характерные иррадиирующие боли, болезнь родственников;
— поколачивание по области почек может быть чувствительно;
— обзорный снимок почек и мочевых путей выявляет рентгеноконтрастные конкременты.
Туберкулез почек
Опорные диагностические признаки:
— к гематурии с течением времени присоединяется пиурия,
— часты жалобы на дизурические расстройства;
— в анамнезе может отмечаться перенесенный или сопутствующий туберкулез другой локализации;
— из мочи высевается туберкулезная палочка.
IgА-нефропатия (болезнь Берже)
Опорные диагностические признаки:
— наблюдается преимущественно у молодых мужчин;
— микроскопическая (реже макроскопическая) гематурия через 1—2 сут после инфекционного заболевания — респираторного или желудочно-кишечного тракта, иногда выявляемая случайно;
— в анамнезе могут отмечаться эпизоды гематурии после воспалительных заболеваний;
— в биопсийной ткани мезанглия выявляется IgА.
Стрептококковый гломерулонефрит
Гeмamypuя с протеинурией характерна для гломерулонефритов, классическим представителем которых является стрептококковый гломерулонефрит.
Опорные диагностические признаки:
— заболевают преимущественно молодые люди;
— через 10—15 дней после стрептококковой инфекции появляется гематурия с протеинурией, повышение артериального давления и отеки, особенно в области лица;
— креатинин сыворотки крови повышен;
— повышается титр антистрептолизина-О, развивается гипокомплементемия, преимущественно за счет 3-й фракции.
Пиелонефрит
Гематурия с пиурией наблюдается при воспалительных заболеваниях мочевыделительной системы.
Опорные диагностические признаки:
— женщины болеют чаще;
— жалобы на постоянные тупые боли в области поясницы, учащенное мочеиспускание;
— как правило, температура тела повышена, отмечаются ознобы;
— лейкоцитоз, повышенная СОЭ;
— в моче лейкоциты, эритроциты, бактерии, удельный вес снижен;
— при ультразвуковом исследовании определяются расширение и деформация лоханок, чашек и характерные изменения эхогенности почечной паренхимы.
МАСКИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ, ПРОТЕКАЮЩИХ С ОТЕКОМ
При некоторых инфекционных заболеваниях могут появиться признаки венозного застоя или лимфостаза: рожа, эритема при клещевых иксодовых боррелиозах, узловатая эритема при иерсиниозах, филяриатозе и др. В ряде случаев отеки развиваются при геморрагических лихорадках и других инфекциях, сопровождающихся выраженной потерей белка (с развитием гипс- и диспротеинемии) и снижением онкотического давления плазмы Отек лица и век в сочетании с конъюнктивитом является одним их постоянных признаков трихинеллеза. Отеки аллергического генеза характерны не только для паразитарных инвазий, но и для целого ряда состояний, связанных с приемом различных веществ, в том числе лекарственных препаратов.
К причинам формирования отеков относят увеличение гидростатического давления, повышенную проницаемость, а также снижение онкотического давления.
Диагностический алгоритм при выявлении отеков предусматривает выделение двух групп больных: пациенты с локальными отеками и больные с генерализованными (в том числе симметричными отеками ног) отеками.
Локальные отеки нижних конечностей могут быть связаны с предшествующими травмами или оперативными вмешательствами. В этом случае необходимо оценить состояние сосудов для выявления венозного тромбоза или других причин нарушения кровотока или лимфотока (обструкция лимфатических путей) Если же травм и операций не было, то наиболее вероятными причинами развития отеков являются заболевания костей и мышц или наружное сдавление сосудов (прежде всего вен), также тромбоз.
Местные отеки верхних конечностей, как правило, развиваются на фоне повышенного давления в яремных венах (синдром верхней полой вены). При нормальном давлении в яремных венах целесообразно выполнить венографию, позволяющую подтвердить блокаду венозных путей или установить нарушение лимфотока.
Отеки, связанные с нарушением оттока лимфы обычно плотные и безболезненные. Признаки венозного застоя не выявляются. К основным причинам их возникновения относят: инфекция хирургическое вмешательство, травма, воздействие радиации новообразования с вовлечением лимфатических узлов (чаще опухоли желудочно-кишечного тракта, мочеполовой сферы и лимфомы). Для выявления уровня блока можно использовать методики магнитного резонанса, в том числе в сочетании с лимфосцинтиграфией.
Отеки, связанные с заболеванием костей и мышц (острый артрит, тендовагинит, рефлекторная симпатическая дистрофия после травмы и др.), часто болезненны и появляются остро.
Генерализованные отеки развиваются при повышенном или нормальном давлении заполнения камер сердца. Давление заполнения камер сердца определяют несколькими способами. Для правых отделов косвенно (неинвазивно) — по степени набухания яремных вен (или углу подъема головного конца кровати, когда они перестают контурироваться), инвазивно (и наиболее точно) — с помощью катетера, помещенного в правое предсердие. Для левых отделов сердца косвенно (неинвазивно) — по наличию застойных хрипов в легких, застоя в легких при рентгено- логическом исследовании, инвазивно — с использованием баллонного «плавающего» катетера (давление заклинивания легочной артерии). Повышенное давление в легочной артерии (правых отделах сердца) при нормальном давлении заклинивания легочной артерии обычно свидетельствует о наличии патологии легких (легочной артерии).
При повышении давления заполнения камер сердца проводят эхокардиографическое обследование, позволяющее выявить механизм развития застойной сердечной недостаточности (плохая сократимость миокарда), косвенно оценить давление заполнения камер сердца, а также отвергнуть заболевание сердца как причину отеков (пороки развития). Причинами нарушения наполнения сердца в диастолу являются констриктивный перикардит/тампонада, нарушения расслабления миокарда (гипертрофия, например), заболевания эндокарда и др.
Признаками наружного сдавления сердца, приводящею к возникновению тампонады, являются наличие парадоксального пульса (снижение систолического АД при неглубоком вдохе более чем на 10 мм рт. ст.), а также выравнивание давлений в левом предсердии, легочной артерии в диастолу и давления заклинивания легочной артерии.
В тех случаях, когда давление заполнения камер сердца нормальное, необходимо исключить состояния, связанные с нарушением онкотического давления плазмы. Для этого проводя, определение содержания альбумина в сыворотке крови. Повышение количественного содержания альбумина выше 30 г/л может быть связано с патологией щитовидной железы (микседема) или воздействием лекарственных препаратов.
К лекарственным веществам, способным вызвать появление отеков, относят гормоны (кортикостероиды, эстрогены, прогестерон, тестостерон), нестероидные противовоспалительные препараты (фенилбутазон, напроксен, индометацин, ибупрофен), гипотензивные (миноксидил, клонидин, гидралазин, препараты раувольфии), некоторые бета-блокаторы и антагонисты кальция, ингибиторы моноаминоксидазы, амантадин. К причинам отеков относят задержку соли и жидкости, изменения проницаемости капилляров, а также изменения давления в капиллярах.
Идиопатические отеки чаще встречаются у женщин. Появляются днем и исчезают ночью вслед за увеличением мочеотделения в горизонтальном положении. Такие же отеки могут возникать при избыточном потреблении соли.
При содержании альбумина менее 30 г/л необходимо оценить потери белка с мочой за 24 ч. При нефротическом синдроме потери белка с мочой составляют более 3 г/сут. Если же суточная потеря белка с мочой составляет менее 3 г, то наиболее вероятными причинами отеков являются нарушение белковосинтетической функции печени или питания. При отеках, связанных с пониженным синтезом белка из-за дефицита питания обычно отмечаются также хейлоз, покраснение языка и выраженная потеря массы тела, как правило содержание преальбумина в сыворотке крови снижено и составляет менее 20 г/л. При нормальной концентрации преальбумина необходимо исключить просачивание жидкости в капиллярах вследствие нарушения синтеза белка.
«ПОЧЕЧНЫЕ» ПРИЧИНЫ ОТЕЧНОГО СИНДРОМА
Острый гломерулонефрит — острое диффузное заболевание почек, развивающееся на иммунной основе и первично локализующееся в клубочках. Первичный острый гломерулонефрит самостоятельное заболевание. Вторичный острый гломерулонефрит является составной частью другого заболевания соединительной ткани. Причин развития отечного синдрома несколько:
__ снижение клубочковой фильтрации вследствие поражения клубочков;
— уменьшение фильтрационного заряда натрия и повышение его реабсорбции;
— задержка воды вследствие задержки в организме натрия;
— увеличение объема циркулирующей крови;
— вторичный гиперальдостеронизм;
— повышение секреции АДГ и увеличение чувствительности дистальных отделов нефрона к нему, что ведет к еще большей задержке жидкости;
— повышение проницаемости стенок капилляров;
— снижение онкотического давления плазмы при массивной протеинурии.
Хронический гломерулонефрит — хроническое диффузное заболевание почек, развивающееся преимущественно на иммунной основе. Характеризуется первичным поражением клубочкового аппарата с последующим вовлечением остальных структур почки, прогрессирующим течением, в результате чего развивается нефросклероз и почечная недостаточность. Отеки выявляются далеко не у всех больных (примерно в 1/3 случаев) и локализуются на лице, нижних конечностях или по всему телу. Выраженные отеки сочетаются с лейкоцитурией. Упорные отеки также сочетаются с массивной протеинурией (более 3,5 г/сут), гипоальбуминемией (вследствие селективной протеинурии), гипер-α2-глобулинемией, гиперхолестеринемией, гиперглицеридемией.
Амилоидоз — заболевание, характеризующееся нарушением обмена веществ, в результате чего образуется амилоид, откладывающийся в органах (в том числе и в почках), и нарушается их функция.
Идиопатический амилоидоз развивается без видимых причин
и проявляется преимущественным поражением почек, сочетанием поражения почек и нервной системы, а также в редких случаях изолированным поражением сердца.
Приобретенный (вторичный) амилоидоз развивается как осложнение хронических инфекций (нагноительные заболевания легких, туберкулез, остеомиелит, сифилис и др.), диффузных заболеваний соединительной ткани, злокачественных опухолей, а также парапротеинемических гемобластозов (прежде всего миеломной болезни).
Старческий амилоидоз является результатом инволютивный нарушений обмена белка и возрастной атрофии тканей, обнаруживается в сердце, головном мозге, поджелудочной железе и др
Локальный опухолевидный амилоидоз развивается без видимых причин. От других форм амилоидоза его отличает не только местный характер процесса, но и тенденция к опухолевидному росту амилоида.
В развернутой стадии выявляются отеки различной локализации и выраженности, при значительной задержке жидкости в организме могут проявляться гидроторакс, гидроперикард, преходящий асцит.
Хроническая почечная недостаточность — синдром, развивающийся вследствие уменьшения числа и изменения функции оставшихся нефронов, что приводит к нарушению экскреторной и секреторной функции почек. На ранних этапах в условиях большой осмотической нагрузки развивается полиурия, изменяется суточный ритм выведения мочи, возникает изостенурия В терминальной стадии объем мочи резко уменьшается и развивается олигурия и анурия.
ОСТРЫЕ БОЛИ , В ИЛЕОЦЕКАЛЬНОЙ ОБЛАСТИ
Боль и болезненность в правой подвздошной области может возникнуть при брюшном тифе, псевдотуберкулезе, кишечном иерсиниозе, при других острых кишечных диарейных инфекциях. Острые боли в илеоцекальной области возникают также при остром аппендиците, могут быть при остром холецистите почечной колике, остром воспалении придатков. Поэтому достаточно часто приходится проводить дифференциальную диагностику болевого синдрома в илеоцекальной области при инфекционных и неинфекционных заболеваниях.
Острый аппендицит
Опорные диагностические признаки:
__ максимальная заболеваемость наблюдается у молодых людей;
__ начинается с чувства дискомфорта, небольшой боли в эпигастральной и пупочной области или диффузной боли в животе, которая не уменьшается после дефекации и через 4—6 ч локализуется в илеоцекальной области, в точке Мак-Бернея;
— часто боли в животе сопровождаются тошнотой и рвотой, может быть жидкий стул, особенно при ретроцекальном и тазовом расположении червеобразного отростка;
— у больного появляется субфебрильная температура тела, тахикардия;
— развиваются симптомы раздражения брюшины: напряжение мышц, симптом Щеткина—Блюмберга;
— при пальцевом ректальном обследовании выявляется повышенная чувствительность правой стенки прямой кишки;
— лабораторные исследования имеют второстепенное значение, но обычно развивается нейтрофильный лейкоцитоз до 10—12 - 109/л-
Острый холецистит
Опорные диагностические признаки:
— при воспалении застойного желчного пузыря боли часто возникают в правой подвздошной области, но иррадиируют вверх, в лопатку, в правое плечо, шею;
— боли сопровождаются тошнотой и рвотой;
— одновременно с болями в животе появляется озноб и значительно повышается температура тела;
— тахикардия и одышка;
— при пальпации живота отмечается выраженная чувствительность в области желчного пузыря, особенно при глубоком вдохе (симптом Мерфи), и в большинстве случаев — защитное напряжение мышц;
~ нейтрофильный лейкоцитоз до 12—20 • 109/л, в сыворотке крови определяется небольшое повышение щелочной фосфатазы, билирубина, трансфераз, может быть повышение амилазы;
— ультразвуковое исследование выявляет обтурирующии конкремент, изменения желчного пузыря или желчных протоков.
Почечная колика
Опорные диагностические признаки:
— наблюдается преимущественно у лиц среднего возраста чаще у мужчин;
— начинается обычно рано утром, внезапно, в виде схваткообразной боли по всему животу или в одной его половине которая отдает в поясницу и обязательно вниз, в бедро и половые органы;
— мочеиспускание учащенное и болезненное, возможны тошнота и рвота;
— больной беспокойный, часто меняет положение в постели,
— поколачивание по поясничной области резко болезненно
— в большинстве случаев определяется микрогематурия
Острое воспаление придатков
Опорные диагностические признаки:
— боль внизу живота и области поясницы, которая вначале может быть двусторонней, но в последующем локализуется с одной стороны,
— одновременно повышается температура тела,
— вагинальное исследование выявляет болезненность шейки матки при движениях и увеличение придатков,
— нейтрофильный лейкоцитоз со сдвигом влево, может быть повышена СОЭ.
ХИРУРГИЧЕСКИЕ И ТЕРАПЕВТИЧЕСКИЕ МАСКИ ОТДЕЛЬНЫХ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
Одна из первых публикаций по «маскам» инфекционных болезней принадлежит профессору кафедры инфекционных болезней Российской военно-медицинской академии Казанцеву А П — «Терапевтические маски токсоплазмоза» (1992). Автор в этой работе указывает, что полиморфизм клинических проявлении и недостаточное знакомство практических врачей с симптоматикой хронического токсоплазмоза нередко приводит к диагностическим ошибкам В обоих случаях больные токсоплазмозом длительное время лечатся у врачей различных специальностей терапевтического профиля с ошибочными диагнозами и попадают в инфекционный стационар иногда лишь через 5— 10 лет от начала заболевания В других случаях, наоборот, врачи длительно и безуспешно лечат от токсоплазмоза больных различными заболеваниями, протекающими на фоне латентного токсоплазмоза (который требует специфического лечения)
«Терапевтические маски» токсоплазмоза могут напоминать ревматизм, системные заболевания соединительной ткани, токсический зоб, лимфогрануломатоз, хронические холецистохолангиты. Подчеркивается, что широкое распространение токсоплазменной инфекции приводит к тому, что не только у 25-30% здоровых лиц, но с такой же частотой положительные реакции на токсоплазмоз выявляются и у больных терапевтического профиля Все это резко снижает диагностическую значимость серологических и аллергологических реакций. Основная роль в диагностике принадлежит не лабораторным, а клиническим методам исследования.
В статье даются подробные клинические характеристики терапевтических заболеваний, которые могут имитировать хронический токсоплазмоз и приводятся возможности их дифференциальной диагностики.
МАСКИ ОТДЕЛЬНЫХ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
МАСКИ ИКСОДОВЫХ КЛЕЩЕВЫХ БОРРЕЛИОЗОВ
Иксодовые клещевые боррелиозы (Лайм-боррелиоз) — это целая группа инфекционных заболеваний, возбудители которых относясь согласно микробиологической таксономической классификации к боррелиям и имея много общего, все же отличаются по некоторым геномовидовым признакам. В зависимости от этих различий в настоящее время выделяют уже больше 10 геновидов боррелий, переносчиками которых являются иксодовые клещи. Для человека патогенность установлена, по крайней мере, для трех боррелий, переносчиками которых являются клещи рода Ixodidea— Borrelia burgdorferi, Borrelia garinii, Borrehe afzelii. Эти отличия, а также различная распространенность данных геновидов в природных очагах циркуляции возбудителей возможность одновременного инфицирования человека несколькими геновидами боррелий при присасывании одного иксодового клеща обуславливают некоторые различия в клинической картине у больных в разных географических регионах. Кроме этих, вероятно, весьма важных причин, объясняющих некоторое разнообразие клинических проявлений иксодовых боррелиозов имеют значение и такие факторы, как возможность множественного поражения органов и систем органов, различающаяся в зависимости от длительности заболевания и времени от момента инфицирования [Усков A. H., 2000]. Являясь по своей сути спирохетозом, иксодовые клещевые боррелиозы полностью oправдывают одну особенность течения заболеваний спирохетозной этиологии, которая в свое время позволила охарактеризовать сифилис (яркий пример спирохетоза) «великим имитатором в медицине» [Pachner A. R., Stechenberg В. W., 1988].
Наиболее часто при иксодовых клещевых боррелиозах наблюдаются симптомы и синдромы поражения со стороны кожи, нервной системы, опорно-двигательного аппарата и сердечно-сосудистой системы, что нашло свое отражение в клиническом классификации, разработанной и используемой на кафедре инфекционных болезней Российской военно-медицинской академии [Лобзин Ю. В., Антонов В. С., 1996; Лобзин Ю. В., Усков А. Н., Козлов С. С., 2000]. Многогранность клинических проявлений иксодовых боррелиозов и возникающие в связи с этим диагностические трудности на этапе дифференциальнои диагностики этих заболеваний заставляют искать новые методологические подходы к определению круга дифференцируемых болезней. На наш взгляд, используемые впервые методологические подходы в дифференциальной диагностике иксодовых клещевых боррелиозов и синдромосходных неинфекционных заболеваний позволяют не только улучшить клиническую диагностику Лайм-боррелиоза, но и в некоторой степени прояснить некоторые единые патогенетические механизмы некоторых сходных симптомов, хотя и различающихся своей причинностью.
Дерматологические маски иксодовых клещевых боррелиозов ,
Наличие у пациента клещевой мигрирующей эритемы считается достоверным признаком острого течения Лайм-боррелиоза и в соответствии с рекомендациями Совещания ВОЗ (1995) позволяет устанавливать клинический диагноз заболевания даже без соответствующего лабораторного подтверждения.
Однако достоверность диагностики клещевой мигрирующей эритемы в ряде случаев может быть затруднена, особенно когда после присасывания иксодового клеща прошло достаточно много времени или пациент вообще не может указать на факт присасывания клеща. Кроме того, может наблюдаться схожесть клинических проявлений поражения кожи при остром и подостром течении болезни со многими кожными заболеваниями другой этиологии. «Масками», которые клинически могут характеризоваться сходными кожными проявлениями при других неинфекционных заболеваниях с иксодовыми клещевыми боррелиозами
являются:
~~ аллергические экзантемы (эритемы);
— анулярная экзантема;
— эритразма.
Одним из дифференциальных критериев мигрирующей эритемы, отличающих ее от других кожных, часто инфекционно-обусловленных заболеваний, являются ее размеры. Считается, что размер мигрирующей эритемы должен составлять не менее 5 см в диаметре. Однако при условии наличия других характерных признаков мигрирующей эритемы этот размер (минимальный) имеет весьма условное значение. Почти всегда в ее центральной части можно обнаружить место присасывания клеща (первичный аффект, представляющий собой либо корочку, либо небольшой неоформленный рубец), однако, у вторичных эритем он отсутствует. Иногда, при попадании в ранку гноеродной микрофлоры, в коже развивается комплекс воспалительных изменений, который может имитировать эритему. Специфическая эритема, как правило, возникает на месте укуса клеща спустя 3-35 дней (в среднем 14 сут), в месте первичного аффекта признаки нагноения отсутствуют.
Аллергическая эритема (экзантема), часто является реакцией на укус насекомых и характеризуется своим быстрым (минуты, реже часы) появлением после нападения насекомых (комары, слепни, москиты и т. п.). В момент укуса, как правило, возникает боль, в последующем развивается отек, который не распространяется по периферии со временем. После приема антигиста- минных препаратов отек быстро купируется. Присасывание иксодового клеща практически всегда незаметно для человека, при этом не возникает боли ни сразу после присасывания, ни по мере нахождения клеща в коже, зуд кожи появляется обычно лишь в период угасания эритемы и выражен очень слабо. Аллергические эритемы могут быть и проявлением контактного дерматита на воздействие различных химических веществ, краску тканей одежды.
Опорные диагностические признаки аллергических эритем:
— возникают в течение нескольких минут (часов) после укуса насекомого или контакта с аллергеном;
— размеры самые разнообразные с возможностью генерализации экзантемы;
— сопровождаются выраженными признаками аллергического воспаления (боль, отек, зуд);
— наличие в анамнезе подобных состояний на воздействие аллергена (укус насекомого);
— относительно непродолжительная длительность наличия эритемы (часы, дни).
Эритразма отличается от мигрирующей эритемы кирпично-красным цветом пятен, которые имеют округлые или фестончатые очертания и резко отграничены от окружающей неизмененной кожи. Однако более выраженная окраска эритразмы по периферии, а также частая ее локализация в естественных складках кожи (пахово-бедренные, подмышечные впадины), то есть в тех же местах, где часто наблюдается и присасывание иксодовых клещей обусловливают ее значимость как одной из ярких масок клещевого боррелиоза.
Опорные диагностические признаки эритразмы:
— поверхность гладкая, иногда покрыта тонкими чешуйками;
— хронический характер течения с частыми рецидивами;
— рецидивы характеризуются наличием умеренно выраженных субъективных ощущений (зуд, отек, повышенная потливость);
— симметричность локализации на теле, преимущественно в естественных складках.
Другим очень частым клиническим проявлением острого и подострого течения иксодового клещевого боррелиоза является доброкачественная лимфоцитома.
Доброкачественную лимфоцитому кожи необходимо отличать от:
— аллергических реакций на укус насекомого;
— гистиоцитомы;
— саркоидоза;
— эозинофильных кожных гранулем;
— полиморфных фотодерматозов;
— псевдолимфоматоидных реакций на лекарственные средства;
— В-клеточной лимфоцитомы кожи;
— красной волчанки.
В дифференциальной диагностике большое значение придается гистологическому исследованию биоптатов кожи. При микроскопии срезов кожи при доброкачественной лимфоцитоме эпидермис не изменен. В дерме вокруг сосудов отмечается очаговый инфильтрат из лимфоцитов, гистиоцитов, могут встречаться эозинофилы и плазматические клетки. Часто инфильтрат имеет фолликулярное строение, напоминая фолликул лимфоузла. При длительном существовании очагов структура фолликулов исчезает. Наиболее характерной локализацией для боррелиозной лимфоцитомы является мочка уха и околососковая зона молочной железы, тогда как «кожные маски» этих заболевании могут выявляться на коже в самых различных частях тела. Кроме гистологического исследования кожи, наличие других характерных признаков этих заболеваний позволяет определить направление дифференциальной диагностики при этих синдромосходных заболеваниях.
Опорные диагностические признаки саркоидоза:
— локализация мелкоузелкового саркоида преимущественно на лице, разгибательной поверхности верхних конечностей. на туловище;
— количество может быть самым различным (до нескольких тысяч);
— локализация крупноузелкового саркоида преимущественно на лице, шее, верхних конечностях,
— количество узлов от одного до десяти,
— узловатый саркоид проявляется одним или несколькими резко ограниченными узлами, средним размером с грецкий орех;
— локализация элементов на лице и нижних конечностях,
— наличие кожных узелковых и узловатых элементов сочетается с саркоидозным поражением лимфатических узлов, легких, печени, селезенки, глаз, костей с топ и кист ей
Хронический атрофический акродерматит является другим, частым кожным проявлением иксодовых боррелиозов, правда уже при его хроническом течении.
По своим клиническим проявлениям наиболее похожая картина наблюдается при застойном дерматите с хронической венозной недостаточностью или состоянии акроцианоза (частое проявление сосудистой недостаточности при атеросклерозе и облитерирующем эндартериите), которые и требуют проведения дифференциальной диагностики для исключения хронического атрофического акродерматита. Как и при доброкачественной лимфоцитоме гистологическое исследование кожи является одним из важных критериев дифференциальной диагностики этих заболеваний и иксодовых клещевых боррелиозов.
Ранняя (эдематозная) стадия развития заболевания гистологически характеризуется отеком в дерме и расширением лимфатических и кровеносных сосудов. Могут наблюдаться периваскулярные и в виде полос лимфогистиоцитарные инфильтраты в строме. отличающиеся тем, что располагаются в верхней трети дермы и не проникают в сосочковый слой. Дегенеративные изменения коллагеновых волокон заметны уже в начале заболевания в местах воспалительного инфильтрата Волокна коллагена набухают и становятся гомогенными, то есть наблюдается гиалиноз. Атрофические процессы в подкожной жировой клетчатке, сальных железах и волосяных фолликулах становятся все более явными по мере прогрессирования заболевания
Опорные диагностические признаки хронической венозной недостаточности:
— хроническое течение с локализацией кожных изменении в местах наибольшей выраженности венозной недостаточности;
— частое сочетание с варикозной болезнью;
— наличие дистрофических и атрофических процессов кожи с наличием трофических изменений вплоть до хронических язв;
— частое сочетание венозной недостаточности с рецидивирующей рожей.
Опорные диагностические признаки облитерирующего эндартериита:
— наличие болевого синдрома, при поражении сосудов ног в сочетании с перемежающейся хромотой;
— атрофические изменения пальцев вплоть до развития изъязвления кожи и гангрены;
— смена цианоза и гиперемии кожи ее бледностью при поднятии конечности вверх;
— частое наличие других проявлений атеросклероза и сахарного диабета.
Анализ данных литературы свидетельствует о том, что в настоящее время кожные проявления позднего периода иксодовых клещевых боррелиозов мало известны в России и поэтому вопросы о роли и степени участия боррелиозной инфекции в развитии очаговой склеродермии, атрофодермии и анетодермии остаются открытыми. Частое выявление боррелий у больных С ЭТИМИ кожными заболеваниями только подчеркивает сходство единых механизмов патогенеза кожных проявлений при различной этиологии повреждающего фактора на кожу. Поэтому при наличии этих заболеваний (очаговой склеродермии, атрофодермии и анетодермии), которые могут иметь и совсем другую, не только боррелиозную, этиологию, важным является исключение клещевого иксодового боррелиоза с преимущественным поражением кожи по типу этих синдромов.
Неврологические маски иксодовых клещевых боррелиозов
Одним из наиболее частых проявлений иксодовых клещевых боррелиозов на разных стадиях инфекционного процесса (острого, подострого и хронического) является поражение нервной системы. Могут страдать как центральный, так и периферический отделы нервной системы. Патогномоничных клинических признаков поражения нервной системы боррелиями не существует. В настоящее время более или менее полно очерчены лишь симптомы и синдромы, которыми может сопровождаться боррелиозное поражение нервной системы. Однако эти неврологические проявления иксодовых боррелиозов могут наблюдаться и при других заболеваниях, что лишь подчеркивает неспецифический характер ответа нервной системы на специфический повреждающий фактор.
Боррелиозный менингорадикулоневрит (синдром Баннварта) был клинически описан как одно из первых проявлений боррелиозной инфекции с поражением нервной системы Баннвартом и Бухвальдом. По своим проявлениям схож с корешковым синдромом при шейном радикулите, диабетической полирадикулоневропатией, другими инфекционно-аллергическими полирадикулоневритами, с ревматическими полимиалгиями, а также с проявлениями синдрома Гийена—Барре и стенокардией.
Дифференциальная диагностика облегчается если присутствует, наряду с радикулоневритом, еще и парез черепных нервов, что более характерно для боррелиозной этиологии этих проявлений. Однако заболевание может проявиться и изолированным невритом черепных нервов. В этом случае иксодовый клкщевой боррелиоз наиболее часто приходится дифференцировать с идиопатическим парезом лицевого нерва, а у больных более старшего возраста с диабетической черепной мононевропатией.
Опорные диагностические признаки корешкового синдрома при радикулите (шейном):
— болезненность паравертебральных точек и остистых отростков шейных позвонков при пальпации;
— чередование болей с разнообразными парастезиями, усиливающимися при поворотах наклоненной головы в стороны (симптом Фенца);
— наличие чувствительных нарушений в виде снижения и выпадения в зоне иннервации шейных корешков;
— наличие двигательных нарушений, снижение или выпадение рефлексов;
— частое указание в анамнезе на рецидивирующий характер проявлений.
Опорные диагностические признаки диабетической полирадикулоневропатии:
— наличие в анамнезе сахарного диабета с длительной историей болезни;
— патогномонична резкая боль при надавливании в области икр;
— частое возникновение болей в ногах и икрах при ходьбе.
Опорные диагностические признаки синдрома Гийена—Барре:
— развивается остро с наличием вялых асимметричных параличей;
— полирадикулоневропатия при синдроме Гийена—Барре не сопровождается проводниковыми нарушениями;
— сенсорные нарушения не выражены или выражены незначительно;
— в ликворе характерно высокое содержание белка.
Опорные диагностические признаки идиопатического пареза
лицевого нерва (синдром Белла):
— асимметрия лицевой мускулатуры;
— невозможность закрыть один глаз — при такой попытке глазное яблоко отходит вверх (симптом Белла);
— повышенное слезотечение на стороне пораженного нерва («крокодиловы слезы»);
— наличие и выраженность симптомов поражения нерва зависит от места поражения нерва.
Другие инфекционно-ассоциированные болезни с проявлениями полирадикулоневрита (например: опоясывающий лишай, эпидемический паротит, туберкулез), менингеальные неоплазии, саркоидоз или же системные заболевания (красная волчанка) редко представляют диагностические трудности в силу наличия более выраженных других специфических признаков для проявлений этих заболеваний.
При дифференциальной диагностике боррелиозного неврита необходимо помнить, что аналогичные симптомы возникают при параличе Белла (идиопатический паралич лицевого нерва), синдроме Гийена—Барре, клещевом энцефалите, асептическом менингите при манифестном течении инфекции, обусловленной вирусом Эпштейна-Барр, опоясывающем герпесе и хронических менингитах разной этиологии. Причинами хронических нейропатий могут быть сахарный диабет и компрессионная радикулопатия, реже — несистемные васкулиты, периневриты и лепра.
Для другого проявления поражения ЦНС боррелиями — боррелиозного менингомиелорадикулоневрита, важное значение имеют особенности развития синдрома: постепенное развитие клинической симптоматики в течение нескольких дней или 2-3 нед на фоне уже состоявшегося менингорадикулоневрита, а также многоочаговость неврологических нарушений центрального и периферического генеза. При наличии этих симптомов следует исключать системный коллагеноз или васкулит, при которых могут наблюдаться похожие неврологические симптомы.
Опорные диагностические признаки системного коллагеноза с поражением центральной нервной системы:
— часто является проявлением красной волчанки (иногда даже до появления кожных ее проявлений),
— капсулярные и бульбарные очаги с рассеянной симптоматикой;
— часто развивается синдром поперечного миелита, либо изолированные миелиты и полирадикулоневрит;
— наличие синдрома Сьегрена — сухость слизистых оболочек, отсутствие слюны и слез (красная волчанка);
— сочетание неврологических нарушений с сосудистыми (паренхиматозные и субарахноидальные кровоизлияния),
— опорными признаками узелкового периартериита является, кроме того — молодой возраст и изменения на глазном дне (отслойка сетчатки, аневризмы сосудов сетчатки и узелки по их ходу, неврит зрительных нервов, значительное падение остроты зрения).
При наличии менингоэнцефалита особое внимание следует обращать на исключение туберкулеза.
Опорные диагностические признаки туберкулезного менингоэнцефалита:
— постепенное начало с развитием в дальнейшем менингеального синдрома;
— развитие сопутствующих невритов слуховых нервов, атрофии зрительных нервов, гипоталамических дисфункций с нейро-обменно-эндокринными нарушениями;
— характерная картина изменений в ликворе (выпадение фибриновой пленки, значительное снижение сахара и хлоридов);
— наличие других очагов туберкулезного поражения органов.
Особо необходимо выделить рассеянный склероз, как одну из возможных синдромальных масок клещевого боррелиоза с поражением центральной нервной системы по типу прогрессирующего энцефаломиелита. Схожие очаговые поражения белого вещества головного мозга с развитием демиелинизирующих процессов делают эти два заболевания по своим проявлениям настолько клинически схожими, что в ряде случаев позволяет даже говорить о боррелиозной причине рассеянного склероза. Тем более что это находит свое подтверждение частым обнаружением боррелий в ликворе у больных с диагнозом «рассеянный склероз» (в 15—30% случаев), а также положительным серологическим ответом в иммунологических реакциях на боррелиоз. Косвенное подтверждение взаимосвязи боррелий и демиелинизирующих процессов в ЦНС находит свое отражение и в положительной динамике заболевания после проведенного специфического лечения по поводу иксодового боррелиоза.
Опорные диагностические признаки рассеянного склероза:
~~ начало заболевания преимущественно в молодом возрасте;
~~ первые частые проявления — преходящие моторные, сенсорные или зрительные нарушения;
— появление новых очагов демиелинизации сопровождаем нарастанием неврологической симптоматики нарушении
— преимущественное поражение пирамидном и мозжечковой системы и зрительного нерва;
— в развитой стадии всегда имеется спастический парапарез либо тетрапарез с выраженными мозжечковыми расстрой ствами.
Цереброваскулит при Лайм-боррелиозе может напоминать по своим проявлениям эмболию сосудов головного мозга или атеросклероз. В пользу боррелиозной этиологии васкулита могут свидетельствовать признаки воспаления в ликворе. Необходимо исключать и другие первичные (герпетические, например) или вторичные (системная красная волчанка) васкулиты.
Опорные диагностические признаки атеросклероза сосудов головного мозга:
— часто проявляется преходящими нарушениями мозгового кровообращения (не более 24 ч),
— одним из частых проявлений (нарушения в вертебробазилярной системе кровотока) является головокружение и неустойчивость при ходьбе;
— нарушения в бассейне сонных артерий сопровождаются онемением половины лица или гемипарасгезиями;
— вариантом преходящих цереброваскулярных расстройств является гипертонический церебральный криз (сочетание общемозговых и вегетативных симптомов).
Состояния депрессии, явления естественного старения с не большим снижением памяти, ранние проявления болезни Альцгеймера и синдром хронической усталости — эти заболевания могут маскировать боррелиозную энцефалопатию, которая достаточно часто может быть как первичным проявлением поражения центральной нервной системы при боррелиозе, так и быть исходом боррелиозного цереброваскулита или менингоэнцефаломиелита.
Заболевания с поражением суставов — маски иксодовых клещевых боррелиозов
Поражение опорно-двигательного аппарата с развитием артрита может наблюдаться как при остром, так и хроническом течении иксодовых боррелиозов [Steere А. С., 1991]. Артралгии которые очень часто наблюдаются при остром Лайм-боррелиозе (от 20 до 60% больных), не являются признаками воспалительных изменений в суставе, поэтому иногда выделяют артралгический и артритический клинические варианты течения острого (подострого) боррелиоза. Возможно, что артралгии при боррелиозе являются менее выраженным, субклиническим отражением того же процесса воспаления, что и артриты.
Считается, что, например, в Средней Европе (Германия) артриты могут иметь боррелиозную этиологию в 8~ 10% случаев В США около 40% всех больных болезнью Лайма имеют артрит как основное проявление заболевания. В России частота артритов боррелиозной этиологии находится в пределах 2—8% в зависимости от региона регистрации болезни.
В раннем периоде болезни не выявляется клинических особенностей, предшествующих поражению суставов. Сроки появления воспалительных изменений в суставах колеблются от нескольких дней до одного-двух лет после инфицирования.
Масками поражения опорно-двигательного аппарата при Лайм- боррелиозе могут быть артропатии, вызванные образованием кристаллов солей (подагра, хондрокальциноз), реактивные артриты (по типу синдрома Рейтера) и энтеропатические формы артритов. Кроме того, требуют исключения такие заболевания как синдром Лофгрена, псориатический артрит, деформирующий артроз и периартриты. Симметричное вовлечение в патологический процесс мелких суставов (как при ревматоидном артрите) для иксодовых боррелиозов не типично.
В дифференциальной диагностике синдромосходных заболевании с Лайм-боррелиозом важное место отводится лабораторным методам исследований.
Опорные диагностические признаки подагры:
— значительно чаще болеют мужчины (в 20 раз чаще женщин);
— обычно наблюдаются моно- или олигоартриты суставов нижних конечностей;
~~ характерны сильные ночные боли в области основного сустава большого пальца ноги с резким покраснением и припуханием;
~~ наличие артритов сопровождается повышенным уровнем мочевой кислоты в крови после трехдневной беспуриновой диеты;
— по краям костей подагрического сустава характерно (рентгенологически) наличие «штампованных» узур;
— частое сочетание артритов с наличием уратных камней в почках.
Опорные диагностические признаки деформирующего артроза:
— наличие в анамнезе травматического повреждения сустава, или чрезмерной нагрузки на сустав (например, сколиоз как одна из причин), а также различных предшествующих заболеваний суставов;
— частое отсутствие признаков поражения сустава при внешнем его осмотре;
— характерно наличие скованности в пораженном суставе и возникновение «хруста» при движениях;
— характерно усиление болей перед сменой погоды.
Опорные диагностические признаки псориатического артрита:
— обычно развивается при генерализованном поражении псориазом кожи;
- — характерно развитие быстро прогрессирующей костнохрящевой деструкции и развитие деформации сустава,
— наличие артропатии (артрита) при псориазе иногда сопровождается поражением внутренних органов (ириты, иридоциклиты, миокардит, уретрит).
Опорные диагностические признаки периартритов:
— чаще встречается плечелопаточный периартрит;
— наличие локальных болей, усиливающихся во время движений в определенном направлении;
— пассивные медленные движения в пораженном суставе, как правило, безболезненны;
— развитие кальцинирующего тендобурсита, склерозирующего капсулита приводит к тугоподвижности в пораженном суставе.
Кардиологические маски иксодовых клещевых боррелиозов
О поражении сердца при ЛБ известно с 1980 года. По данным разных авторов частота кардиальных расстройств варьирует в пределах от 1% до 10%. Отмечена различная частота кардиальных проявлений по географическим зонам: в США — 2%, в Северной Европе около 1%, в Южной Европе — до 8%. Подобная неоднородность наблюдается и в различных географических регионах России. Так, в Северо-Западном и Центральном регионах поражение сердца встречается в 4—9% случаев, в то время как на среднем Урале — только в 0,6%. Поражения сердца возникают преимущественно при остром и подостром течении иксодового боррелиоза.
К клиническим симптомам поражения сердца при Лайм-боррелиозе относят кардиалгии, сердцебиения, одышку, головокружение и кратковременные синкопальные состояния, возникающие на фоне других проявлений заболевания. В 5—25% случаев у больных с боррелиозным поражением сердца диагностируют миокардит боррелиозной этиологии, иногда с признаками недостаточности кровообращения.
Частыми алгическими масками являются: стенокардия, инфаркт миокарда, перикардит, межреберная невралгия, плевральные боли воспалительного генеза, иррадиирующие боли при изменениях в шейном и грудном отделах позвоночника, заболевания средостения и др.
Наиболее частыми электрокардиографическими изменениями боррелиоза являются признаки нарушения проводимости на разных уровнях проводящей системы (по предсердиям, атриовентрикулярному узлу, ножкам пучка Гиса, волокнам Пуркинье) с развитием блокад различной степени выраженности. Подобные изменения увеличения продолжительности распространения возбуждения от предсердия к желудочку могут наблюдаться при функциональных изменениях, например, при повышении тонуса блуждающего нерва, за счет действия наперстянки, при ревматическом миокардите и склеротических процессах миокарда. Эти состояния в ряде случаев могут быть масками иксодовых клещевых боррелиозов с поражением сердца с преимущественным нарушением проведения возбуждения по миокарду.
ХИРУРГИЧЕСКИЕ И ТЕРАПЕВТИЧЕСКИЕ МАСКИ ЭПИДЕМИЧЕСКОГО ПАРОТИТА
Диагноз эпидемического паротита в типичных случаях не представляет трудности. При данном заболевании поражаются слюнные железы. Это приводит к тому, что болезнь имитирует хирургические и ряд терапевтических заболеваний, при которых имеется синдром паротита.
В эпидемический период ошибки в диагностике эпидемического паротита на догоспитальном этапе совершаются в 1,5—2,0% случаев. При спорадической заболеваемости в инфекционный стационар поступают до 5% больных под «маской» эпидемического паротита, то есть с ошибочным диагнозом. Во многих инфекционных стационарах методы лабораторной диагностики заболевания (РСК, РТГА и др.) в настоящее время не налажены, что еще больше затрудняет дифференциальную диагностику [Команенко А. А., Финогеев Ю. П., 2000].
Ошибки в диагностике эпидемического паротита инфекционистами, вероятно, происходят из-за недостаточного знакомства практических врачей с симптоматикой хирургических и терапевтических «масок» этого заболевания.
Так, воспаление околоушных слюнных желез может быть вторичным — с серозным или гнойным их поражением. Иногда за увеличенную слюнную околоушную железу принимается верхнешейный боковой острый гнойный (неспецифический) лимфаденит.
Дифференциальную диагностику эпидемического паротита в ряде случаев необходимо проводить с неинфекционными заболеваниями («масками» эпидемического паротита):
— рецидивирующий аллергический паротит,
— болезнь Микулича,
— синдром Микулича,
— болезнь Предтеченского—Гужеро—Шегрена,
— камни протоков слюнных желез,
— опухоли околоушной слюнной железы.
Ниже кратко приводятся опорные диагностические признаки некоторых «масок» эпидемического паротита.
Острому неспецифическому паротиту предшествует сиалостаз (задержка слюны). При остром серозном паротите температура тела чаще нор мальная. Железа при пальпации малоболезненная, кожные покровы с подлежащими тканями не спаяны, цвет их не изменен. рот открывается свободно. Слизистая оболочка в области устья околоушного протока гиперемирована, слюна из протока не выделяется. При массировании железы из протока выделяется густая, вязкая слюна. Может быть умеренный лейкоцитоз.
При остром гнойном паротите боль в области железы сильная. Ухудшается общее состояние, температура тела до 39,0° С Припухлость железы увеличивается, распространяется на щечную, глазничную, подчелюстные области. Кожа спаяна с железой, краснеет. При пальпации — инфильтрат, иногда флуктуация. Рот открывается с трудом. В полости рта отек и гиперемия, из устья протока обильное выделение гноя. Лейкоцитоз в крови.
Гнойный лимфаденит — припухлость не располагается перед ушной раковиной, не заполняет ямку под ушной раковиной. Имеет округлую форму. Интоксикация незначительно выражена. Кожа не изменена. Лимфатические узлы не спаяны. Воспаления выходного отверстия слюнного протока нет. Лейкоцитоз в крови.
Аллергический паротит — острое или хроническое (рецидивирующее) воспаление околоушной слюнной железы, возникающее вследствие сенсибилизации организма к эндогенным или экзогенным антигенам (яйцо, молоко, мед и др.). Начало острое. Железа уплотнена. Слюноотделение уменьшается. Температура тела повышена. Иногда через несколько часов или суток отек железы уменьшается самостоятельно, сальвация восстанавливается и наступает выздоровление. Характерно периодическое увеличение слюнной железы. Часто протекает с поражением других слюнных желез, а также суставов. В слюне — кристаллы Шарко-Лейдена, разрушенные лимфоциты, эозинофилы.
Болезнь Микулича — генерализованное припухание слюнных и слезных желез. Температура тела нормальная. Железы безболезненные при пальпации. Течение длительное, болезнь может продолжаться годами.
Синдром Микулича — сочетанное увеличение слезных и всех слюнных желез при дейкозе, лимфогрануломатозе, туберкулезе, сифилисе, эндокринных нарушениях.
Болезнь Предтеченского—Гужеро—Шегрена — сочетание признаков недостаточности желез внешней секреции: слюнных, слезных, потовых, сальных, слизистых и др. Характерно длительное течение. В период ремиссии только увеличение и уплотнение слюнных желез. При обострении (чаще одностороннем): повышение температуры тела, припухлость слюнной железы, Прекращение отделения слюны.
Камни протоков слюнной железы. Встречается у взрослых Основным проявлением является задержка выделения секрета железы. Увеличение железы во время еды, распирание («слюнная колика»). Такие эпизоды повторяются при приеме пищи Повторные возвраты болезни чаше с одной стороны. Температура тела, как правило, нормальная.
Опухоль околоушной слюнной железы. Начало незаметное, течение постепенное. Припухлость располагается в позадичелюстной области, приподнимает мочку уха. При злокачественном характере опухоли отмечается быстрый рост, неподвижность опухолевого узла, болевой синдром, парез лицевого нерва, метастазирование.
МАСКИ НЕИНФЕКЦИОННЫХ БОЛЕЗНЕЙ ПРИ НЕКОТОРЫХ ИНФЕКЦИЯХ
Инфаркт миокарда под маской инфекционных болезней
Диагностические ошибки при инфаркте миокарда обычно делятся на две группы. Во-первых, инфаркт миокарда диагностируют, когда его нет. Во-вторых, это грозное заболевание не распознается и ошибочно ставится диагноз другого заболевания
За 8 лет из 2500 инфекционных больных, поступивших в клинику инфекционных болезней ВМедА, у четырех пациентов был выявлен инфаркт миокарда. В направлении врачами были указаны другие диагнозы: «Острое пищевое отравление» — 2 случая, «Отравление стафилококковым энтеротоксином» — 1 случай и «Эпидемическая миалгия» — 1 случай. Все больные поступали в приемное отделение через 12—24 ч от начала болезни. Диагноз «инфаркт миокарда» во всех случаях был установлен в первые сутки от момента поступления в стационар. Сразу же после установления диагноза больные были переведены в специализированную клинику [Захаренко С. М., Финогеев Ю. П., 2000].
Анализ течения заболевания показал, что во всех этих случаях доминирующим в клинической картине болезни на раннем этапе был болевой синдром, характеризовавшийся выраженной болью в верхней половине живота и сопровождавшийся рвотой. Такие же признаки бывают при пищевом отравлении, отравлении стафилококковым энтеротоксином и эпидемической миал- гии. Боль в животе у всех пациентов постепенно нарастала, через н
несколько часов появилось чувство резкой слабости и упадка сил. У всех больных примерно через 12 ч появилась аритмия пульса и понижение артериального давления. После рвоты общая слабость резко нарастала. На высоте болевого приступа больные лежали в постели, постоянно меняя положение.
Инфаркт миокарда с таким характером жалоб может симулировать (имитировать) ряд инфекционных заболеваний, что и привело к диагностической ошибке на догоспитальном этапе.
Детальный анализ жалоб и данные объективного обследования в отделении послужили причиной проведения пациентам электрокардиографических исследований. На ЭКГ в динамике через 18—24 ч были обнаружены признаки острой стадии инфаркта миокарда задней стенки левого желудочка: патологический зубец Q, элевация сегмента RS-T и отрицательный (коронарный) зубец Т в II, III, aVF отведениях. У одного больного через 40 ч эти изменения появились и в V5—V6, что указывало на распространенный задний инфаркт миокарда. Клинико-электро-кардиографические данные инфаркта миокарда впоследствии были подтверждены показателями активности «сердечных» ферментов.
Таким образом, инфаркт миокарда задней стенки левого желудочка может протекать под «маской» некоторых острых инфекционных заболеваний. В связи с чем выраженный и длительный болевой синдром с локализацией болей в верхней половине живота следует рассматривать как прямое показание к проведению срочных повторных ЭКГ-исследовании.
Синдром диареи у больных неспецифическим язвенным колитом
Неспецифический язвенный колит — некротизирующее воспаление слизистой оболочки толстой кишки (включая прямую), Характеризующееся обострениями. Чаще встречается проктит, Нежели тотальный колит. В зависимости от выраженности и распространенности неспецифического некротизирующего воспаления выделяют легкую (в основном, проктит), средней тяжести (в основном, проктосигмоидит) и тяжелую (в основном — тотальный колит) формы. Возможно острое течение болезни.
Из осложнений наблюдаются: профузное кровотечение, перфорация, токсическая дилатация толстой кишки и ассоциированные с ним заболевания (склерозирующий холангит и др )
Для диагностики имеют решающее значение:
— копрограмма,
— гистологическое исследование биоптата,
— цитологическое исследование биоптата,
— ректороманоскопия с биопсией слизистой оболочки прямой кишки.
Обязательны консультации хирурга, гинеколога Очень важна клиническая диагностика неспецифического язвенного колита
По результатам собственных наблюдений отмечено, что неспецифический язвенный колит приходится дифференцировать с острой дизентерией Флекснера и кишечным амебиазом с постепенным и быстро прогрессирующим течением [Иванов К. С Финогеев Ю. П. и др., 1990; Финогеев Ю. П., Захаренко С М, 2000].
У большинства больных неспецифическим язвенным колитом температура тела не повышалась, в отличие от больных острой дизентерией. При кишечном амебиазе интоксикация определялась примерно у трети больных.
Особенностью синдрома диареи при неспецифическом язвенном колите являлось отсутствие тенезмов и ложных позывов В отличие от больных острой дизентерией и кишечным амебиазом при неспецифическом язвенном колите стул больных бывает чаще каловый слизисто-гнойный с кровью. При этом оформленные (нередко) каловые массы часто отдельно от патологических примесей. При острой дизентерии и кишечном амебиазе испражнения характеризовались примесью слизи и крови, особенно у больных острой дизентерией. Частота стула при неспецифическом язвенном колите редко превышала 5 раз в сутки Только у больных кишечным амебиазом отмечен жидкий водянистый стул с примесью стекловидной слизи — круглыми крупинками, у них же отмечалось вздутие живота.
Болезненность при пальпации толстой кишки выявлялась при острой дизентерии. При ректороманоскопическом исследовании только при неспецифическом язвенном колите изменения слизистой оболочки прямой и сигмовидной кишки у всех больных характеризовались обширными язвенными полями и диффузной кровоточивостью.
Таким образом, клинически заболевание у больных неспецифическим язвенным колитом, в отличие от острой дизентерии флекснера и кишечного амебиаза, характеризуется отсутствием лихорадки, частотой дефекаций не более 5 раз в сутки, жидким каловым стулом с примесью слизи и гноя Это заболевание характеризуется длительным и рецидивирующим течением.
Инфекционные маски синдрома раздраженной толстой кишки
Согласно результатам Международного совещания экспертов (Рим, 1988) синдром раздраженного кишечника определяется как — комплекс функциональных расстройств продолжительностью свыше 3 мес, включающий расстройство моторной и секреторной функции кишечника, преимущественно толстой кишки, без структурных изменений органов. Сюда относят синдромы раздраженной толстой кишки с диареей, раздраженной толстой кишки без диареи и синдромы раздраженной толстой кишки с запором [Гриневич В. Б , Симаненков В. И. и др., 2000, Корвякова Е. Р., 2000].
Нередко в отделение кишечных инфекций инфекционного стационара поступают больные с синдромом раздраженной толстой кишки с диареей. Диагноз направления у этих больных различный: «острый колит», «острый энтероколит», «острая кишечная диарейная инфекция», реже — «острая дизентерия», «кишечный амебиаз» и др.
Впервые критерии синдрома раздраженной толстой кишки были предложены A. Manning в 1978 г., который описал систему подсчета симптомов, основанную на основных жалобах пациентов, что позволяет провести дискриминацию между пациентами с синдромом раздраженной толстой кишки и другими заболеваниями.
У пациентов с данным заболеванием, независимо от того, к какой группе они относятся, часто встречаются другие симптомы: изжога, головная боль, боль в спине, сексуальные расстройства, психосоциальная дисфункция и пр.
В клинику инфекционных болезней чаще поступают больные с синдромом раздраженной толстой кишки, у которых в Клинической картине преобладает диарея. Стул у этих больных характеризуется:
— обычно 2—4 раза за короткий промежуток времени,
— светлой окраской, иногда с примесью слизи и остатков не переваренной пиши,
— дефекация бывает преимущественно утром после завтрака реже возникает в ночные часы,
— нередко сопровождается императивными позывами чувством неполного опорожнения кишечника, необходимостью длительного напряжения во время дефекации,
— общая суточная масса кала при синдроме раздраженной толстой кишки не превышает 200 г,
— кал фрагментированный, жидкий или водянистый Характерными жалобами больных считается вздутие живота
урчание в кишечнике Отличительными признаками является многообразие клинических проявлении головная боль, чувство комка при глотании, чувство неудобства во время сна на левом боку, отрыжка, изжога (функциональная неязвенная диспепсия) Обращает на себя внимание диссоциация между большим количеством жалоб и данными объективного исследования, которые не выявляют существенных отклонении от нормы
Характерными признаками синдрома раздраженной толстой кишки является также длительный (в течение многих лет) анамнез заболевания, изменчивый характер жалоб, четкая связь периодов ухудшения самочувствия с нервно-психическими фактора ми Важным дифференциально-диагностическим отличием служит отсутствие каких-либо проявлений заболевания в ночные часы Из всех заболеваний кишечника, сопровождающихся диареей, синдром раздраженной толстой кишки является единственным, при котором стул в ночное время отсутствует
Следует иметь в виду, что начало заболевания синдромом раздраженной толстой кишки многие пациенты связывают с психотравмирующеи ситуацией — развод, потеря близкого чело века и другие стрессовые ситуации
Неспецифичность клинических симптомов синдрома раздраженной толстой кишки делает необходимым проведение тщательного первичного обследования таких больных с обязательным клиническим и биохимическим анализами крови, а также ректороманоскопией (по показаниям с биопсией) Это позволяет исключить, кроме инфекционных, такие заболевания, как рак толстой кишки, неспецифический язвенный колит, болезнь Крона, дивертикулез кишечника и др
Постановка диагноза синдрома раздраженной толстой кишки предполагает проведение общего и биохимического анализа крови, копрограммы, анализа кала на скрытую кровь, определение суточной потери жира с калом (потери более 5 г жира за сутки свидетельствуют о внешнесекреторной недостаточности поджелудочной железы), бактериологическое исследование кала и желчи на сальмонеллы, шигеллы, патогенные эшерихии, иерсинии и т д , паразитологическое исследование кала на лямблии, амебы и пр. УЗИ органов брюшной полости и некоторые другие исследования при наличии показаний
НЕКОТОРЫЕ СИНДРОМЫ В ИНФЕКТОЛОГИИ
Не только начинающие врачи, но и специалисты с достаточным опытом работы сталкиваются с необходимостью поиска или уточнения того или иного синдрома. В связи с этим авторы сочли необходимым привести в этом разделе наиболее известные и часто встречающиеся в литературе синдромы. Представленные синдромы вошли в инфектологию исторически и постепенно закрепились в клинике инфекционных болезней.
Абрами синдром (Видаля—Абрами болезнь, энтерогепатический синдром) — восходящая коли-инфекция печени с явлениями хронического холангита.
Abrami Р. (1879—1943), французский врач.
Акурейри синдром (morbus Akureyri) — инфекционное заболевание вирусной этиологии, напоминающее полиомиелит: невыраженная лихорадка типа continua; боли в мышцах, парестезии, психомоторное возбуждение, иногда бессонница, профузное потоотделение; легкие преходящие парезы отдельных мышц. Наблюдается в зимне-осенние месяцы; преимущественно болеют юноши в возрасте 15—20 лет.
Akureyri — город на севере Исландии, где в 1948 г. впервые наблюдалась эпидемия этой болезни.
Анджелуччи синдром (coniunctivitis vernalis) — симптомокомплекс у больных с так называемым весенним конъюнктивитом беспокойство, дрожание тела, вазомоторные расстройства, тахикардия, фотофобия, признаки конъюнктивита.
Angelucci Arnaldo (1855—1934), итальянский офтальмолог.
Андреоли синдром — энтерогенная патология дыхательных органов: часто повторяющийся острый или подострый хронический бронхит, повторные бронхопневмонии; в мокроте обычно обнаруживается кишечная палочка. Патология органов дыхания развивается на фоне хронического колита или длительных запоров
Ано—Кьене синдром — разновидность диффузного хронического мезенхимального гепатита: рецидивирующая, различной интенсивности желтуха; интермиттирующая лихорадка с ознобом. Биопсия печени — большие, узловидные скопления лимфоидной ткани, суживающиеся мелкие желчные ходы, преимущественно по периферии печеночной дольки; частичная облитерация периферических, перилобулярных желчных капилляров. Андротропизм.
Ано—Мак Магона—Танхаузера синдром (cirrhosis hepatis biliaris xanthomatosa, синдром Mac Mahon—Thannhauser, синдром Thannhauser—Mahgendantz) — форма течения хронического внутрипеченочного холестатического гепатоза и цирроза печени: хроническая желтуха с изменчивой гипербилирубинемией; множественные зудящие ксантомы и ксантелазмы (преимущественная локализация — на веках, внутренних поверхностях локтевых суставов); температура нормальная. Кровь: значительная гиперхолестеринемия, гиперлипидемия; повышен уровень щелочной фосфатазы сыворотки крови. Биопсия печени: обструкция внутрипеченочных желчных ходов, перилобулярный цирроз, накопление желчных пигментов и холестерина в перипортальной области. Прогноз неблагоприятный.
Hanot Victor Charles (1844—1896), французский терапевт; Mac Mahon H. M., американский гепатолог; Thannhauser Siegfried J, немецко-американский терапевт.
АНОР синдром (синдром «adipositas — hyperthermia — oligomenorrhoea — parotitis», parotitis recidivans bilateralis diencephalica, синдром Rauch) — разновидность диэнцефалезов: ожирение по типу Фрелиха (Fröhlich), интермиттирующая гипертермия, олигоменорея; рецидивирующее болезненное увеличение околоушной слюнной железы; часто повышено содержание фосфора и калия в слюне; нарушения сна, депрессия.
АНОР: А — adipositas, Н — hyperthermia, О — oligomenorrhoea, Р — parotitis.
ОГОП с. — (О — ожирение, Г— гипертермия, О — олигоменорея, П - паротит).
Ано—Реслера синдром (morbus Hanot—Rossle) — разновидность цирроза печени (диффузный внепеченочный холангит с обструктивным холангиолитом): хронический холецистит и холангит с интермиттируюгцей желтухой; интермиттирующая лихорадка с ознобом; часто — общий зуд; спленомегалия. Кровь значительно ускорена СОЭ; повышен уровень щелочной фосфатазы; патологическая задержка бромсульфалеина. Биопсия печени: утолщение печеночной капсулы, перивисцерит, хронический холецистит, диффузный внутрипеченочный холангит и холангиолит, циркулярная пролиферация соединительной ткани в перипортальном пространстве. Течение длительное, развивается выраженный билиарный цирроз (без асцита и без портальной гипертензии), приводящий к печеночной недостаточности.
Hanot Victor Charles (1844—1896), французский терапевт; Ros- sle Robert (1876—1956), немецкий патолог.
Ардмор синдром — инфекционное заболевание неясной этиологии: инкубационный период 3—10 дней: ринит, фарингит, респираторная миалгия в области грудной клетки и в верхнем отделе живота; болезненное увеличение печени и селезенки (функция печени нормальная); генерализованное увеличение лимфатических узлов, дисфагия, тошнота; частые рецидивы с затяжным (несколько месяцев) течением Клинические проявления напоминают безжелтушные формы вирусных гепатитов.
Ardmore (Ардмор) — город в штате Оклахома (США), где впервые наблюдалось это заболевание.
Арнета синдром — симптомокомплекс. обусловленный полной гепатизацией легких: приглушение голосового дрожания и наличие выраженной бронхофонии; наблюдается в тяжелых случаях крупозной пневмонии.
Астре—Хана синдром (eosinophilia infectiosa idiopatica) — инфекционное заболевание вирусной(?) этиологии: лихорадка, слабость, признаки трахеобронхита, диспепсические явления, увеличение печени и селезенки, эозинофилия. Прогноз благоприятный.
Баадера синдром (dermatostomatitis Baader, conjunctivitis et stomatitis pseudomembranacea, aphthosis generalisata) — общее катаральное или псевдомембранозное воспаление слизистых оболочек со множественными кожными высыпаниями неясной этиологии высокая температура; выраженные геморрагические конъюнктивит и ринит, покрытые струпьями губы, гиперемия слизистой оболочки рта; ярко-красная макулопапулезная или папуловезикулезная сыпь, преимущественно на конечностях. После затихания острых явлений — шелушение кожи. Нередко осложняется бронхитом и (или) пневмонией.
Baader Ernst (1892—1962), немецкий врач-профпатолог.
Балара—Дежана—Пе синдром — проявление энцефалопатии после перенесенного менингоэнцефалита: расстройства памяти, снижение активности, депрессия, лабильность аффектов, головная боль и головокружение, боль в позвоночнике, усталость.
Балога—Лелкеса синдром — своеобразные изменения языка после продолжительной изнуряющей болезни в связи с гормональными сдвигами или в результате локальной патологии: ороговение сосочков языка, слюнотечение, гипо- и дисгевзия, трещины языка, гипертрофия мышц языка, выпадение зубов.
Банти псевдосиндром (G. Banti) — сочетание спленомегалии, симптомов гипопластической анемии и нарушений кровообращения в селезеночной и воротной венах вследствие их тромбоза, наблюдается при некоторых инфекционных болезнях (например, при висцеральном лейшманиозе).
Бехчета синдром (синдром Adamantiades—Behcet, sindromus сиtaneo-muco-uvealis, синдром Gilbert—Behcet, morbus Behcet, hypopyoniritis recidivans, iridocyclitis septica, iritis septica, ophthalmia lenta, aphtosis Touraine) — хронически рецидивирующее септико-аллергическое заболевание, болезненные гипопион-ирит, болезненная афтозная энантема полости рта; афтозно-ульцерозные высыпания в области гениталий; рецидивирующии эпидидимит, ревматоидные явления в мягких тканях и суставах, кровоизлияния в кожу и слизистые оболочки, рецидивирующие тромбозы и тромбофлебиты; гематурия, кровотечения из пищеварительного тракта, кровохарканье; часто — безболезненное припухание слюнных и слезных желез. Мозговые осложнения проявляются в виде упорной головной боли, лихорадки, менингеальных признаков и потери сознания; в этих случаях прогноз серьезный. Чаще болезнь поражает мужчин средних лет
Behcet Hulushi (1889—1948), турецкий дерматолог.
Бирна—Кункеля синдром (синдром Kunkel, синдром Bearn—Kunkel—Slater, morbus Bearn—Kunkel, hepatitis plasmocellularis, hepatitis hypergammaglobulinaemica, hepatitis lupoides) — разновидность первично-хронического (так называемого волчаночного) гепатита болезнь начинается в период полового созревания; усталость, нестойкая желтуха, артралгии, субфебрилитет; больные хорошего питания; часто — угри или полиморфная сыпь; боль в суставах, телеангиэктазии, у женщин дис- или аменорея. Позже появляются признаки цирроза печени; расширение вен пищевода Кровь — гиперпротеинемия, гипергаммаглобулинемия, гипер- билирубинемия. Биопсия печени — некротический гепатит с хронически воспалительными, преимущественно плазмоклеточными, инфильтратами.
Bearn Alexander Gordon (род. 1923); Kunkel Нету George (род
1916) , американские врачи.
Бланше синдром (meningo-polyradiculoneuritis lumbalis) — односторонний менингополирадикулоневрит с одновременным воспалением поясничного симпатического сплетения: острая приступообразная боль в икроножных мышцах, бедрах, поясничной области (преимущественно по ночам). На передней поверхности голеней — сыпь, напоминающая опоясывающий лишай. Нередки психические расстройства, мышечный гипотонус, снижение рефлексов. СОЭ ускорена. Обычно болеют женщины в возрасте 30—60 лет.
Blanchet, французский врач.
Богарта синдром (leucoencephalitis sclerosans subacuta, morbus Bodechtel—Gultman, encephalitis Dawson, encephalitis van Bogaert) —
форма вирусного энцефалита: в начальной стадии — расстройства чтения, письма, счета и речи; во второй стадии — экстрапирамидные гиперкинезы, миоклония, дрожание, хореоатетоидные движения, ослабление зрения и слуха, потливость; в третьей стадии развивается скованность мускулатуры конечностей. Обычно наблюдается у детей. Морфологические изменения в головном мозге характеризуются демиелинизацией, периваскулярной инфильтрацией лимфоцитами и плазматическими клетками, внутриклеточными включениями. Прогноз неблагоприятный: болезнь заканчивается летально в течение нескольких месяцев.
Bogaert Ludo van, бельгийский невропатолог.
Борриеса синдром — диссоциация неврологических симптомов и изменений спинномозговой жидкости в некоторых случаях отогенного энцефалита: уменьшение изменений в спинномозговой жидкости с одновременным нарастанием очаговых мозговых симптомов, сопровождающихся усилением головной боли и повышением температуры.
Bornes Theodor (род. 1897), датский оториноларинголог.
Босвиля синдром (синдром Martin— Bosviel, staphylohaematoma, apoplexia uvulae) — полиэтиологические кровоизлияния в мягкое небо: внезапное чувство инородного тела в горле с позывами к рвоте; чувство странгуляции и расстройства глотания; иногда выраженное чувство удушья; в горизонтальном положении тела все симптомы усиливаются; невнятная речь. При объективном обследовании обнаруживаются различных размеров гематомы в мягком небе, преимущественно в язычке. Время кровотечения и свертывания крови нормальное. Прогноз благоприятный. Умеренный андротропизм. Встречается только у взрослых.
Bosviel французский врач.
Бреннемана синдром — абдоминальный симптомокомплекс при заболевании верхних дыхательных путей’ риниг или фарингит, часто ангина и максиллярный синусит; через нескотько дней, реже через 1—2 недели, боли в животе, мышечная резистентность, тошнота, рвота. Встречается преимущественно в детском возрасте. Причина абдоминальных явлений — обычно мезентериальный или ретроперитонеальный лимфаденит.
Brenneman Joseph (1872—1944), американский педиатр.
Буше—Гзеля синдром (Boucher—Gsell) — острый доброкачественный лептоспироз: двухфазная лихорадка (первая фаза продолжительностью 4, вторая — 1—2 дня); головная боль, менингеальные симптомы, конъюнктивит, брадикардия. увеличенная селезенка, миалгия, гипотония, желудочно-кишечные расстройства; альбуминурия, увеличенная СОЭ, спинномозговая жидкость нормальная.
Вейнгартена синдром (eosinophilia tropica, eosinophilosis pulmonis, синдром Frimodt—Möller) — клиническая картина так называемой тропической эозинофилии: постепенное начало болезни — общее недомогание, отсутствие аппетита, похудание; интермиттирующая или постоянная лихорадка, которая длится неделями или месяцами; нарастающая одышка, сухой кашель с астматоидными приступами. Рентгенологически — незначительно расширены гилюсы, мелкомилиарный легочный рисунок. Увеличена селезенка, незначительно увеличены все лимфатические узлы понос, боль в верхней части живота. В крови умеренный лейкоцитоз, выраженная эозинофилия (до 60—80%). Повышен титр холодовых агглютининов, часто положительная реакция Вассермана. Течение продолжительное, с периодическими обострениями; встречается в тропических странах у людей различного возраста.
Weingarten R. F., американский военный врач.
Венеклааса синдром — хронический бронхит в случаях выраженной дентальной инфекции: длительный кашель, по утрам - в виде приступа; хроническая дентальная инфекция, пародонтоз, лимфатико-экссудативный диатез. Кровь: СОЭ нормальная или повышенная; относительный лимфоцитоз. Рентгенологически — симметричное уплощение корней легких с усиленным легочным рисунком. Болеют преимущественно дети с наличием молочных зубов.
Вернике синдром (II) (morbus Wernike, encephalopathia Wernike, pseudoencephalitis haemorrhagica superior, pseudoencephalitis acuta haemorrhagica superior, poliencephalitis haemorrhagica superior) - тяжелая энцефалопатия, обычно заканчивающаяся летально триада симптомов — паралич глазных мышц (двоение в глазах), арефлексия и расстройства сознания. Кроме того, наблюдаются мозжечковая атаксия, судороги, вегетативные нарушения, эндокринные сдвиги (ожирение). Наблюдается при хроническом алкоголизме, гиповитаминозе В1, циррозе печени и др.
Wernike Karl (1848—1905), немецкий невропатолог и психиатр
Верхней глазничной щели синдром (синдром сфеноидалъной щели, sindromum fissurae orbitalissuperioris) — сочетание полной офтальмоплегии с анестезией роговицы, верхнего века и гомолатеральной половины лба, обусловленное поражением глазодвигательного, блокового, отводящего и глазного нервов; наблюдается при опухолях, арахноидитах, менингитах в области верхней глазничной щели.
Вилановы—Пиньола синдром (синдром Vilanova—Pinol Aguade, panniculitis nodosa subacuta migrans) — постинфекционный кожный симптомокомплекс: болезненные подкожные узелки величиной с горошину на передне-боковых поверхностях голеней; обычно исчезают, но затем снова появляются на других местах; синдром обычно развивается через 1-20 дней после ангины или острого фарингита.
Vilanova Montiu Xavier (род. 1902); Pinol Aguade Joaquin (род.
1917) , испанские дерматологи.
Виленского синдром (lymphadenitis mesenterica, lymphadenitis abdominalis) —- появление неспецифического воспаления брюшинных лимфатических узлов: приступообразная боль в животе с рвотой, которая длится несколько дней и рецидивирует, выраженная пальпаторная болезненность в правой подвздошной области, в эпигастрии, реже — в левой подвздошной области. Лейкоцитоз с относительным лимфоцитозом. В лимфатических узлах — неспецифическое воспаление с гиперплазией элементов ретикулоэндотелиальной системы.
Висслера синдром (синдром Wissler—Fanconi, синдром Fanconi— Wbsler, subsepsis allergica, sepsis hyperergica, pseudosepsis allergica) — хроническое, септически-гиперергическое общее заболевание с кожными аллергическими проявлениями: интермиттирующая или постоянная лихорадка, длящаяся месяцами; постоянно рецидивирующая кратковременная экзантема; иногда развиваются подкожные узелки и появляется ревматоидное припухание мягких тканей; часто — мио- или перикардит; иногда увеличиваются лимфатические узлы; селезенка увеличивается редко; гемокультура отрицательная. В крови нейтрофилез со сдвигом влево, изредка эозинофилия. Болеют преимущественно маленькие дети.
Wissler Hans (род. 1906), швейцарский педиатр.
Вольфа—Шальтенбранда синдром — симптомокомплекс при спонтанной гипотензии ликвора: сильная головная боль, проходящая в лежачем положении; слабо выраженные менингеальные симптомы; давление ликвора спинного мозга уменьшенное, иногда даже отрицательное.
Гепатолиенальный синдром (syndromum hepatolienale, синдром печеночно-селезеночный) — сочетанное увеличение печени и селезенки; наблюдается при циррозах печени, инфекционных боязнях, лейкозах и др.
Гепатоцеребральный синдром (syndromum hepatocerebrale, новалова гепатоцеребральный синдром) — сочетание нервно-психических нарушений (неврозоподобных расстройств, депрессии экстрапирамидных нарушений) с признаками поражения печени; наблюдается при хронических прогрессирующих болезнях печени.
Герхарда синдром (paralysis Gerhardt) — обозначение паралича голосовых связок различного генеза.
Gerhardt CarlAdolph Christian Jacob (1833—1902), немецкий клиницист.
Гийена—Барре синдром — разновидность относительно доброкачественно протекающего полирадикулоневрита с двигательными расстройствами и исчезновением сухожильных рефлексов в начале заболевания — усталость, чувство тяжести в теле, позже наступают параличи, прогрессирующие в проксимальном направлении. Мускулатура чувствительна к давлению. Умеренно выраженные парестезии, симметричное исчезновение рефлексов; кожные рефлексы сохраняются. Значительно повышено содержание белка в ликворе (без заметного цитоза). В крови отмечается эозинофилия.
Гиперстенический синдром (syndromum hypersplenicum, гиперс- пленизм) — сочетание увеличения селезенки с увеличением количества клеточных элементов в костном мозге и уменьшением форменных элементов в периферической крови; наблюдается, например, при малярии, саркоидозе.
Глянцмана—Заланда синдром (синдром пятидесятого дня) - позднее проявление злокачественного течения дифтерии на 35—50 день заболевания наступает коллапс со слабостью и рвотой; лицо чрезвычайно бледное, температура до 38° С, иногда катар верхних дыхательных путей, признаки поражения сердца (аритмия, ритм галопа, экстрасистолия, цианоз, одышка), признаки сосудистой недостаточности (быстрый, слабого наполнения пульс, сниженное кровяное давление). Часто беспокойство и чувство страха; нередко альбуминурия. Иногда поздние параличи. Прогноз серьезный. Часто — остановка сердца, паралич диафрагмы и дыхательной мускулатуры.
Glanzmann Eduard (1887—1959), швейцарский педиатр, Saland S., швейцарский врач.
Госпиталя Сассун синдром — эпидемическая инфекция, вызываемая грибом Rhizopus nigricans; выраженная полиурия, жажда, анорексия, слабость, усталость, лихорадки и поражения почек нет; прогноз неблагоприятный.
Sassoon Hospital — больница в Индии, г. Пуна (штат Махараштра).
Гоше синдром (II) (pseudotuberculosis aspergillaris, morbus Gaucher) — устаревшее обозначение клинической картины хронического легочного аспергилеза.
Gaucher Philippe Charles Ernest (1854—1918), французский дерматолог.
Градениго синдром — сочетание симптомов гнойного воспаления среднего уха с парезом или параличом наружной прямой мышцы глаза, болями по ходу тройничного нерва, а также тугоухостью, обусловленной поражением звукопроводящего и звуковоспринимающего аппаратов; возникает при ограниченном менингите в области верхушки пирамиды височной кости.
Gradenigo G. (1859—1926), итальянский оториноларинголог.
Грея синдром — интоксикация левомицетином у грудных детей: прогрессирующий общий цианоз, коллапс; смена нерегулярного дыхания задержкой дыхания; увеличение живота; явления непроходимости кишечника, анорексия; гипотермия
Гюнтера синдром (I) (myositis myoglobinurica, rhabdomyolisis acuta recurrens) — миоглобинурия у больных миозитом: мышечная и суставная боль, припухание мышц, нарушение движений, эритема, лихорадка, понос, миоглобинурия. В ряде случаев выявляется наследственный характер миоглобинурии с возможным аутосомно-рецессивым наследованием.
Günther Hans (1884—1956), немецкий терапевт.
Дабина—Джонсона синдром — своеобразная форма конституциональной гипербилирубинемии (аутосомно-рецессивное наследование): болезнь обычно начинается в детстве, рецидивирующая желтуха без зуда, незначительно увеличенная печень, цвет кала нормальный. Субъективные симптомы незначительны. В крови — гипербилирубинемия; осмотическая резистентность эритроцитов нормальна. Во время желтухи — билирубинурия. Клинические признаки обусловлены генным дефектом, проявляющимся в неспособности печени экскретировать определенны, вещества, преимущественно связанный билирубин и другие пигменты.
Дарье синдром (erythema annulare centrifugum) — разновидность эритематозного дерматоза: круго- или дугообразная красная сыпь на туловище; высыпания прогрессируют радиарно место первичного очага бледнеет, часто рецидивы.
Darier Ferdinand Jean (1856—1938), французский дерматолог
Дебре синдром (III) (felinosis lymphoreticulosis inoculationis benigna, Katzenkratzkrankheit [нем.], viruslymphadenitis, morbus Petzetakis, синдром Foshay—Mollaret) — доброкачественный вирусный лимфаденит, развивающийся при повреждении кожи (часто при кошачьих царапинах — так называемая болезнь кошачьей царапины): кожные ранения как входные ворота инфекции (обнаруживают не всегда); регионарный лимфаденит (преимущественно в подмышках или паховой области); лимфатические узлы часто нагнаиваются и открываются фистулой. Лихорадка, усталость, исхудание, изредка преходящая макулопапулезная сыпь. Прогноз благоприятный. Наблюдаются эктопические и атипические формы: 1) эктопическая форма — острый тонзиллит с припуханием лимфатических узлов, часто — с ретрофарингеальным абсцессом; 2) конъюнктивальная форма (см. синдром Парино I),
3) мезентериальная форма — клиническая картина мезаденита,
4) торакальная форма — припухание медиастенальных лимфатических узлов. Наиболее частые осложнения — энцефалит, энцефаломиелит, невриты.
Дежерина синдром — симптомокомплекс при дифтерии, напоминающий спинную сухотку: атаксия и расстройства глубокой чувствительности.
Де Жимара синдром (purpura gangrenosa, purpura necrotica Sheldon, syndromus Martin de Gimard) — разновидность геморрагической пурпуры: острое лихорадочное заболевание с генерализованной пурпурой, формирующейся в течение 24—48 ч, локализуется преимущественно на нижних конечностях, лице и туловище. На поздних стадиях развиваются узелки величиной с дробинку и пузырьки с серозно-кровянистым содержимым и вторичными струпьями.
De Gimard (1858 — ?), французский врач.
Де Кервена синдром (thyreoiditis subacuta, thyreoiditis de Quervain thyreoiditis granulomatosa, thyreoiditis subacuta non purulenta, thyreoiditis pseudotuberculosa, struma granulomatosa, thyreoiditis giganto-cellularis) — острое или подострое негнойное воспаление щитовидной железы: колющая боль в горле с иррадиациеи в уши и грудь; щитовидная железа твердоватая, увеличенная, обычно сросшаяся с окружающей тканью; заболевание часто начинается с умеренной лихорадки; исхудание; несколько повышен основной обмен; в острой стадии содержание йода в сыворотке крови часто повышено. Болеют преимущественно женщины в возрасте 25-45 лет. Обычно наблюдается спонтанное выздоровление.
Quervain Fritz de (1868—1941), швейцарский хирург.
Джанотти—Крости синдром (acrodermatitis papulosa infantum, acrodermatitis lichenoides infantilis) — проявления инфекционного ретикулоэндотелиоза (вирусного происхождения) у детей: симметричная мелкопапулезная сыпь на конечностях, щеках и бедрах. Незначительно увеличены подмышечные и паховые лимфатические узлы. Сыпь держится 2—8 нед, после чего на местах высыпаний наблюдается шелушение.
Gianotti F., Crosti Agostino (род. 1896), итальянские дерматологи.
Доната—Ландштейнера синдром — пароксизмальная (холодовая) гемоглобинурия: после пребывания на холоде приступообразно возникают плохое самочувствие, боль в крестце, рвота, высокая температура, конечности холодные и синюшные. Приступ продолжается от нескольких часов до нескольких дней. Наблюдаются гемоглобинурия, желтуха; увеличены печень и селезенка; положительная реакция Доната—Ландштейнера; в 90% случаев — положительная реакция Вассермана.
Доуна—Уайзмена синдром (neutrophilopenia hypersplenica, neutropenia splenomegalica, синдром Wiseman—Doan) — признаки первичного гиперспленизма: спленомегалия; миелоидная гиперплазия костного мозга с переходом в гипоплазию; лейкопения, нейтрофилопения; быстрая утомляемость, сердцебиение, лихорадка, боль различной локализации; иногда язвы слизистои оболочки полости рта. При гистологическом исследовании селезенки — выраженный фагоцитоз гранулоцитов.
Doan Charles Austin (род. 1896); Wiseman Bruce Kenneth (род. 1898), американские терапевты.
Дубит синдром (morbus Dubini, Guertin, morbus Henoch, chorea electrica, morbus Bergeron) — миоклоническая форма эпидемического энцефалита: болезнь начинается лихорадкой, головными болями и болями в спине; быстрая миоклония лица и конечностей; нередки полиневритические параличи с электрической реакцией дегенерации и мышечной атрофии. Исход обычно летальный.
Dubini Angelo (1813—1902), итальянский невролог.
Дуранда—Холзела синдром — врожденный или приобретенный дефицит лактозы кишечника' продукты неполного расщепления лактозы обусловливают поносы, особенно после употребления молока; наблюдается также лактозурия; в тяжелых наследственных (аутосомно-рецессивное наследование) случаях — задержка роста и физического развития ребенка; эксикоз вплоть до летального исхода, если из пищевого рациона не исключаются продукты, содержащие лактозы.
Дюпре синдром (pseudomeningitis) — менингизм при различных внемозговых лихорадочных заболеваниях тошнота, рвота ригидность мышц шеи, головная боль. Часто повышенное давление спинномозговой жидкости; в остальном ликвор без изменений.
Dupre Ernest (1862—1921), французский невропатолог и психиатр
Дюпюи синдром (syndromus salivo-sudoripar, syndromus SS, синдром Frey, синдром Frey—Baillarger, syndromus auriculotemporalis) — комплекс нервно-вегетативных гомолатеральных симптомов в случаях патологии (воспаления, абсцесса, паротидэктомии) околоушной железы: внезапное покраснение лица, местный гипергидроз, жгучая боль; симптомы эти нередко появляются во время еды.
Dupuy J., французский врач.
Егорова синдром (болезнь Егорова, тонзиллогенная миокар- диодистрофия, myocardiodystrophia tonsillogenes) — проявления тонзиллогенной миокардиодистрофии, осложненной гипоталамическими расстройствами: выраженная кардиалгия, непроизвольные глубокие вдохи при нормальном дыхании и другие многочисленные жалобы на заболевание сердца, не соответствующие степени поражения миокарда. Слабость, плохой сон. пониженный аппетит, субфебрильная температура. Объективно нормальны границы сердца, умеренная тахикардия; шумы отсутствуют или выслушивается негромкий, меняющийся по интенсивности систолический шум. ЭКГ: признаки диффузных изменений в миокарде, нарушение атриовентрикулярной проводимости I степени, совпадающие со вспышкой тонзиллярной инфекции С-реактивный белок отрицательный, количество и состав плазменных белков и СОЭ нормальные.
Егоров Борис Аркадьевич (род. 1898), советский терапевт.
Жанбона синдром (syndromus choleriformis, enteritis cholerifor- mis) — токсический энтерит в результате употребления антибиотиков: острый энтерит с обезвоживанием, потерей массы тела и токсикозом; коллаптоидные состояния; в случае гипертоксических форм — мозговые расстройства (вплоть до комы).
Janbon М., французский терапевт.
Жерлье синдром (morbus Gerlier, kubisagar [япон.], vertigo paralytica endemica) — олигосимптоматическая форма энцефаломиелита: внезапное головокружение, шатающаяся походка, склонность к падению, перемежающиеся парезы конечностей, птоз, двоение зрения, боли по ходу нервов. После приступа продолжается сильная головная боль, боль в затылке, неспособность удержать голову, общая мышечная слабость. Обычно наблюдается у конюхов Японии, отдельные случаи отмечены в Швейцарии и Франции.
Gerlier Е. Felix (1840—1914), швейцарский врач.
Жильбера—Лербулле синдром — семейная конституциональная гипербилирубинемия (аутосомно-доминантное наследование): бледно-желтая окраска кожи, преимущественно лица, кистей РУК и стоп, склеры нормальной окраски; часто сосудистые или пигментные пятна, ксантелазмы век и гиперпигментация кожи вокруг глаз. В результате световых, тепловых, химических и механических раздражений в коже усиленно образуется пигмент Склонность к брадикардии, гипотермии и мигрени. Зябкость, часто - диспепсия, запоры; ортостатическая и интермиттирующая альбуминурия, алиментарная гликозурия, увеличенное количество непрямого билирубина в крови без признаков гемолиза. Все основные печеночные пробы нормальные, при биопсии печени — нормальная печеночная ткань.
Задней черепной ямки синдром (syndromum fossae cranii posterioris) — сочетание признаков внутричерепной гипертензии и поражения VI—XII черепных нервов с мозжечковыми нарушения ми и, часто, признаками сдавления ствола мозга, наблюдается при опухолях и воспалительных процессах в области задней черепной ямки
Захарченко—Wallenberg синдром (синдром Vieusseux—Wallenberg синдром Wallenberg—Захарченко, синдром Захарченко) — поражение центральной нервной системы (боковых частей продолговатого мозга) с диссоциированными расстройствами чувствительности рвота, головокружение, нистагм, склонность к падению в сторону очага, спонтанная жгучая преходящая сильная боль на одной стороне лица или тела, гомолатеральная гемиатаксия с расстройствами походки, дисметриеи и асинергиеи расстройства глотания, гиперестезия и парез неба на стороне очага перекрестные ассоциированные расстройства чувствительноети температурная гипестезия, аналгезия и анестезия роговицы на гомолатеральной стороне лица и на контралатеральной стороне тела, гомолатеральный синдром Бернара—Хорнера, гомолатеральный гипогидроз, вазодилатация и повышение кожной температуры. Если очаг поражения велик, часто выявляется преходящий контралатеральный гемипарез
Захарченко Михаил Алексеевич (1879—1953), советский невропатолог
Wallenberg Adolf (1862—1949), немецкии врач и анатом
Захорского синдром (herpangina, angina herpetica, pharyngitis vesicularis, stomatttis herpetica) — инфекционное (Коксаки вирус подгруппы А) заболевание с катаральной ангиной и герпетиформными высыпаниями на небе и зеве кратковременная интермитирующая лихорадка, нехарактерные общие симптомы боль в горле при глотании, пузырьки с последующими изъязвлениями на миндалинах, небных дугах и мягком небе, окружность пузырьков гиперемирована Регионарные лимфатические узлы не увеличены, часто (но необязательно) — конъюнктивит, боль в мышцах и в животе, понос. Течение доброкачественное. Срок инкубации 2—6 (?) дней. Преимущественно болеют дети.
Zahorsky Jonn (1871—?), американскии педиатр
Зейдельмайера синдром (Kokardenpurpura [нем.]) — инфекционно-токсическая пурпура у детей болезнь появляется после затянувшегося на несколько недель простудного заболевания, быстро появляются небольшие красные высыпания, развивающиеся вокруг папулы, красный элемент окаймлен анемичнои полосой, напоминающей кокарду Обычная локализация — симметрично на конечностях и лице, реже на шее Показатели свертываемости крови и количества тромбоцитов нормальные Часто крапивница Заболевание продолжается 1- 2 нед
Seidlmayer Hubert (1920—1965), немецкий педиатр
Зиккингера синдром — симптомокомплекс нарушений обратного всасывания конъюгированных желчных кислот в дистальном отделе подвздошной кишки водянистый понос в первой половине дня, сопровождающийся тенезмами, при прекращении приема пищи (например ночью) понос прекращается, умеренная стеаторея, снижено содержание холестерина в сыворотке крови, нарушения всасывания витамина В12, иногда умеренная анемия Наблюдается при терминальном илеите (болезни Крона), у больных после резекции подвздошной кишки или после выключения ее дистального отдела
Илза синдром — различной этиологии (туберкулез, сифилис очаговая инфекция, болезни крови) кровоизлияния в стекловидное тело и сетчатку прогрессирующее ухудшение зрения, кровоизлияния в стекловидное тело, глазное дно — геморрагии и картина перифлебита Наблюдается преимущественно у молодых людей
Иова синдром (Job’s syndrome [англ.])— наследственный дефект иммунитета (аутосомно-рецессивное наследование) множественные рецидивирующие абсцессы маловирулентных стафилококков (так называемые холодные абсцессы) у детей (фурункулез или более глубокие гнойные очаги без признаков воспаления), часто — хронический ринит, отиты, синуситы, явления микробной экземы. Симптомы проявляются при рождении и держатся годами Кровь дефект гемотаксиса нейтрофильных лейкоцитов и высокий уровень иммуноглобулинов Е в сыворотке крови
Job—Иов, библейский персонаж, согласно библейской легенде, был поражен «проказою лютою от подошвы ноги его по самое темя его»
Капози—Юлиусберга синдром (dermatitis Kaposi, dermatitis posi—Juliusberg, eczema herpetiforme, pustulosis varioliformis асuta, pustulosis herpetica infantum) — инфекционное лихорадочное кожное заболевание, возможно, вызываемое вирусом herpes simplex высокая температура и относительно хорошее состояние; периодически появляются полиморфные везикуло-папулезные высыпания с буллезными элементами без вторичного изъязвления пузырьки однокамерные, нередко превращаются в геморрагические и позже покрываются струпом. Часто припухают регионарные лимфатические узлы. На слизистых оболочках — афтозная сыпь. Возле глаз и на веках — дендритический кератит (keratitis dendritica) и конъюнктивит. Нередко сыпь экзематизируется или переходит в нейродермит. Болеют преимущественно грудные дети или дети младшего возраста.
Kaposi Moritz (1837—1902), австрийский дерматолог, Juliusberg Fritz, немецкий дерматолог.
Каравати синдром (Caravati posthepatitis—syndromus) — симптомокомплекс у больных, перенесших вирусный гепатит (болезнь Боткина): признаки цирроза печени, перигепатит, холангит, анацидный гастрит, дуоденит, гемолитическая желтуха, анемия
Карриона синдром (febris Carrion, morbus Carrion, verruga peruviana) — инфекционное заболевание с тяжелой гемолитической анемией, встречающееся в Южной Америке (главным образом в Перу): повышение температуры, озноб, потливость, недомогание, субиктеричная окраска кожи, часто — петехиальная сыпь увеличенные регионарные лимфатические узлы, гиперпигментация кожи; прогрессирующая макроцитарная анемия; милиарно-папулезная кожная сыпь, апатия, бессонница; нередко имеют место парезы. Предполагаемый возбудитель — Bartonella baciliformis.
Carrion Daniel A. (1850—1886), студент медицины в Перу.
Кастемани синдром — неясного происхождения фебрильное заболевание: постепенное начало с общим недомоганием, болями в суставах и лихорадкой; последняя имеет ундулируюшии интермиттирующий или нерегулярный характер. Селезенка и печень увеличены, плотной консистенции. Обычно болеют мужчины среднего возраста.
Castellani Aldo (1876—1971), итальянский патолог и бактериолог
Катаяма синдром — основные симптомы шистосомоза в период обострения: головная боль, озноб, лихорадка продолжительностью от 1 до 4 нед, абдоминальные симптомы (нередко понос); увеличенные печень и селезенка, эозинофилия крови. Болезнь вызывается Schistosoma mansoni или Sch. haematobium, встречается в некоторых районах Африки, на Среднем Востоке и в некоторых средиземноморских странах.
Katayama — разновидность японских молюсков, являющихся промежуточным хозяином шистосом.
Керимера—Адамса синдром — разновидность хронической интерстициальной пневмонии: медленное, длящееся годами развитие болезни; кашель с небольшой примесью мокроты, кровохарканье, боль в грудной клетке; при перкуссии — небольшая зона притупления, большей частью односторонняя, с сухими хрипами. Относительно хорошее общее состояние, температура нормальная. Рентгенологически — ограниченное плотное, сегментарное затемнение, напоминающее ателектаз. Болезнь часто принимают за бронхокарциному. Обычно проявляется в возрасте 30—50 лет; гинекотропизм.
Китахары синдром (morbus Kitahara, chorioretinitis centralis serosa) — экссудативный хориоретинит в результате инфекционно-токсического капиллярита: субретинальный выпот с ограниченной отслойкой сетчатки в области пятна; внезапное ухудшение зрения; центральная скотома; позже развивается умеренная гиперметропия; нередко рецидивы.
Kitahara S., японский офтальмолог.
Клейне—Левина синдром — сочетание повышенной сонливости с приступообразно возникающим чувством голода и двигательным беспокойством; наблюдается при энцефалитах с поражением гипоталамуса и ретикулярной формации ствола мозга.
Kleine W., немецкий невропатолог и психиатр; Levin М., английский врач.
Клейнитидта синдром (Influenzabazillen-Syndrom [нем.]) — своеобразная форма течения инфлюэнцы: острое начало болезни с лихорадкой, болями в горле и затылочной ригидностью; через некоторое время присоединяется стеноз трахеи с инспираторным стридором; расширены границы сердца, шум трения перикарда. При пункции полости перикарда получают серозно-гнойный или гнойный экссудат. Кроме того, часто отмечается плевропневмония или гнойный плеврит. Обычно позже присоединяется гнойный менингит с помрачением сознания и расстройствами кровообращения. Прогноз сомнительный. особенно в случаях менингеальной инфекции.
Kleinschmidt Hans (род. 1885), немецкий педиатр (ФРГ).
Клемма синдром (tetanus Klemm, синдром Rose, tetanus Rose, tetanus Janin, tetanus hydrophobicus, tetanus capitis, tetanus facialis) - форма течения столбняка с судорогами при глотании и парезом лицевого нерва: двусторонний тризм, паралич лицевого нерва и одностороннее нарушение чувствительности языка (обычно на стороне входных ворот). Если входными воротами служил глаз, то наблюдаются также птоз, косоглазие, анизокория, миоз. Иногда развивается паралич подъязычного нерва. Остальные симптомы, как при обычном столбняке.
Klemm Paul (1861—1921), хирург в Риге.
Колидистальный синдром (syndromum colidistale) — сочетание частых позывов на дефекацию с выделением жидкого кала, смешанного с кровью, слизью, гноем; наблюдается, например, при неспецифическом язвенном колите.
Колтыпина синдром — сердечно-сосудистый комплекс у больных скарлатиной: тахикардия, не соответствующая температуре, снижение АД, неизменные границы сердца, потливость.
Колтыпин Александр Алексеевич (1883—1942), советский педиатр
Копрологический синдром (syndromum coprologicum) — совокупность изменений кала, характерных для определенной болезни, для поражения определенного органа (отдела) пищеварительного тракта или для нарушения определенной его функции
Корсаковский синдром (амнестический синдром) — сочетание расстройств памяти на текущие события (при ее сохранности на более отдаленные события) и ориентировки в месте и времени с наличием кофабуляций; наблюдается при поражении головного мозга, инфекционных и интоксикационных психозах.
Кремера —Гриффина синдром (eosinophilia essentialis) — неясного происхождения (возможно, в связи с пищевой аллергизацией или эозинофильным миелолейкозом) выраженная эозинофилия со спленомегалией.
Криглера—Найяра синдром — врожденная семейная гипербилирубинемия у грудных детей в связи с дефицитом энзимов (глюкуронилтрансферазы) в печени (аутосомно-рецессивное наследование): признаки, обусловленные нарушением билирубинового обмена, — желтуха, увеличенная печень и селезенка; гипербилирубинемия (значительно повышено количество непрямого билирубина).
Крупа синдром — закупорка дыхательных путей у детей при различных заболеваниях: меняющаяся хрипота; инспираторный, экспираторный или смешанный стридор; лающий кашель, асфиксия. Различают истинный круп (при дифтерии) и ложный круп (при кори, коклюше, скарлатине, гриппе, аллергических заболеваниях дыхательных путей и других заболеваниях).
Croup (англ.) — круп, воспаление гортани.
Крювелье—Баумгартена синдром (синдром Baumgarten, cirrhosis Cruveilhier—Baumgarten) — цирроз печени с портальной гипертензией, в результате которой образуется венозный анастомоз между участками, снабжаемыми кровью пупочной и воротной вен: цирроз печени, портальная гипертензия с асцитом, спленомегалия с отеками, расширенные и извитые подкожные вены вокруг пупка (голова медузы); в области пупка хорошо выслушиваются венозные шумы.
Cruveilhier Jean (1791—1873), французский патолог.
Baumgarten Paul Clemens von (1848—1923), немецкий патолог
Лайелла синдром (necroepidermolysis acuta combustiformis toxico- allergica) — тяжелый дерматоз неясной этиологии с острым течением и летальным исходом: тяжелое общее состояние, повышенная температура, адинамия; на коже большие эритематозные пятна, которые появляются в течение нескольких часов и приобретают синюшный оттенок; вскоре образуются пузыри и начинается отслоение эпидермиса, как при ожоге II степени, симптом Никольского положительный. Подобные высыпания появляются также на слизистых оболочках рта, глаз, половых органов и нередко на слизистой оболочке пищеварительного тракта. После отслоения образуются широкие эрозии, из которых выделяется серозно-геморрагическая жидкость. Кровь: лейкоцитоз, реже лейкопения. Часто присоединяется нефрит. Летальный исход от тяжелого шока.
Lyell А., английский дерматолог.
Ландри синдром — так называемый острый восходящий паралич: в продромальном периоде — парестезии ног, плохое самочувствие, незначительное повышение температуры; через несколько часов или дней появляются вялые параличи мышц ног сухожильные рефлексы исчезают; параличи быстро распространяются на мускулатуру туловища и рук, языка, гортани, лица и диафрагмы. В результате паралича дыхательного центра и дыхательной мускулатуры наступает смерть. В цереброспинальной жидкости — белково-клеточная диссоциация (увеличено количество белка без значительного цитоза).
Лера—(Леона) Киндберга синдром — своеобразное течение легочного инфильтрата с эозинофилией; внезапное и острое начало болезни; септическая температура, которая держится неделями, нередко озноб с потливостью; обычно выраженные катаральные явления; в крови — эозинофилия и лейкоцитоз. Рентгенологически — легочные инфильтраты и плевральный выпот. Отличается от синдрома Леффлера (I) более выраженными проявлениями и более длительным течением.
Леффлера синдром (I), (eosinophilia Loffler, infiltratus pulmonis eosinophilicus, синдром Kartagener, эозинофильный инфильтрат) -
кратковременный инфильтрат в легких с эозинофилией: нормальная или кратковременно субфебрильная температура; обычно удовлетворительное самочувствие; иногда усталость, незначительный кашель, ночные поты. Данные аускультации не выражены. В крови эозинофилия (от 7 до 70%). Рентгенологически - разной величины, локализации и структуры инфильтраты в легких, которые обычно быстро исчезают. Нередко подобные инфильтраты обнаруживаются (клинически и патологоанатомически) в других органах. Часто кратковременное припухание суставов и узловатая эритема; заболевание доброкачественное и быстропреходящее. Наблюдается преимущественно в июле и августе.
Löffler Wilhelm (1887—1972), швейцарский терапевт.
Лионне синдром — разновидность острого вирусного энцефаломиелита: вначале психические расстройства (помрачение сознания, галлюцинации) и незначительная лихорадка; позже присоединяется неврит зрительного нерва с отеком соска, ухудшением зрения и выраженной менингеальной реакцией (лимфоцитарное воспаление). Через 4—5 нед мозговые симптомы исчезают, но зрение не улучшается; нередко наступает полная слепота.
Лобзина синдром — при быстром нагибании головы больного происходит расширение зрачков и усиление головной боли. Один из болевых менингеальных феноменов, наблюдающихся при менингите.
Добзин Владимир Семенович (1924 — 1993), выдающийся отечественный невролог.
Лутца—Сплендоре—Алмейда синдром (morbus Lutz - Splendore — de Almeida, morbus Lutz, blastomycosis brasiliensis, paracocciodosis, morbus de Almeida) — южноамериканский бластомикоз: болезнь вызывается грибом Blastomyces brasiliensis; наблюдается преимущественно у мужчин-садоводов, главным образом в Бразилии. Около рта, носа и на слизистой оболочке щек появляются узелки, которые позднее изъязвляются; процесс в дальнейшем затрагивает регионарные лимфатические узлы, где появляются гнойные фистулы; нередко диссеминация гематогенным или лимфогенным путем во внутренние органы (преимущественно пищеварительного тракта).
Lutz Alfredo, Splendore A., бразильские врачи; Almeida Floriano Paulo de (род. 1898), бразильский врач-микробиолог.
Маграсси —Леопарди синдром (Magrassi—Leonardi пневмония, пневмония эозинофильная моноцитарная) — долевая пневмония или бронхопневмония инфекционно-аллергической природы, сопровождающаяся значительной эозинофилией и моноцитозом.
Майергофера синдром — синдром 3—4-го дня продромального периода кори: припухлость лимфоузлов (полиаденит), боль в илеоцекальной области (псевдоаппендицит), катаральная либо фолликулярная ангина.
E. Mayehofer, немецкий педиатр.
Массхоффа синдром — лимфаденит, вызванный Yersinia pseu- dotuberculosis: лихорадка, боль в животе, увеличение мезентериальных лимфатических узлов, позже — единичный или множественные абсцессы брыжейки. Кровь: лейкоцитоз, ретикулоцитоз.
Mass hoff Willy Johann (1908-?), немецкий врач.
Мейенбурга—Альтхерра—Юлингера синдром (panchondritis, chondromalacia systematisata, morbus Meyenburg, syndromus Askanazy) —
редко встречающийся панхондрит с хондролизом: болезнь начинается с простуды, катара верхних дыхательных путей и общей
слабости; нарастающая одышка в связи с хондролизом гортани и трахеи; образование седловидного носа, болезненное припухание мест перехода хрящей в кости; припухание и боль в суставах рецидивирующий гнойный бронхит, бронхопневмония, тахикардия, повреждения миокарда; эписклерит; повышенная СОЭ эозинофилия. Обычно также альбуминурия. Прогноз неблагоприятный. Предполагается аутоиммунное происхождение синдрома.
Von Meyenburg Hans (1887—?), швейцарский патолог, Althen Franz, швейцарский врач; Uehlinger E., швейцарский патолог
Мелькерссона—Розенталя синдром — сочетание рецидивирующего неврита лицевого нерва, отека и пастозности лица и губ со складчатостью языка.
Melkersson Е. (1898—1932), шведский врач; Rosenthal С., немецкий невропатолог.
Менингеальный синдром (syndromum meningeale) — сочетание упорных диффузных головных болей, обычно сопровождаемых тошнотой и рвотой, с обшей кожной гиперестезией и повышенной чувствительностью к световым и звуковым раздражителям, характерной позой больного, ригидностью затылочных мышц, а также с различными менингеальными симптомами; обусловлено раздражением мозговых оболочек, например, при менингите или кровоизлияниях в субарахноидальное пространство.
Мийяра—Гюблера синдром — альтернативный синдром: совокупность периферического пареза или паралича мимической мускулатуры на стороне поражения и гемиплегии или гемипареза с противоположной стороны, наблюдается при энцефаломиелитах (например при клещевом), описывается и как злокачественная форма полиомиелита: летальный исход наступает в течение 1—4 дней, если больной остается жив до 7—10-го дня, то возможно быстрое обратное развитие симптомов.
A. Millard, (1830-1915), A. Gubler, (1821-1879), французские врачи.
Молчанова синдром — симптомокомплекс поражений при дифтерии: снижение сосудистого тонуса (паралич вазомоторов и артериального давления, сосудистые нарушения во внутри них органах, в том числе и в мышце сердца, адинамия, сонливость, бледность кожи, коллапс; одна из причин раннего паралича сердца.
В. Молчанов (1869—1959), русский педиатр,
Молчанова триада — симптомы, которые наблюдаются перед параличом сердца при дифтерии: рвота, боли в животе (резкое увеличение печени), эмбриокардия.
Молчанова — Лебедева кардиальный синдром — скарлатинозное сердце.
В. Молчанов, Д. Лебедев, русские педиатры.
Морвана синдром — 1) (син. Морвана рука) — совокупность выраженных трофических нарушений на руках в виде деформации пальцев, вплоть до отпадения фаланг, утолщения кожи ладоней, возникновения безболезненных панарициев; наблюдается при сирингомиелии; 2) спастический паралич ног без расстройств чувствительности и нарушений функции тазовых органов, развивающийся у детей с врожденным сифилисом в возрасте 4—12 лет; 3) (син. Морвана болезнь, Морвана хорея) — сочетание общей мышечной слабости, фибриллярных подергиваний, преимущественно в мышцах голеней, вегетативных расстройств (потливость, тахикардия, повышение артериального давления) и психических нарушений (депрессивные состояния, страхи, суицидальные тенденции); наблюдается при некоторых инфекционных болезнях, ревматизме, интоксикациях.
Мура синдром (migraena abdominalis, epilepsia abdominalis) — приступообразно усиленная моторика кишечника в результате раздражения головного мозга: пароксизмальная, трудно локализуемая боль в животе; в продромальном периоде тошнота, рвота, понос, бледность, урчание в животе; во время приступа клоническое подергивание мускулатуры брюшного пресса; после приступа недомогание, сонливость. На ЭЭГ — церебральная дисритмия.
Moore Matthew Thibaud (род. 1901), американский психоневролог.
Натансона синдром (О. Натансон) — поражение слезных желез (дакриоаденит) при эпидемическом паротите, в том числе и без больших слюнных желез.
Николау синдром (embolia cutis medicamentosa, dermatitis livedoides, syndromus livedoido—paralyticus, синдром Nicolau—Hoigne) — симптомокомплекс осложнений после внутриартериального введения депо-пенициллина или других препаратов с кристаллической структурой: внезапная ишемия на месте инъекции, развитие болезненных синюшных неравномерных пятен с последующим образованием пузырей и некрозом; в отдельных случаях развивается вялый паралич конечности, в артерию которой был введен препарат, в редких случаях — поперечный паралич В качестве отдаленных осложнений наблюдаются макрогематурия и кровавый стул. В крови — лейкоцитоз. До настоящего времени случаи отмечены только в детской практике.
Nicolau S. G., французский врач.
Олъхагена—Лилъестранда синдром — изолированное увеличение СОЭ без клинических проявлений: повышенная СОЭ в течение нескольких лет или десятилетий; часто наблюдается один из следующих лабораторных признаков — гипергаммаглобулинемия, гиперфибриногенемия, гипербеталипопротеинемия с гиперфибриногенемией, парапротеинемия. Выраженный гинекотропизм. Прогноз благополучный.
Olhagen Borje(pod. 1911), Liljestrand Ake, швейцарские терапевты
Омбреданна синдром — неспецифическая ответная реакция организма грудных детей и детей первых лет жизни на оперативное вмешательство; спустя 6—10 ч после операции — резкий подъем температуры, бледность, потоотделение, выраженные тахикардия и одышка, гипотония, апатия; возможен летальный исход. В крови — уменьшение щелочного резерва. Нередко - ацетонурия.
Оппенгейма синдром — геморрагическая энцефалопатия, головная боль, судороги, нистагм, параличи черепно-мозговьх нервов, мосто-бульбарные симптомы, пирамидные симптомы - наблюдается при гриппе, сыпном тифе, скарлатине, малярии, дифтерии с одновременным появлением в головном мозге диапедезных кровоизлияний.
H. Oppenheim (1858—1919), немецкий невропатолог
Пазини синдром — мозжечковые нарушения с дизартрией у больных малярией.
Pasini, итальянский врач.
Пайера синдром (morbus Payr, sindromus flexurae tienalis) —
приступообразный абдоминальный симптомокомплекс в связи с застоем газов или кала в области селезеночного изгиба, чувство давления или полноты в левом верхнем квадранте живота, давние или жгучая боль в области сердца, сердцебиение, одышка, подгрудинная и прекардиальная боль с чувством страха, одно- или двухсторонняя боль в плече с иррадиацией в руку, боль между лопатками.
Payr Erwin (1871—1946), немецкий хирург.
Ларино синдром (I), (leptotrichosis coniunctivalis, синдром Gale- zowski—Parinaud, coniunctivitis Parinaud, syndromus oculo-glandularis, cat-scratch-oculo-glandular syndrome [англ.]) — доброкачественный односторонний язвенно-гранулематозный конъюнктивит лихорадочное состояние, веки отечны, в конъюнктиве субэпителиальные серовато-желтые узелки величиной с булавочную головку; слизистой конъюнктивальное отделяемое с нитями фибрина (редко гнойное), роговица не поражается; умеренное, малоболезненное припухание околоушных и шейных лимфатических узлов. Выздоровление наступает обычно через 4—5 мес. Возбудителем болезни является Leptothrix; инфекция переносится животными.
Parinaud Henri (1844—1905), французский офтальмолог
Петрова синдром — выпадение волос, эритема кожи или крапивница и понос как поздние проявления флеботомной (папатачи) лихорадки.
В. Петров, русский врач.
Петцетакиса синдром (Petzetakis Takos) — глазные симптомы У больных с массивными отеками: отек век и конъюнктивы глазного яблока, гиперестезия роговицы, ослабление рефлекса радужной оболочки и уменьшение секреции слез.
Petzetakis М., греческий врач.
Пирингера синдром (синдром Piringer-Kuchinka, lymphadenitis Piringer, lymphadenitis nuchalis et cervicalis subacuta) — подострый Доброкачественный негнойный лимфаденит преимущественно области шеи: обычно наблюдается у больных с рецидивирующими ангинами и ревматоидными суставными симптомами в анамнезе; лимфатические узлы шеи и затылка постепенно размягчается и увеличиваются, достигая величины грецкого ореха, самочувствие не нарушается; обычно лихорадка не наблюдается В крови значительно повышено количество (β- и γ-глобулинов количество общего белка нормальное. Прогноз благоприятный в течение нескольких месяцев симптомы болезни исчезают
Piringer-Kuchinka Alexandra (род. 1912), австрийский патолог
Посады—Вернике синдром — легочная форма кокцидиодоза которая клинической картиной напоминает кавернозный туберкулез легких с кровохарканием.
A. Posada (1870—1902), аргентинский протозоолог, R. Wernicke (род. 1873), аргентинский патолог.
Потрие—Ворингера синдром (morbus Pautrier—Woringer, reticulosis lipomelanotica, lymphadenitis dermatopatica) — локализованное или генерализованное припухание лимфатических узлов как вторичное проявление при различных дерматозах: спустя несколько месяцев или лет после появления симптомов дерматоза увеличиваются лимфатические узлы, достигая величины грецкого ореха; лимфатические узлы резко отграничены и подвижны, увеличиваются преимущественно паховые и подмышечные, реже — локтевые, шейные, парамаммарные лимфатические узлы, одновременно с ослаблением симптомов дерматоза лимфатические узлы уменьшаются. Малигнизация не наблюдается. В результате дерматоза часто образуется меланодермия; одновременно также наблюдается меланинурия, эозинофилия, прогрессирующее малокровие. Болеют преимущественно пожилые мужчины
Pautrier L. М. (1876—1959); Woringer Friederich (1903—1964), французские дерматологи.
Пфейффера синдром (I), (morbus Pfieffer, angina lymphocytaria, mononucleosis infectiosa, lymphomatosis Turck, leukemia beginga, Drusenfieber [нем.], glandular fever syndrome [англ.]) — острое доброкачественное вирусное заболевание с поражением лимфатической ткани: атипичная острая лихорадка длительностью 1—3 нед. генерализованное или регионарное увеличение лимфатических узлов; увеличение селезенки и печени; в крови лейкоцитоз (10- 103—40 - 103 в 1 мкл); 40—90% моноцитов или моноцитоидных клеток. Болезнь часто начинается с катаральной, лакунарной или язвенно-некротической ангины; нередко наблюдаются атипичные (менингеальные, кардиальные, печеночные, абдоминальные) формы; время инкубации 4—15 дн. Наблюдаются рецидивы. Нередки высыпания, напоминающие крапивницу, корь, скарлатину.
Pfiwffer Emil (1846—1921), немецкий терапевт.
Пфейффера синдром (II) — появление легкого кашля, боли при глотании и боли по средней линии живота, что возможно указывает на увеличение околопищеводных, заднетрахеальных и брыжеечных лимфоузлов при инфекционном мононуклеозе.
Пфейффера синдром (III) — лихорадка, незначительно выраженный понос, увеличение печени и селезенки как проявление изолированного увеличения брыжеечных лимфоузлов при инфекционном мононуклеозе.
Редемекера синдром (morbus Rademacher) — симптомокомплекс, включающий повышенную склонность к инфекциям, гиперплазию лимфатических узлов и неполноценность протеинов крови: болезнь проявляется в грудном возрасте пиодермией, экземой и геморрагическим диатезом; хроническая оторея, рецидивирующие бронхопневмонии, менингиты; позже — генерализованное увеличение лимфатических узлов, спленомегалия. Кровь: лейкоцитоз, тромбопения, удлинено время кровотечения, уменьшена ретракция кровяного сгустка, гипогаммаглобулинемия, отсутствие фракции бета-2А-глобулинов (по современной классификации IgA). Костный мозг: интермиттирующая мегакариоцитопения. Прогноз неблагоприятный: больные погибают от инфекций (пневмония, менингит, сепсис) или же гиперплазия лимфоузлов трансформируется в гематосаркому.
Rademacher, фамилия больного.
Рейе синдром — симптомокомплекс поражения центральной нервной системы и печени преимущественно в детском возрасте, возникает, как правило, после вирусных болезней (грипп и Другие респираторные заболевания, ветряная оспа, инфекционный мононуклеоз и др); характеризуется лихорадкой, рвотой, поносом, нарушением сознания, гемипарезами, гепатомегалией с нарушением функции печени, желтухой, гипергликемией, гиперазотемией, печеночной недостаточностью, коматозным состоянием; в основе синдрома лежит метаболическая энцефалопатия и жировая «дегенерация» печени; летальность высокая.
R. Reye, австралийский врач.
Рейхманна синдром (morbus Reichmann, gastrosucchorrhoea симптом Reichmann) — пароксизмальные первичные или вторичные нарушения секреции желудка: гиперсекреция желудка со рвотой прозрачным секретом в большом количестве; частые судорожные боли в желудке (особенно вечером или по ночам) повторные потери желудочного сока могут вызвать дефицит электролитов и гипохлоремическую азотемию.
Reichmann Mikolaj (1851—1918), польский терапевт, гастроэнтеролог.
Рейтера синдром (morbus Reiter, trias Reiter, синдром Fiessin- ger~Leroy, morbus Fiessinger—Leroy—Reiter, polyarthritis urethrica syndromus urethro-oculo-articularis, syndromus urethro-oculo-synovialis, syndromus postdysentericus, polyarthritis enterica, syndromus coniunctivo-urethro-synovialis, rheumatismus urethralis, urethritis Waelsch, rheumatismus blennorrhgicus, spirochaetosis arthritica) — аллергическое заболевание, которое наблюдается после энтеритов: триада симптомов — уретрит, конъюнктивит, полиартрит; в анамнезе - вульгарный энтерит или дизентерия; ухудшение самочувствия, анорексия, исхудание, тошнота; обычно высокая температура, признаки раздражения различных слизистых оболочек: ринит, стоматит, фарингит, бронхит, вульвит, баланит, цистопиелит, энтерит, колит. Нередко в процесс вовлекаются серозные оболочки (плеврит, менингит, тендовагинит), а также паренхиматозные и железистые органы (нефрит, гепатит, паротит, орхит, лимфаденопатия). Одновременно с конъюнктивитом наблюдаются кератит, ирит, иридоциклит. Часто пустулезно-паракератозная экзантема, уртикарные дерматозы, пурпура (редко), герпес губ; дистрофия ногтей, кровоизлияния в основание ногтя Полиартрит обычно с неблагоприятным течением. Рентгенологически — изменения структуры костей вплоть до разрушения их; анкилозы или контрактуры наблюдаются редко. Страдают преимущественно мужчины в возрасте 20—40 лет. Течение хроническое с частыми рецидивами.
Reiter Hans (1881—1969), немецкий гигиенист.
Римбо—Жюсса синдром (синдром Rimbaud—Passouant—Vallat, encephalitis comatosa) — симптомокомплекс при некоторых формах энцефалита: лихорадка, местные или общие судороги, гемиплегия; гипергликемия, гиперлейкоцитоз, гиперазотемия. При гистологическом исследовании обнаруживается отек мозга и демиелинизация периферических нервов. Часто летальный исход.
Розе синдром (столбняк головы) — клиническая форма столбняка, которая возникает при заражении через рану головы или шеи и проявляется парезом (параличем) лицевого нерва по периферическому типу на стороне поражения, часто напряжением мышц другой половины лица с тризмом и сардонической улыбкой; птоз, косоглазие при заражении через глаз; возможны нарушения вкуса и обоняния.
Е. Rose (1836—1914), немецкий хирург.
Розенберга синдром 1 — изменения со стороны внутреннего слухового аппарата с меньеровским симптомокомплексом при эпидемическом паротите.
М. Розенберг (1876 — 1933), российский инфекционист.
Розенберга синдром 2 — симптомокомплекс поражения нервной системы при флеботомной лихорадке (лихорадка паппатачи): угнетение, нейропаралитическая гиперемия кожи и склер, повышение внутричерепного давления, расстройства кишечника; симптомокомплекс наиболее выражен в период реконвалесценции.
Розенберга синдром 3 — утрата вкуса со снижением обоняния, «туманность взгляда», появление «блестящих скотом», помрачение сознания, алгии; по мнению автора, как наиболее ранние признаки гриппа.
Ролле синдром (syndromus apicis orbitae, syndromus sphenoidalis) — комплекс неврологических и вазомоторных симптомов У больных с воспалением, опухолью или кровоизлияниями в области верхушки глазницы: офтальмоплегия, птоз, диплопия, экзофтальм, неврит и атрофия зрительного нерва, выпадение полей зрения; гипер- или анестезия кожи лба, роговицы и верхнего века; позже возникают вазомоторные расстройства.
Rollet французский невролог.
Ротора синдром — наследственная гипербилирубинемия (вероятно, аутосомно-доминантное наследование): хроническая желтуха или желтушность кожи и слизистых оболочек; печень и селезенка не увеличены; гипербилирубинемия (реакция прямая) с билирубинурией, печеночные пробы нормальные. Рентгенологически — при холецистограмме часто желчный пузырь не контрастируется.
Рудзитиса синдром (facies oroseptica) —- симптомокомплекс в случаях очаговой инфекции: дентальный или тонзиллярный очаг инфекции, регионарный (преимущественно субмандибулярный) лимфаденит, фолликулиты лица и (или) туловища.
Рудзитис Кристап Кристович (1898—1978), советский врач.
Сандерса синдром (синдром Sanders—Hogan, keratoconiunctivitis epidemica, keratitis superficialis punctata, keratitis maculosa, keratitis nummularis) — вирусное эпидемическое заболевание глаз, возникновению которого способствуют определенные метеорологические факторы (мгла, туман): острый конъюнктивит, припухание преаурикулярных лимфатических узлов; после стихания острых явлений — точечные инфильтраты в роговице. Прогноз благоприятный, но мелкие помутнения роговицы иногда сохраняются.
Sanders Murray (род. 1910), американский бактериолог.
Саттона синдром (periadenitis mucosa necrotica recurrens) — разновидность афтозного рецидивирующего стоматита: на слизистой оболочке рта появляются изъязвляющиеся узелки, которые после заживления оставляют небольшие рубцы.
Sutton Richard Lightburn (1878—1952), американский дерматолог.
Сенира—Ашера синдром (pemphigus erythematosus, erythematodes pemphigoides, pemphigus sebprrhoicus) — инфекционно-аллергический дерматоз: эритема, напоминающая красную волчанку, очаги себорейного дерматита, высыпания, похожие на пузырчатку. В крови — часто LE-клетки.
Senear Francis Eugene (1889—1958), американский дерматолог, Usher Ватеу (род. 1899), канадский дерматолог.
Сейбина синдром (trias Sabin, синдром Sabin—Feldman, pseudotoxoplasmosis) — клиническое обозначение серонегативного токсоплазмоза (так называемого псевдотоксоплазмоза), признаки которого соответствуют картине классического токсоплазмоза: триада — гидроцефалия, хориоретинит и очаги обызвествления в мозге. Кроме того, наблюдают энофтальм, микрофтальм, судороги. У детей, больных токсоплазмозом, задерживается умственное и физическое развитие.
Sabin Albert Bruce (род. 1906), американский вирусолог.
Сигала триада — а) инъекция сосудов склер, гиперемия и одутловатость лица б) особенный тип «токсического» дыхания — укороченное с одновременным затруднением как вдоха, так и выдоха; в) общее беспокойство больного, по своей характерности и типичности, по мнению автора, является наиважнеишим при постановке диагноза сыпного тифа в начальном периоде болезни.
Сильвеста синдром (синдром Bornholm, morbus Bornholm, pleurodynia epidemica, myalgia epidemica, myositis acuta epidemica, morbus Daae, morbus Daae—Finsen) — эпидемическое инфекционное (вирус Коксаки группы В) заболевание, которое впервые наблюдалось на острове Бронхольм: внезапная приступообразная боль в мышцах (преимущественно спины и живота), чувство опоясывающего давления в нижней части грудной клетки, одышка, кратковременное двухфазное повышение температуры. Иногда исчезают сухожильные рефлексы. Прогноз благоприятный.
Sylvest Ejnar Olaf Sorensen (1880—1931), датский врач.
Симмондса синдром (II) (meningitis lymphocytaria benigna acuta) — доброкачественная форма острого менингита: менингеальные симптомы с лимфоцитарным плеоцитозом и нормальным содержанием хлоридов и сахара в ликворе; обычно наблюдается после гриппа или свинки.
Симпсона синдром (I) (gynandrismus adiposus, gynismus adiposus) — постинфекционные нарушения гипоталамической регуляции: обычно появляются у детей, недавно перенесших корь или скарлатину; у мальчиков наблюдаются ускоренный рост, ожирение, поздний пубертат, женоподобный внешний вид, оволосение лобка по женскому типу, женские черты характера, красные или розовые striae distensae. У девочек — ускоренный Рост, ожирение, поздний пубертат, гирсутизм, красные или розовые striae distensae.
Simpson S. Leonard, американский педиатр.
Смита синдром (morbus Smith, lymphocytosis infectiosa acuta) —
Доброкачественное инфекционное заболевание с выраженным лимфоцитарным лейкоцитозом: многодневная умеренная лихорадка с легким катаром верхних дыхательных путей; нередко 1-3 дня держится скарлатиноподобная или кореподобная сыпь; реже — симптомы менингеального раздражения с плеоцитозом ликвора. В сыворотке крови в течение 3—6 нед выраженный абсолютный и относительный лимфоцитоз без сдвига влево, нормальное число моноцитов и тромбоцитов; анемия не наблюдается; часто постинфекционная эозинофилия. Время инкубации 12—21 день, продолжительность заболевания 3—6 нед. Прогноз благоприятный, осложнения редки. Встречается в любое время года; болеют преимущественно дети и подростки. Сдвиги в картине крови обычно находят случайно.
Smith Carl Henry, американский педиатр.
Соврамовича синдром (Е. Соврамович) — симптомокомплекс некротических поражений легких при скарлатине, который является первичным аффектом с локализацией процесса не в зеве, а в легких.
Стайлса синдром — первичная почечная форма иктерогемор- рагического лептоспироза, при которой отсутствует желтуха и на первый план выступает симптом поражения почек (без отеков и гипертонии); имеются определенные трудности при распознавании.
Stiles, современный английский врач.
Стивенса—Джонсона синдром (erythema multiforme exsudativum mains, dermatostomatophthalmitis infectiosa, aphthosis generalisata, aphthosis Neumann, синдром Fiessinger—Rendu) — воспалительно-лихорадочное заболевание кожи и слизистых оболочек: признаки общей инфекции — слабость, отсутствие аппетита, головная боль, высокая температура типа континуа; начиная с 4—5-го дня болезни конъюнктивит с образованием псевдомембран; уретрит, вульвовагинит, баланит; макуло-везикулезная или буллезная сыпь на голенях, предплечьях, лобке и наружных половых органах, а также на лице и затылке. Иногда бронхит, переходящий в атипичную пневмонию. СОЭ нередко нормальная; сдвиг лейкоцитарной формулы влево.
Stevens Albert Mason (1884—1945), Johnson Frank Craig (1894" 1934), американские педиатры.
Стимсона синдром — сочетание в начальном периоде кори слабости, кашля и конъюнктивита.
Стимсона-Гекера гематологический синдром — появление на 5~6-й день инкубационного периода кори лейкоцитоза, увеличения нейтрофильных гранулоцитов со сдвигом формулы влево, которые сменяются до конца инкубационного периода на лейкопению, относительную и абсолютную нейтропению, относительный лимфоцитоз.
Стюарта—Зельцера—Апта синдром — симптомокомплекс у детей с глистной инвазией: гиперлейкоцитоз, эозинофилия, гиперглобулинемия, гепатоспленомегалия, инфильтраты в легких и разнообразные другие симптомы.
F. Stewart (1860—1933), американский хирург; W. Zuelzer (род. 1909 г.), американский педиатр; L. Apt (род. 1922 г.), американский педиатр.
Тагера синдром — сочетание при бруцеллезе сакроилеита с кальцинированием периартикулярных сумок (добавочных слизистых сумок) плечевого, локтевого, тазобедренного суставов, а иногда — и с повреждениями суставов по типу артрозоартрита.
И. Тагер, современный врач.
Тигструпа синдром — наследственный физико-химическии дефект, заключающийся в нарушении выделения связанного билирубина из печеночных клеток и мелких желчных протоков (вероятно, аутосомно-рецессивное наследование): интермиттирующая желтуха с высокой гипербилирубинемией (содержание прямого билирубина в крови повышено); часто гепатомегалия, кожный зуд. Иногда впервые проявляются во время беременности
Томазел.ш синдром — симптомокомплекс в случаях передозировки или продолжительного употребления хинина: лихорадка, гематурия, рвота.
Tomaselli Salvatore (1834—1906), итальянский врач.
Тонзиллокардиалъный синдром (syndromum tonsillocardiale) — симптомы миокардиодистрофии у больного хроническим тонзиллитом, обусловленные интоксикацией.
Уанье синдром (синдром Nicolau— Hoigne) — неаллергическая возможно, эмболически-токсическая) реакция после инъекции депо-пенициллина: головокружение, страх смерти, шум в ушах, бледность, парестезии. В течение нескольких минут все симптомы исчезают.
Hoigne Rolf (род. 1932), швейцарский терапевт.
Уотерхауса—Фридериксена синдром (синдром Friderichsen—Waterhouse, morbus Waterhouse-Friderichsen, синдром Marchand—Waterhouse—Friderichsett, синдром Bamatter, sepsis meningococcica fulminans, sepsis acutissima hyperergica, apoplexia suprarenalis) - бурно протекающий сепсис с недостаточностью надпочечников внезапное начало болезни с сильными головными болями, рвотой, поносом, лихорадкой, нестойким цианозом; в течение нескольких часов появляются кровоизлияния в коже и подкожной клетчатке; коллапс, судороги, обычно наблюдается у детей до 15 лет.
Waterhouse Ruppert (1873—1958), английский врач; Friderichsen Carl (род. 1886), датский врач.
Фигейры синдром — признаки абортивной формы спорадического острого полиомиелита: слабость шейной мускулатуры, несколько повышенный тонус мышц нижних конечностей, повышенные сухожильные рефлексы.
Figueira Ferdinandes (род. 1928), бразильский педиатр.
Фиески синдром (синдром Gloor~Fieschi) — проявления сдавления левой почки увеличенной селезенкой: чувство давления в левой половине брюшной полости; в левом подреберье прощупываются увеличенная селезенка и смешенная почка; изменения мочи не наблюдаются. Диагноз обычно подтверждается после экскреторной урографии и сканирования.
Fieschi Aminta (род. 1904), итальянский терапевт.
Филатова синдром (syndromum Dukes, болезнь Филатова, syndromus Dukes—Филатова, morbus quartus, scarlatinosa) — заразное заболевание с высыпаниями, напоминающими скарлатину или краснуху; обычно болеют только дети. Плотно расположенные точечные, бледно-красного цвета высыпания; конъюнктивит, энантема глотки, припухание шейных лимфатических узлов Болезнь протекает с субфебрильной или нормальной температурой. Через 8—14 дней после исчезновения сыпи начинается шелушение кожи. Позднее — нередко легкая альбуминурия. Инкубационный период 9—21 день.
Филатов Нил Федорович (1847—1902), русский педиатр.
Фогта—Коянаги синдром (syndromus oculocutaneus, syndromes uveocutaneus) — вирусная инфекция с преимущественным поражением глаз, кожи и внутреннего уха; хронический двусторонний увеит; преждевременное поседение, симметричное витилиго, преждевременное облысение и выпадение ресниц, дизакузия с повышенной чувствительностью к высоким нотам. Иногда — нехарактерный продром с лихорадкой, симптомами менингеального раздражения и воспалительными изменениями в ликворе.
Vogt Alfred (1879—1943), швейцарский офтальмолог; Koyanagi Yoshiso (1880—?), японский офтальмолог.
Фраги синдром — форма течения малярии с признаками надпочечниковой недостаточности: симптомы малярии, мышечная слабость, гипотензия, тахикардия, снижение температуры тела, пигментация кожи.
Фрийса—Пьеру синдром — симптомокомплекс, характерный для филяриатоза: лимфаденопатия, инфильтраты в легких, эозинофилия; в периферической крови обнаруживаются микрофилярии.
Фруэна синдром (синдром Nonne—Froin, синдром Lepine—Froin) — изменения цереброспинального ликвора в случаях закупорки спинального субарахноидального пространства (опухоль, туберкулезный менингит, менингомиелит, туберкулезный спондилит): увеличенное количество белка в ликворе; альбумино-глобулиновый коэффициент меньше 0,5, коллоидные реакции с золотом положительны; ликвор часто свертывается сразу же после выпускания. Цитоз незначительный. В то же время в ликворе, полученном при цистернальной пункции, изменения отсутствуют. Симптом Квекенштедта отрицательный.
Froin Georges (1874 — ?), французский врач.
Фукса синдром (I) (syndromus muco-cutaneo-ocularis acutus, syndromus cutaneo-muco-oculoepithelialis, erythematicus, syndromus Fuchs—Schreck) — острое воспалительное заболевание кожи и слизистых оболочек: стоматит с сероватыми псевдомембранозными наложениями на губах, языке; дифтероидный конъюнктивит; кокардоподобные высыпания на руках, ладонях и стопах. В отличие от синдрома Стивенса-Джонсона (Stevens—Johnson) лихорадка не наблюдается.
Fuchs Ernst (1851—1930), австрийский офтальмолог.
Ханта синдром (I), (синдром Ramsay Hunt, neuralgia Hunt, zoster oticulus, syndromus ganglii geniculati) — zoster oticulus с односторонним участием коленчатого узла: вначале головные боли, односторонняя боль в ухе; позже — опоясывающий лишаи в области уха, на мягком небе и языке; приступообразные боли в наружном слуховом проходе, барабанной перепонке и ушной раковине. Обычно наблюдаются также и расстройства слезоотделения и саливации. Снижено восприятие высоких звуков, шум в ушах. Горизонтальный спонтанный нистагм, головокружение, гипестезия уха и языка. Часто в первые 10 дней после высыпаний наступает преходящий паралич лицевого нерва.
Hunt James Ramsay (1872-1937), американский невропатоюг
Харады синдром (morbus Harada, uveoencephalitis) — форма течения менингоэнцефалита: менингоэнцефалит с менингизмом, сонливостью и нарушением слуха, в ликворе — лимфоцитарная клеточная реакция; двухсторонний увеит, часто с вторичной глаукомой; серозный ретинит с отслоением сетчатки; изменения в глазах приводят к слепоте. Часто — витилиго и полиоз. Встречается эндемично и спорадически, преимущественно в Восточной Азии.
Harada Е, японский врач.
Хеерфордта синдром (синдром Heerfordt—Mylius, morbus Heerfordt, febris uveoparotidea subchronica) — субхроническии фебрильный увеопаротит. продолжительное время субфебрильная температура, исхудание; развивается нодозный иридоциклит. хронический паротит (околоушная железа увеличивается, становится плотной); часто — двустороннее нодозное увеличение слезных мешочков; нередко подобные изменения отмечаются и в других с ионных железах Хроническое воспаление в грудных железах, яичниках или яичках. Нередко — симптомы со стороны ЦНС: параличи черепных (преимущественно лицевого и глазодвигательного) и спинномозговых нервов, симптомы поражения ствола мозга и признаки менингеального раздражения Возможно, данный синдром является формой течения саркоидоза.
Heerfordt Christian Frederik (1871-1953), датский офтальмолог
Хенча—Розенберга синдром (rheumatismus palindromicus) — разновидность артрита: болезнь развивается быстро, боль незначительна, наблюдается также припухание, покраснение суставов и ограничение движений, суставные симптомы продолжаются только несколько часов, реже — несколько дней Обычно поражается только один сустав. Часты рецидивы; деформации суставов или рентгенологические изменения не наблюдаются.
Hench Philip S. (1896—1965), американский ревматолог, Rosenberg Edward F., американский врач.
Циве синдром — гепатоз с гиперлипемической гемолитической анемией у хронических алкоголиков, гиперлипемия, гемолитическая анемия, желтуха, увеличенная печень, боль в животе, анорексия, тошнота, рвота, понос; субфебрильная температура, кашель, слабость, исхудание; изредка — белая горячка. При возобновлении употребления алкоголя симптомы усиливаются
Шагаса синдром — патологическое расширение полых органов (мегаколон, мегадуоденум, мегацистис), обусловленное деструкцией клеток нервных ганглиев; отдаленное последствие острой формы американского трипаносомоза
Шармо синдром (macroglobulinaemia africana) — разновидность инфекционной макроглобулинемии: усталость, бледность, иногда умеренная спленомегалия; лимфатические узлы не увеличены, признаков геморрагического диатеза нет. Кровь, анемия, лимфоцитоз, эозинофилия; гипер-гамма-глобулинемия. при ультрацентрифугировании обнаруживают макроглобулины Относительно благоприятный прогноз. Встречается только в Центральной Африке.
Charmot G., французский врач
Шевалье—Джексона синдром (bronchitis septica) - различной этиологии (вирусной, стафилококковой, пневмококковой и др ) бронхит с тяжелым течением у детей: кашель (вначале сухой, позже — с мокротой), интермиттируюшая (реже типа континуа) лихорадка, септическое состояние. Прогноз неблагоприятный.
Эбта—Леттерера—Сиве синдром — гистиоцитоз со злокачественным течением, при котором увеличены лимфатические Узлы, печень, селезенка; имеется септическая лихорадка, перемежающаяся геморрагическая пурпура, иногда экземоподобная сыпь. Деструктивные очаги в костях, главным образом черепа, конечностей и в ребрах, на рентгенограммах напоминают географическую карту. Это наследственное заболевание (аутосомно-рецессивное наследование) встречается только у детей 1—2 лет Исход обычно летальный
Эндрюса синдром (pseudomycosis, morbus Andrews) — пустулезное рецидивирующее воспаление подошв и ладоней: умеренно зудящие несливающиеся пустулы на подошвах и ладонях; позднее пустулы становятся геморрагическими, высыхают и слущиваются. Часто пальмарноплантарный гиперкератоз и гипергидроз. При бактериологическом исследовании содержимое пусгул стерильно. Лейкоцитоз; положительные кожные аллергические пробы со стафилококками и стрептококками. Высыпания обычно появляются после вульгарной инфекции (грипп, ангина, энтероколит), продолжаются, рецидивируя, несколько лет и нередко сами собой исчезают. Болеют преимущественно лица среднего возраста.
Andrews George Clinton (1891—1970), американский дерматолог
Югье—Ерсилля синдром (elephantiasis genito-rectalis, syndromus genito-anorectalis) — редкая форма четвертой венерической болезни (пахового лимфогранулематоза): периректальный лимфаденит, перипроктит, стриктуры прямой кишки. Нередко воспаление распространяется на срамную область и влагалище; в области гениталий и в анальной области — воспалительный элефантиаз. В промежности, особенно в перианальной области, часто развиваются хронически гноящиеся фурункулы.
Huguier Pierre Charles (1804—1873), французский хирург; Jersild Peter Christian (1867—1950), датский дерматолог.
ЗАКЛЮЧЕНИЕ
Своевременная диагностика инфекционных болезней имеет большое практическое значение, так как рано установленный нозологический диагноз приводит, прежде всего, к своевременному специфическому лечению (антитоксические сыворотки при ботулизме или дифтерии, иммуноглобулины при сепсисе и лептоспирозе И пр.).
Ранняя диагностика при первом осмотре больного представляет большие трудности, так как еще мало данных о динамике развития болезни, отсутствуют данные лабораторных и инструментальных исследований. Именно на догоспитальном этапе чаще всего совершаются диагностические ошибки. За последнее время несколько улучшилась диагностика инфекционных заболеваний. Так, например, в г. Санкт-Петербурге благотворно сказывается повседневное взаимодействие участковых врачей с кабинетами инфекционных заболеваний поликлиник. Показательны следующие данные [Крылов А. А., Рахманова А. Г. и др., 2000]: из всех зарегистрированных в 1998 году инфекционных заболеваний (36 138 случаев) участковыми терапевтами было выявлено 40,3%, инфекционистами поликлиник — 33,6%, другими врачами — 26,1 %. Основным звеном в оказании первичной медико-санитарной помощи в ближайшие годы остаются детская и взрослая поликлиники! В этой связи взаимоотношения терапевтической и инфекционно-эпидемиологической службы не только сохраняются, но и укрепляются и модернизируются.
Недостаточное знакомство практических врачей с основными инфекционными заболеваниями, отсутствие практического навыка в постановке инфекционного диагноза и в проведении клинического дифференциального диагноза нередко приводят к тому, что инфекционные больные попадают в стационары терапевтического профиля В других случаях, неинфекционные больные безуспешно лечатся от инфекции в клинике инфекционных болезней
Вместе с тем, по завершении интернатуры, клинической ординатуры или профессиональной переподготовки на цикле специализации врач-инфекционист должен знать и уметь про водить дифференциальную диагностику и лечение распространенных внутренних болезней у инфекционных больных
Авторы надеются, что первая в отечественной литературе монография «Маски инфекционных болезней» окажет помощь врачам общей практики, специалистам разного профиля, в том числе и инфекционистам, в постановке диагноза инфекционного заболевания

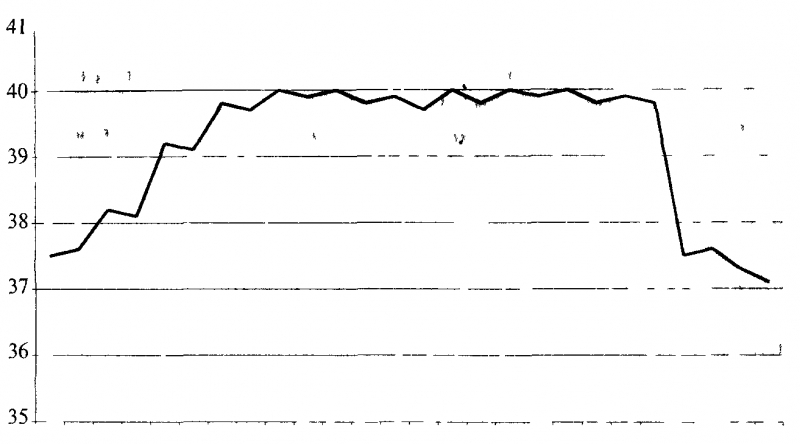





Комментарии к книге «Маски инфекционных болезней», Юрий Владимирович Лобзин
Всего 0 комментариев