Е. В. Ситкалиева Дерматовенерология
1. Строение и функции кожи
Кожа – это элемент иммунной системы организма, защитный покров человека, который имеет влияние на функционирование всех внутренних органов и систем. Кожа выполняет ряд жизненно необходимых функций, которые обеспечивают нормальное функционирование всех систем организма. К основным функциям кожи относятся: защитная функция термо-регулирующая функция, обменная функция, рецеп-торная функция, участие в водно-солевом обмене, экскреторная функция (выделение с потом и кожным салом продуктов метаболизма, лекарственных и токсических веществ), резорбционная функция.
Толстая кожа (более 5 мм толщиной) покрывает ладони и подошвы, для нее характерны более толстые, чем на других участках тела, эпидермис и его роговой слой, а также сравнительно тонкая дерма.
Тонкая кожа (толщиной 1–2 мм) покрывает все остальные части тела, характеризуется наличием тонкого эпидермиса, а также весьма выраженной дермой.
Эпидермис представляет собой многослойный плоский ороговевающий эпителий эпидермального типа. Основную массу клеток эпидермального пласта составляют кератиноциты (эпидермоциты), имеются также дендритические клетки. Эпидермис состоит из следующих слоев: базального, шиповатого, зернистого, блестящего (присутствует только в коже ладоней и подошв) и рогового.
Базальный слой располагается на базальной мембране. Клетки базального слоя (базальные кератино-циты) располагаются в один ряд и имеют кубическую или призматическую форму и крупное светлое ядро.
Шиповатый слой представлен 3—15 рядами (в толстой коже содержится большее число рядов) клеток полигональной формы, которые прочно связаны между собой за счет интердигитаций и десмосом.
Зернистый слой представлен 1–3 рядами клеток веретенообразной формы с темным ядром и включениями в цитоплазме (кератогиалиновые гранулы).
Блестящий слой представлен только в участках толстой кожи. Он состоит из 1–2 рядов оксифильных клеток с нечеткими границами и плохо определяемыми органеллами.
Роговой слой представлен роговыми чешуйками – постклеточными структурами, которые иногда называют корнецитами.
Дерма. Состоит из двух слоев, которые нечетко отграничены друг от друга: сосочкового и сетчатого. Первый прилегает непосредственно к эпидермису и представлен рыхлой волокнистой соединительной тканью. Сетчатый слой дермы образован плотной неоформленной волокнистой соединительной тканью.
Подкожная жировая клетчатка. Это продолжение дермы, состоящее из белой жировой ткани и прослоек рыхлой волокнистой соединительной ткани.
Кровеносные сосуды. Кровоснабжение кожи осуществляется двумя артериальными и венозными сплетениями – поверхностным и глубоким.
Лимфатическая система кожи. Представлена поверхностной сетью, которая начинается с сосочковых синусов (в сосочках дермы), и глубокой сетью (в гиподерме), между которыми расположены отводящие сосуды.
Нервные волокна. Иннервация кожи обеспечивается афферентными и эфферентными волокнами, образующими субэпидермальное и дермальное сплетения.
2. Придатки кожи
Сальные железы. Относятся к простым альвеолярным железам, состоят из концевых отделов и выводных протоков и характеризуются голокринным типом секреции. В подавляющем большинстве сальные железы связаны с волосяными фолликулами, а их протоки открываются в устья волосяных фолликулов. В области тыла кистей, на красной кайме губ сальных желез мало, и они мелкие по размеру. На коже лица (на надбровьях, лбу, носу, подбородке), волосистой части головы, средней линии груди, спине, подмышечных впадинах, перианальной и перигенитальной областях количество сальных желез велико и достигает 400–900 на 1 см2, причем железы там крупные и многодольчатые. Сальные железы выделяют сложный по составу секрет, который называется кожным салом. В состав кожного сала входят свободные и связанные (этери-фицированные) жирные кислоты, в небольшом количестве углеводороды, многоатомные алкоголи, глицерин, холестерол и его эфиры, эфиры воска, сквален, фосфолипиды, каротин, а также метаболиты стероидных гормонов. Особую биологическую роль играют ненасыщенные жирные кислоты, которые обладают фун-гицидными, бактерицидными и вирусостатическими свойствами.
Секреция кожного сала регулируется в основном гормональными и в меньшей степени нейрогенными механизмами. Андрогены усиливают секрецию кожного сала.
Потовые железы. Подразделяются на эккринные (простые трубчатые) и апокринные (простые трубча-то-альвеолярные) железы.
Эккринные потовые железы располагаются на всех участках кожного покрова. Начинают функционировать с момента рождения и участвуют в терморегуляции. Состоят из концевого секреторного отдела и выводного протока. Концевой отдел расположен в подкожной жировой клетчатке, содержит миоэпители-альные и секреторные (светлые и темные) клетки, активность последних регулируется холинергическими нервными волокнами. Выводные протоки открываются свободно на поверхности кожи и образованы двуслойным кубическим эпителием.
Апокринные потовые железы расположены только на некоторых участках тела: в коже подмышечных впадин, ареолов сосков молочных желез, перианальной, пери-генитальной областей. Иногда они обнаруживаются на коже вокруг пупка, в области крестца. Эти железы начинают функционировать в период полового созревания.
Волосы. Представляют собой ороговевшие нитевидные придатки кожи. У взрослых людей на поверхности тела имеется до 2 млн волос, из них на голове насчитывается до 100 тыс. Структура волос является генетически детерминированной и во многом зависит от расы.
Волос состоит из стержня, выступающего над уровнем кожи, и корня, расположенного в волосяном фолликуле, погруженном в глубь дермы и подкожной жировой клетчатки.
Расширенная часть корня – луковица, из нее растет волос. В ее углублении находятся соединительно-тканый сосочек, в котором заключены нервы и сосуды, питающие волос. Корень сосочка находится в фолинкуле, сюда же открывается проток сальной железы. Рость нового волоса непрерывен (0,3–0,4 мм в день) и происходит за счет размножения клеток матрикса луковицы. Рост нового волоса начинается от волосяного сосочка, находящегося в основании луковицы.
3. Чесотка. Этиология, патогенез, клиника
Чесотка – очень распространенное и заразное паразитарное заболевание кожи, вызванное внешним паразитом – чесоточным клещом.
Этиология и патогенез. Возбудителем заболевания является чесоточный клещ или, как его еще называют, зудень. Клещ – облигатный паразит человека (человек является единственным хозяином клеща в природе). Возбудитель имеет размер около 100 мкм.
После попадания особей или личинок на кожу человека самки в течение 0,5–1 ч пробуравливают эпидермис, формируя чесоточные ходы, в которые откладывают яйца. Через 3–4 дня из отложенных яиц появляются личинки, которые скапливаются в зоне рогового слоя. Спустя 2–3 дня у них происходит первая линька с образованием из личинок нимфы, которая выходит на поверхность кожи, затем через 3–4 дня из нимф появляются клещи.
Пути передачи. Источником заражения является человек, больной чесоткой. Чесотка передается контактным путем.
Клиника. Сразу после заражения наступает период инкубации возбудителя, длительность которого варьируется. Средняя продолжительность инкубационного периода составляет от 3 до 14 дней.
Основной жалобой, предъявляемой больными чесоткой, является кожный зуд, который беспокоит их преимущественно в вечернее и ночное время.
Типичная форма чесотки. Высыпания локализуются в наиболее типичных местах: на животе, особенно вокруг пупка, на передневнутренней поверхности бедра, на ягодицах, молочных железах, боковых поверх
ностях пальцев кистей и стоп, у мужчин на коже полового члена и мошонки. Кроме парных папуловезикул и чесоточных ходов, на коже больного обнаруживают точечные и линейные экскориации (свидетельствуют о зуде), а также различные пиококковые осложнения, которые чаще начинаются в разгибательной зоне локтей. Симптом Арди – обнаружение на локтях гнойных или гнойно-кровянистых корок.
К атипичным формам чесотки относятся: чесотка чистоплотных, узелковая чесотка и корковая (норвежская) чесотка.
Чесотка чистоплотных представляет собой стертую, абортивную форму заболевания, которое развивается у людей, тщательно соблюдающих правила личной гигиены и имеющих нормальную иммунореактивность.
Узелковая чесотка (узелковая скабиозная лимфо-плазия) возникает в результате гиперергической реакции замедленного типа, которая развивается на продукты жизнедеятельности клеща.
Зудящие лентикулярные красновато-коричневатые узелки возникают под чесоточными ходами и всегда расположены в местах, характерных для высыпаний для типичной чесотки.
Самой редкой атипичной формой чесотки является корковая, или норвежская, чесотка. Данный вид чесотки возникает у больных, которые имеют резко ослабленную иммунореактивность. Корковая чесотка проявляется образованием на поверхности кожи корок и представляет собой самую контагиозную форму чесотки. Поражаются преимущественно разгибатель-ные поверхности конечностей (тыл кистей, пальцев, локти, колени), ягодицы, волосистая часть головы, лицо, ушные раковины.
4. Чесотка. Диагностика, лечение, профилактика
Диагностика. Диагноз чесотки можно поставить, учитывая следующие критерии:
1) клинические данные;
2) эпидемиологические сведения;
3) лабораторная диагностика.
Лечение. Для лечения больных чесоткой необходимо использовать средства, которые губительно действуют на паразитирующих в роговом слое чесоточных клещей и их личинок. Больной чесоткой должен соблюдать следующие правила:
1) обрабатывать протовочесоточным препаратом весь кожный покров,
2) строго соблюдать рекомендованную врачом методику лечения;
3) мыться только непосредственно перед лечения и после его окончательного завершения;
4) проводить смену нательного и постельного белья до лечения и после его окончания.
В последние годы в связи с высокой эффективностью и малой токсичностью широкое распространение получил бензилбензоат (бензиловый эфир бензойной кислоты).
После каждой обработки поверхности тела больному необходимо менять нательное и постельное белье; грязное постельное и нательное белье необходимо после стирки подвергать термообработке. Повторное обрабатывание кожи проводят на второй (или на четвертый) день.
Распространено применение при чесотке препаратов, содержащих серу, чаще применяют серную мазь (20 %-ную, для детей 6—10 %-ную), а также применяют метод М. П. Демьяновича. Серную мазь ежедневно втирают на ночь в течении 5 дней во всю кожу (за исключением кожи головы, лица и шеи).
Высокоэффективны и безопасны такие современные средства лечения чесотки, как спрегаль и линдан. Вечером без предварительного мытья пациент опрыскивает всю кожу (кроме головы и лица) спрегалем с расстояния 20–30 см от поверхности кожи, не оставляя ни одного участка тела необработанным. Через 12 ч необходимо тщательно вымыться с мылом, обычно однократного применения препарата бывает достаточно. При значительной длительности заболевания кожные покровы обрабатывают дважды (по 1 разу в сутки).
Линдан является хлорорганическим инсектицидом (гексахлорциклогексан). Обладает высокой эффективностью, лишен цвета и запаха. Втирают 1 %-ный крем (эмульсию) вечером 3 дня подряд во всю кожу (от шеи до кончиков пальцев стоп). Перед лечением и ежедневно через 12–24 ч после обработки нужно принимать теплый душ или ванну.
Особенности лечения корковой чесотки. После снятия массивных корок (в результате применения керато-литических мазей и общих ванн) проводят курсы лечения чесотки обычными антискабиозными препаратами вплоть до полного излечения.
Профилактика. Для профилактики важно активное раннее выявление больных чесоткой, своевременное их лечение. Необходимо установить очаги чесотки и организовать работу по их ликвидации. Очень важно проводить одновременное лечение всех больных, выявленных в одном очаге (для профилактики реин-вазии).
5. Вшивость
Вшивость – паразитарное поражение кожи обли-гатными паразитами человека – вшами.
Этиология. На коже человека могут паразитировать три вида вшей – головные, платяные и лобковые.
Головные вши – подвижные паразиты темно-серого цвета, размер от 2–3 мм (самец) до 3,5 мм (самка).
Платяные вши – подвижные насекомые белесовато-серого цвета размером от 3–4 мм (самец) до 3–5 мм (самка) – откладывают яица (гниды) в складках кожи, приклеевая их к ворсинкам ткани.
Лобковые вши, или площицы, – малоподвижные мелкие (1–2 мм) насекомые, желтовато-коричневого цвета, напоминающие по форме краба. Гниды приклеиваются к волосам на лобке, бедрах, животе. В далеко зашедших слухаях гниды можно обнаружить на волосах в зоне подмышечных впадин, груди, бровей, ресниц.
Заражение всеми видами вшей осуществляется при прямом телесном контакте с больным человеком.
Клиника.
Головная вшивость. Головные вши поселяются на волосистой части головы преимущественно в затылочной и височной областях. Головные вши являются кровососущими насекомыми, поэтому на месте их укусов образуются воспалительные папулы шаровидной формы. Укусы вызывают нестерпимый зуд в результате чего больной их экскориирует папулы, которые осложняются пиогенной инфекцией в виде вульгарного импетиго.
Платяная вшивость. Контактным путем с больного человека платяные вши попадают на одежду и кожу окружающих людей. Платяные вши поселяются в складках одежды и кусают прилегающую к ним кожу.
Реакция кожи на укусы может быть виде воспалительных пятен и отечных серозных папул. Лобковая вшивость. Заражение происходит в основном при половом контакте. Площицы малоподвижны, прикрепляются к коже и основаниям волос; иногда в этих местах развивается воспалительная реакция.
Диагностика. Одинакова для всех видов вшивости и основана на обнаружении паразитов, гнид и следов их укусов.
Противоэпидемические мероприятия должны включать:
1) противопаразитарную обработку у больного человека волос и кожи в пораженных областях;
2) медицинский осмотр и обязательную противопа-разитарную обработку контактных лиц (половые и бытовые контакты);
3) санитарную обработку одежды, головных уборов, постельных принадлежностей, обивки мягкой мебели, полотенец, мочалок, мягких детских игрушек.
Лечение. Лечебные мероприятия направлены прежде всего на уничтожение взрослых насекомых и гнид.
Большинство противопаразитарных средств – производные перметрина. Перметрин (ниттифор) выпускается в форме водно-спиртового 0,5 %-ного раствора. Пара-плюс – аэрозоль для наружного применения – содержит перметрин, малатион, пипер-онил бутоксид.
6. Атопический дерматит. Этиология, патогенез, клиника
Атопический дерматит – это наследственно обусловленное хроническое заболевание всего организма с преимущественным поражением кожи, которое характеризуется поливалентной гиперчувствительностью и эозинофилией в периферической крови.
Этиология и патогенез. Атопический дерматит относится к мультифакторным заболеваниям. Наследуемая предрасположенность к атопическим заболеваниям реализуется под действием провоцирующих факторов окружающей среды. Неполноценность иммунного ответа способствует повышенной восприимчивости к различным кожным инфекциям.
Важную роль в патогенезе атопического дерматита играет неполноценность кожного барьера, связанная с нарушением синтеза керамидов.
Существенное значение имеют особенности психоэмоционального статуса больных.
Клиника. Возрастная периодизация. Атопический дерматит проявляется обычно довольно рано – на первом году жизни, хотя возможно и более позднее его проявление. Можно выделить три типа течения атопического дерматита:
1) выздоровление до 2 лет (встречается наиболее часто);
2) выраженная манифестация до 2 лет с последующими ремиссиями;
3) непрерывное течение.
Атопический дерматит протекает, хронически рецидивируя. Клинические проявления заболевания меняются с возрастом больных. В течение болезни возможны длительные ремиссии. Выделяют младенческую стадию заболевания, которая характеризуется острои подостровоспалительным характером поражений с тенденцией к экссудативным изменениям и определенной локализацией – на лице, а при распространенном поражении – на разгибательных поверхностях конечностей, реже на коже корпуса. В абсолютном большинстве случаев имеется четкая связь с алиментарными раздражителями. Начальные изменения обычно проявляются на щеках, реже – на наружных поверхностях голеней и других участках.
Первичными являются эритематоотечные и эрите-матосквамозные очаги. При более остром течении развиваются папуловезикулы, трещины, мокнутие, корки. Характерен сильный кожный зуд.
К концу первого – началу второго года жизни экссу-дативные явления обычно уменьшаются. Усиливаются инфильтрация и шелушение очагов. Появляются ли-хеноидные папулы и слабовыраженная лихенификация. В дальнейшем возможны полная инволюция высыпаний или постепенное изменение морфологии и локализации с развитием клинической картины, свойственной второму возрастному периоду.
Второй возрастной период (детская стадия) охватывает возраст от 3 лет до пубертатного. Для него характерно хронически рецидивирующее, часто зависящее от сезона года течение (обострение заболевания весной и осенью). Экссудативные явления уменьшаются, преобладают пруригинозные папулы, экскориации, склонность к лихенификации, которая нарастает с возрастом.
К концу второго периода возможно уже формирование типичных для атопического дерматита изменений на лице.
Третий возрастной период (взрослая стадия) характеризуется меньшей склонностью к островоспалительным реакциям и менее заметной реакцией на аллергические раздражители.
7. Атопический дерматит
Лечение
Терапевтические мероприятия при атопическом дерматите включают активное лечение в фазу обострения, а также постоянное строгое соблюдение режима и диеты, общее и наружное лечение, климатотерапию.
Перед началом терапии необходимо провести кли-нико-лабораторное обследование, выявить факторы, провоцирующие обострение заболевания.
В младенческой фазе на первый план обычно выступают алиментарные факторы.
У детей младшего возраста огромное значение имеют такие алиментарные факторы, как ферментативная недостаточность, функциональные нарушения. Таким пациентам целесообразно назначать ферментативные препараты, рекомендовать лечение на курортах желудочно-кишечного профиля. При дисбак-териозе, кишечных инфекциях также проводится целенаправленная коррекция.
При нетяжелых обострениях заболевания можно ограничиться назначением антигистаминных средств. Чаще всего используются блокаторы Н1-рецепторов гистамина нового поколения (цетиризин, лоратадин).
При умеренных обострениях заболевания терапию в большинстве случаев целесообразно начинать с внутривенных вливаний растворов эуфиллина и сульфата магния. При лихеноидной форме заболевания целесообразно подключение к терапии атаракса или анти-гистаминных препаратов, обладающих седативным эффектом. При экземоподобной форме болезни к терапии добавляется атаракс или циннаризин. Возможно также назначение антигистаминных препаратов, обладающих седативным эффектом.
Наружная терапия проводится по обычным правилам – с учетом остроты и особенностей воспаления в коже. Наиболее часто используются кремы и пасты, содержащие противозудные и противовоспалительные вещества. Часто используют наф-таланскую нефть, АСД, древесный деготь. Для усиления противозудного действия добавляются фенол, тримекаин, димедрол.
Наружно при легких и умеренных обострениях ато-пического дерматита используются короткие курсы топических стероидов и местные ингибиторы кальци-неврина.
Наружное применение препаратов, содержащих глюкортикостероиды, при атопическом дерматите основано на их противовоспалительном, эпидер-мостатическом, кореостатическом, антиаллергенном, местно-анестезирующем действиях.
При тяжелом обострении процесса целесообразно проведение короткого курса лечения препаратами глюкокортикостероидных гормонов. Используют препарат бетаметазон.
При тяжелых обострениях атопического дерматита возможно также применение циклоспорина А (суточная доза 3–5 мг на 1 кг массы тела пациента).
При стойком нарушении сна назначаются снотворные препараты. Для снятия возбудимости и напряжения рекомендуются небольшие дозы атаракса.
Профилактика. Профилактические мероприятия должны быть направлены на предупреждение рецидивов и тяжелого осложненного течения атопического дерматита.
8. Простой герпес, или простой пузырьковый лишай
Вирус простого герпеса (ВПГ) относится к ДНК-содер-жащим фильтрующимся вирусам. Различают ВПГ-1 – возбудитель преимущественно негенитальных форм и ВПГ-2 – возбудитель генитальных форм заболевания. Источником заражения является инфицированный человек, причем как в период клинических проявлений, так и в период латентного течения инфекции.
Вирус можно выделить из различных биологических секретов. Инфицирование ВПГ-1 часто происходит в первые 3 года жизни ребенка, ВПГ-2, связано с началом сексуальной жизни.
Пути передачи ВПГ следующие:
1) прямой контакт (бытовой, половой);
2) непрямой контакт;
3) воздушно-капельный;
4) парентеральный;
5) от матери к плоду.
При первичном инфицировании вирус попадает из входных ворот инфекции в сенсорные спинальные или церебральные ганглии (распространение идет по эн-до– и периневральным путям, интрааксонально или по шванновским клеткам). ВПГ распространяется гема-тогенно. Первичное инфицирование всегда сопровождается периодом вирусемии, в результате чего ВПГ проникает не только в сенсорные ганглии, но и во многие клетки организма.
Вирус имеет тропность к форменным элементам крови, иммуноцитам. ВПГ вызывает деградацию и гибель клетки или значительное снижение функциональной активности и состояние вторичного иммунодефицита.
Пребывание ВПГ в организме человека приводит к снижению напряженности как клеточного, так и гуморального звеньев иммунитета. Нарушается функциональная активность неспецифических факторов защиты.
При снижении иммунитета наступают вторичные рецидивы простого герпеса, так как вирус может распространяться из сенсорных ганглиев по перине-вральным пространствам и повторно достигать кожи или слизистых. Ослабление иммунного контроля делает невозможным полную элиминацию вируса из организма, кроме этого, возможна участие ВПГ в развитии неопластических процессов.
Заболевания, вызванные ВПГ, подразделяются на первичную и вторичную, или рецидивирующую герпетическую инфекцию. Выделяют обычное течение герпетической инфекции (локализованные формы) и ор-мы тяжелого течения на фоне иммунодефицита (распространенные и генерализованные формы).
Первичная инфекция возникает при первом контакте человека с ВПГ (чаще у детей). В 80 % случаях инфекция протекает в субклинической, латентной форме, только в 20 % случаев отмечаются клинические проявления либо в форме острого респираторного вирусного заболевания неуточненного генеза.
Манифестная форма первичной инфекции сопровождается выраженными признаками интоксикации. На слизистой полости рта возникают очаги выраженного отека и гиперемии, на фоне которых через несколько часов появляются сгруппированные везикулы. Затем везикулы вскрываются, и на их месте формируются точечные эрозивные или поверхностные язвенные дефекты. Клиническое выздоровление наступает через 2–3 недели.
9. Вторичный, или рецидивирующий, простой герпес
Возникает при активации вируса в инфицированном организме. Количество рецидивов, тяжесть течения, локализация, распространенность зависят от типа вируса и иммунного статуса человека. Характерны типичные высыпания на коже и слизистых. Высыпания имеют фиксированный характер и тенденцию рецидивировать на одних и тех же участках кожи и слизистых. Поражаться могут любые участки на коже и слизистой.
В типичных случаях очаг поражения представлен участком ограниченного отека и гиперемии, на фоне которых появляется группа везикул с прозрачным, серозным содержимым. Затем везикулы вскрываются с образованием мелких, тесно сгруппированных эрозий, или они сливаются в более обширный дефект с полициклическим контуром. Возможно присоединение вторичной кокковой флоры. Через 7—10 дней корочки удаляются, эрозии эпителизируются. На месте бывших высыпаний остается пятно.
По локализации герпетических высыпаний выделяют:
1) герпетическое поражение кожи;
2) герпетическое поражение слизистых оболочек;
3) герпетическое поражение глаз (офтальмогерпес). Плохим прогностическим признаком является поражение глаз при первичной инфекции. Итогом офталь-могерпеса может быть снижение остроты зрения;
4) поражение аногенитальной области (генитальный герпес).
Заболевание часто протекает бессимптомно, однако такой человек является источником инфекции для сексуального партнера. Клиническая картина развивается после инкубационного периода, который длится в среднем 7 дней. Типичные везикулезные высыпания возникают на фоне значительного отека и гиперемии. Просуществовав короткое время, везикулы вскрываются и оставляют после себя мокнущие, болезненные эрозии, которые через 10–14 дней эпителизируются.
У мужчин поражаются головка полового члена, венечная борозда, внутренний листок крайней плоти, корпус полового члена. У женщин высыпания локализуются на коже и слизистой больших и малых половых губ, в области промежности.
Терапия простого герпеса носит комплексный характер и включает использование противовирусных преператов, иммунокорригирующих средств, симптоматического лечения. Наружная этиотропная терапия – ацикловир в форме 5 %-ного крема, теброфен – 2–5 %-ная мазь.
При возникновении рецидивов 1 раз в 3 месяца и чаще, распространенном поражении кожи и слизистых, выраженных общих явлениях показана этапная терапия.
I этап – лечение в острый период болезни (рецидив). Этиотропное звено терапии – противогерпетические препараты (внутривенно, перорально, местно). Используют ацикловир, фамцикловир, алпизарин, флако-зид. Рекомендуются иммуномодулирующие средства.
II этап – терапия в стадии ремиссии, после стихания основных клинических проявлений. Необходимо продолжить или повторить курс этиотропной терапии.
III этап – специфическая профилактика рецидивов герпетической инфекции с использованием герпетических вакцин.
IV этап – диспансерное наблюдение.
10. Опоясывающий герпес или опоясывающий лишай
В отличие от простого герпеса опоясывающим лишаем болеют люди среднего и старшего возраста, перенесшие ранее ветряную оспу.
Вызывается вирусом простого герпеса III типа. В случае заражения вирусом герпеса III типа источником инфицирования служит человек, больной ветряной оспой или опоясывающим лишаем. Заразным является человек в конце инкубационного периода до момента отпадения корочек, особенно в первые 7 дней от начала высыпаний.
Основными путями передачи являются воздушно-капельный, контактный и парентеральный. Возможна передача инфекции от матери плоду.
В клинической картине опоясывающего герпеса есть ряд особенностей. Болезнь начинается остро или с продромального периода. Затем присоединяются интенсивные жгучие боли, возникающие по ходу чувствительного нерва. Боли усиливаются при движении, охлаждении, прикосновении к коже и носят монолатеральный характер. Вскоре на коже, по ходу нерва возникают типичные герпетические высыпания: сгруппированные везикулы, наполненные серозным содержимым. После разрешения проявлений на коже (через 1–3 недели) невралгические боли могут сохраняться еще несколько месяцев.
Выделяют локализованную, распространенную и генерализованную формы опоясывающего герпеса.
Из локализованных форм опоясывающего лишая чаще встречается форма, протекающая с поражением межпозвоночных ганглиев грудного и поясничного отделов, реже – поражение ганглия тройничного нерва, так называемая офтальмологическая форма опоясывающего лишая, и поражение коленчатого узла лицевого нерва. Типичным для офтальмологической формы является монолатеральное поражение кожи и слизистых.
Высыпания, которые локализуются не только по ходу пораженного нерва, но и на других участках кожи и слизистых оболочек, определяют распространенную форму, которая отмечается при иммунодепрессии.
Терапия опоясывающего герпеса зависит от формы заболевания и общего состояния пациента. При тяжелых формах герпетической инфекции, сопровождающихся распространенными высыпаниями, язвенно-некротическими поражениями, генерализацией процесса необходимо стационарное лечение в клинике инфекционных болезней.
Этиотропная терапия – общее и наружное лечение противовирусными средствами. Используют те же препараты, что и при простом герпесе. Общую терапию противовирусными препаратами начинают как можно раньше и продолжают до момента прекращения высыпаний.
Патогенетическая терапия включает препараты интерферона, иммуномодуляторы.
Симптоматическая терапия направлена на устранение болевого синдрома, вторичных гнойных осложнений.
Медикаментозную терапию можно комбинировать с новокаиновой блокадой, сеансами диатермии пера-вертебральных областей. Применяют витамины группы В, витамин С, фитоадаптогены. Наружно используют спиртовые и водные растворы анилиновых красителей.
11. Атипичные формы герпес-вирусной инфекции
Существуют атипичные формы простого и опоясывающего герпеса.
1. Абортивная форма. Характеризуется незначительной гиперемией, отеком, едва заметными папулезными элементами, субъективные ощущения обычно отсутствуют, может быть легкий зуд. Локализация – участки кожи сутолщенным роговым слоем (кожаладо-ней и подошв). Абортивная форма опоясывающего лишая протекает без типичных высыпаний, характеризуется болевым синдромом.
2. Отечная форма. В этом случае высыпания локализуются на участках кожного покрова с рыхлой подкожной клетчаткой. Ведущими симптомами являются выраженный отек, гиперемия, на фоне которых везикулы остаются незаметными или отсутствуют.
3. Буллезная форма. При этой форме наряду с типичными везикулами отмечаются более крупные полостные образования (сливные везикулы), которые клинически напоминают пузыри.
4. Геморрагическая форма. Отличается тем, что содержимое везикул имеет геморрагический характер.
5. Язвенно-некротическая форма. Возникает при тяжелом иммунодефиците. На месте вскрывшихся везикул образуются язвы, которые могут увеличиваться в размерах, сливаться в обширные язвенные поверхности. Может сопровождаться выраженными признаками интоксикации.
Генерализованные формы
У детей и взрослых, страдающих атопическим дерматитом и экзематозными реакциями, может развиваться генерализованная форма простого герпеса – варицеллеформный пустулез Капоши. Характеризуется острым началом, подъемом температуры тела. В первые сутки на фоне общего тяжелого состояния на коже появляются множественные везикулы с западением в центре. Могут поражаться и слизистые оболочки. Быстро присоединяется вторичная бактериальная флора, в серозном содержимом везикул появляется примесь крови. На коже возникают обширные очаги, покрытые геморрагическими корками, отмечаются пустулезные элементы, эрозии. Характерно увеличение лимфатических узлов.
Также выделяют генерализованные клинические формы, при которых поражаются внутренние органы. Чаще всего страдает нервная система: развивается серозный менингит, менингоэнцефалит, энцефалит. Герпетический энцефалит – тяжелое состояние, которое сопровождается выраженными признаками интоксикации, протекает с общемозговыми и очаговыми симптомами.
Для диагностики герпетической инфекции используют вирусологические, иммунологические и серологические методы (например, выделение вируса из очага поражения с использованием клеточных культур и обнаружение вирусного антигена в биосубстратах с помощью реакции прямой иммунофлюоресценции).
Меры профилактики герпетической инфекции сходны с мерами борьбы, применяемыми в отношении других инфекций, передающихся контактным (в том числе половым) и воздушно-капельным путем. Профилактика опоясывающего лишая сводится к исключению факторов, провоцирующих снижение напряженности притивовирусного иммунитета.
12. Папилломавирусная инфекция
Этиология. Папилломавирусы являются причиной различных бородавок. Относится к семейству папова-вирусов, объединяющих группу ДНК-содержащих вирусов. Для человека патогенными являются вирусы папилломы человека (ВПЧ) нескольких типов. ВПЧ-1 вызывает подошвенные бородавки, ВПЧ-2 – вульгарные бородавки, ВПЧ-3 – плоские бородавки, ВПЧ-4 – верруциформную дисплазию, ВПЧ-5, 6, 11 – остроконечные кондиломы. Все папилломавирусы могут играть роль онкогенов. Передача ВПЧ-инфекции происходит контактным путем непосредственно от человека к человеку и опосредственно – через предметы домашнего обихода, а также путем аутоинокуляции. Инкубационный период может составлять от нескольких месяцев до нескольких лет.
Клиника. Бородавки обыкновенные локализуются преимущественно на тыле кистей, пальцев рук, в околоногтевой зоне, редко – на лице. Представляют собой округлые, плотноватые, невоспалительные узелки серовато-желтого цвета, возвышающиеся над поверхностью кожи, с неровной, шероховатой поверхностью.
Бородавки плоские, или юношеские локализуются на лице и тыле кистей. Имеют вид плоских, мелких папул округлой формы, цвета нормальной кожи или желтовато-коричневый. Незначительно возвышаются над уровнем кожи, имеют гладкую поверхность.
Бородавки подошвенные локализуются на подошвенной поверхности стоп.
Напоминают плотную мозоль сероватого цвета с центральным стержнем, который состоит из нитевидных дермальных сосочков, окруженных мощным валиком роговых наслоений. Часто болезненные при ходьбе.
Остроконечные кондиломы локализуются в области наружных половых органов, пахово-бедренных, межъягодичной складке, перианально, представляют собой мелкие сосочкоподобные папулы на тонкой ножке цвета нормальной кожи.
Папилломы слизистых оболочек и кожи локализуются на слизистых оболочках полости рта, глотки, гортани, придаточных пазух носа, на слизистых оболочках мочевыводящих путей, на коже шеи, в аксилярных областях.
На слизистых оболочках цвет розовый или белесоватый. На коже цвет варьируется от телесного до красно-коричневого.
Верруциформная эпидермодисплазия Левандов-ского—Лютца – редкое хроническое заболевание, развивающееся в детском возрасте, вследствии врожденного дефекта иммунитета. Высыпания локализуются на коже кистей, предплечий, голеней, реже на других местах. Представляют собой плоские округлые папулы диаметром до 2 см, склонные к слиянию, без тенденции к регрессу, покрытые серовато-черными роговыми массами, пропитанными кожным салом. При этом варианте бородавок часто происходит злокачественная трансформация.
Лечение. Общая терапия:
1) противовирусная или этиологическая терапия;
2) патогенетическая терапия. Местная терапия:
1) противовирусная наружная терапия;
2) наружные деструктивные методы, кюретаж;
3) цитотоксические препараты.
13. Контагиозный моллюск
Контагиозный моллюск – вирусное заболевание, характеризующееся появлением на коже белых полушаровидных узелков с центральным вдавлением, зрительно напоминающих раковину моллюска.
Этиология. Вирус контагиозного моллюска относится к вирусам группы оспы. Заболевание встречается у людей повсеместно. Инфекция передается при непосредственном контакте с больным человеком, либо опосредованно – через предметы быта.
Возможен половой путь передачи. Чаще контагиозный моллюск встречается у пациентов, страдающих атопическим дерматитом и экземой. Это обусловлено как снижением реактивности кожи, так и длительным применением топических стероидов.
Патогенез. Вирус внедряется в кератиноциты ба-зального слоя эпидермиса и значительно увеличивает темпы деления клеток. Затем в шиповатом слое идет активное накопление вирусной ДНК. В результате формируется узелок, в центре которого происходит деструкция и разрушаются клетки эпидермиса, при этом клетки базального слоя не затрагиваются. Центральная часть узелка представлена детритом, содержащим гиалиновые тела диаметром 25 мк, которые содержат вирусный материал.
Воспалительные изменения в дерме незначительные или отсутствуют, однако в случае длительно существующих элементов могут быть представлены хроническим гранулематозным инфильтратом.
Клиника. Инкубационный период составляет от 14 дней до 6 месяцев. Высыпания представлены блестящими перламутрово-белыми полусферическими папулами с пупкообразным вдавлением в центре.
Медленно увеличиваясь в размерах, папула может достичь диаметра 5—10 мм за 6—12 недель. При единичном поражении диаметр папулы достигает значительных размеров. Бляшки, состоящие из множественных слившихся узелков, встречаются редко. После травмы или спонтанно через несколько месяцев папулы могут нагнаиваться и изъязвляться.
Обычно, просуществовав 6–9 месяцев, высыпания самопроизвольно разрешаются, но некоторые сохраняются до 3–4 лет.
Высыпания чаще локализуются на шее, туловище, особенно в области подмышечных впадин, за исключением инфекции, передающейся половым путем, когда обычно затрагивается аногенитальная область.
Встречаются единичные высыпания в области лица, особенно на веках.
У ВИЧ-инфицированных субъектов высыпания множественные, локализуются преимущественно на лице и резистентны к традиционной терапии.
Диагностика. Диагностика основана на характерной клинической картине. Микроскопическое исследование содержимого узелка уточняет диагноз. Можно использовать электронную микроскопию и гистологическое исследование.
Лечение. Пациентам следует избегать посещения плавательных бассейнов, общих бань, тщательно соблюдать правила личной гигиены.
Лечение заключается в криотерапии через каждые 2–3 недели до полного исчезновения поражений. Применяют диатермокоагуляцию, выдавливание пинцетом, поверхностное выскабливание с последующим смазыванием элементов раствором азотистого серебра, фенола или 5—10 %-ным раствором йода.
14. Гнойничковые заболевания кожи
Гнойничковые заболевания кожи (пиодермии) – это инфекционные поражения кожи, которые вызваны внедрением стафилококков или стрептококков.
Этиология. Возбудителями пиодермий чаще всего являются стафилококки и стрептококки, которые относятся к грамположительной микробной флоре.
Стафилококки наиболее часто поражают придатки кожи.
Стрептококки (сапрофитный и эпидермальный) присутствуют на поверхности гладкой кожи человека без связи с придатками кожи.
Патогенез. К экзогенным факторам относят микротравмы и макротравмы (расчесы, потертости, порезы, укусы насекомых); мацерацию рогового слоя в результате повышенной потливости, воздействия влаги; загрязнение кожи как бытовое, так и профессиональное общее и местное переохлаждение и перегревание.
Все названные экзогенные факторы нарушают защитную барьерную функцию кожи и способствуют проникновению микрофлоры.
К эндогенным факторам относятся:
1) наличие в организме очагов хронической инфекции;
2) эндокринные заболевания;
3) хронические интоксикации;
4) нарушения питания;
5) иммунодефицитные состояния.
Как эндогенные, так и экзогенные факторы приводят в конечном итоге к снижению гуморального и клеточного иммунитета, в результате которого снижается защитная функция кожи. Это приводит к изменению количества и состава микробной флоры на поверхности кожи в сторону преобладания патогенных видов и штаммов кокков.
Классификация. Пиодермии классифицируют по этиологическому принципу. Согласно этой классификации различают стафилококковые, стрептококковые и смешанные поражения кожи. В каждой группе выделяют поверхностные и глубокие пиодермии, которые могут протекать остро и хронически.
К поверхностным гнойничковым поражениям кожи относят те нозологические формы, при которых поражается эпидермис и верхний слой дермы. При глубоких пиодермитах поражение может захватывать не только дерму, но и гиподерму. Различные пиодермии могут возникать первично на ранее неизмененной коже, а также вторично на фоне существовавших поражений кожи. Чаще всего это зудящие дерматозы (чесотка, вшивость, атопический дерматит, экзема), предрасполагающие к развитию гнойничковой патологии.
Клиника. Высыпания на коже при пиодермиях полиморфны. Стафилококковые поражения кожи обычно связаны с сально-волосяными фолликулами и потовыми железами (апокриновыми и эккриновыми), а воспалительная реакция, которую они вызывают, имеет гнойный или гнойно-некротический характер.
Стрептококковые поражения кожи не затрагивают сально-волосяной фолликул и потовые железы.
Для них характерно преимущественно поверхностное воспалительное поражение гладкой кожи с выделением серозного экссудата. Основным первичным высыпным элементом при поверхностных стрептодер-миях является поверхностный пузырь. При глубоких стрептококковых поражениях кожи первичным высыпным элементом может быть глубокая эпидермодер-мальная пустула.
15. Стафилококковые пиодермии
Остиофолликулит. Это воспаление устья волосяного фолликула. Проявляется небольшим (диаметром до 2–3 мм) конусовидным или полушаровидным гнойничком, содержащим белесоватый или желтоватый мутный гной.
Пустула расположена в устье волосяного фолликула, в центре пронизана волосом и окружена узким венчиком гиперемии. Процесс поверхностный, разрешение наблюдается через 2–3 дня. Пустула подсыхает до желтовато-буроватой корочки, венчик гиперемии исчезает, после отторжения корочки может оставаться незначительная гиперпигментация.
Фолликулит. Это гнойное воспаление волосяного фолликула с поражением его верхней части или всего волосяного мешочка. В зависимости от глубины поражения различают фолликулит поверхностный и глубокий.
В большинстве случаев поверхностный фолликулит начинается, как остиофолликулит, с небольшого гнойничка в устье фолликула.
Фолликулит глубокий характеризуется тотальным поражением всего волосяного мешочка, сопровождается выраженной болезненностью, гиперемией, отечностью, инфильтрацией тканей вокруг фолликула.
Импетиго стафилококковое. Заболевание протекает тяжело с повышением температуры тела, развитием синдрома интоксикации вплоть до септицемии.
Стафилококковый пемфигоид обычно возникает через 3–5 дней после рождения ребенка, однако он может развиться в течение первого месяца жизни. Появляются поверхностные вялые пузыри (фликтены) величиной от горошины до лесного ореха. Содержимое их сначала серозное, затем серозно-гнойное. Пузыри окружены слабовыраженным воспалительным венчиком и расположены на нормальной коже. После разрыва пузыря остается мокнущая эрозия, окруженная по периферии остатками покрышки.
Злокачественное течение стафилококкового пем-фигоида приводит к универсальному поражению кожи. Такое состояние называют эксфолиативным дерматитом Риттера фон Риттерсхайна. Без адекватного антибактериального и детоксицирующего лечения новорожденные дети могут погибнуть.
Сикоз стафилококковый, или вульгарный. Это хроническое поверхностное поражение кожи, проявляющееся многочисленными рецидивирующими остиофолликулита-ми и поверхностными фолликулитами с последующей инфильтрацией окружающей их кожи.
Начинается заболевание с мелких фолликулярных пустул, которые повторно многократно рецидивируют на одном и том же месте. Постепенно процесс расширяется из-за вовлечения все новых фолликулов и образования по периферии очага новых фолликулярных пустул.
Субъективные ощущения незначительны, больные могут ощущать легкий зуд, жжение, стягивание кожи в очаге поражения.
При естественном течении процесс самостоятельно разрешается в течение 2–3 месяцев, оставляя на своем месте рубцовое облысение.
Фолликулит декальвирующий, или сикоз люпоид-ный. Это редкая форма стафилококкового поражения волосяного мешочка, при которой хронические фолликулиты без выраженной пустулизации и изъязвления приводят к атрофии кожи и стойкому облысению.
Течение процесса хроническое. Общее состояние пациентов не нарушается, субъективные ощущения обычно отсутствуют.
16. Стафилоккоковые пилодермии. Фурункул
Фурункулез – острое гнойно-некротическое воспаление волосяного фолликула и перифолликулярной соединительной ткани. Фурункул относится к глубокой форме стафилодермий. Первичный высыпной элемент фурункула – воспалительный узел, формирующийся вокруг инфицированного стафилококками волосяного фолликула.
Начало заболевания связано с формированием вокруг волосяного мешочка воспалительного гнойного инфильтрата, который на ранних стадиях может быть небольшого размера (по типу фолликулита), однако процесс быстро захватывает всю глубину волосяного фолликула, окружающую соединительную ткань и прилежащую сальную железу и представляет собой воспалительный застойно-гиперемированный узел, конусообразно возвышающийся над поверхностью кожи.
При локализации фурункула в зоне лица отмечается обширный отек вокруг инфильтрата. Через 3–4 суток в центре инфильтрата начинает определяться флюктуация, вокруг волоса намечается формирование гнойного свища, при вскрытии которого выделяется небольшое количество густого гноя, формируется небольшая язва. На дне этой язвы выявляется некротический стержень зеленоватого цвета. Спустя еще 2–3 дня некротический стержень отторгается. На месте отторгнутого некротического стержня образуется глубокая кратерообраз-ная язва, которая заполняется грануляциями, постепенно формируется втянутый рубец.
Особое внимание следует уделять пациентам, у которых фурункул расположен в области губ, на носу, в носогубном треугольнике и в области наружного слухового прохода. Мимические движения лица, травматизация фурункулов во время бритья или попытка их выдавливания могут привести к тяжелым осложнениям (тромбофлебиту вен лица).
Анатомические особенности венозного оттока на лице, наличие анастомозов с кавернозным синусом мозга могут приводить к более тяжелым осложнениям – распространению стафилококковой инфекции и развитию менингита, менингоэнцефалита, септикопиемии и сепсиса с образованием множественных абсцессов в различных органах и тканях.
Фурункулез. Это наличие на коже множественных фурункулов или последовательное рецидивирование фурункулов. Различают острый фурункулез, при котором одновременно на кожном покрове присутствует множество фурункулов, и хронический фурункулез, когда фурункулы (единичные или множественные) рецидивируют последовательно с небольшими интервалами в течение месяцев и даже лет. По распространенности выделяют локализованный (ограниченный) фурункулез и распространенный (диссеминированный).
Острый фурункулез развивается при кратковременном воздействии экзогенных и реже – эндогенных предрасполагающих факторов, тогда как хронический фурункулез – при длительном присутствии эндогенных предрасполагающих факторов.
Локализованный фурункулез (острый и хронический) развивается в результате внедрения стафилококков в несколько рядом расположенных фолликулов.
17. Стафилоккоковые пиодермии. Карбункул, или углевик. Гидрадонит
Карбункул – это очень тяжелая и глубокая форма стафилодермий, которая представляет собой гнойно-некротическое воспаление глубоких слоев дермы и гиподермы с вовлечением в процесс многих волосяных фолликулов. Вызывается чаще всего самым патогенным золотистым стафилококком. В патогенезе развития карбункула большое значение имеют ослабление защитных сил организма, сахарный диабет, иммунодепрессивные состояния. Чаще карбункул бывает одиночным и развивается в местах, которые наиболее подвержены трению одежды. Заболевание начинается с образования обширного воспалительного узла в глубоких слоях дермы и гиподермы. В течение нескольких дней инфильтрат приобретает багрово-красный цвет и значительно выступает над поверхностью кожи. Нарастают перифо-кальный отек и пульсирующие боли в зоне узла.
Резко нарушается общее состояние больного: отмечается высокая температура, озноб, головная боль. Через 5–7 дней в центре инфильтрата появляется флуктуация, свидетельствующая о гнойном расплавлении. Кожа в центре инфильтрата приобретает черную окраску за счет некроза. Полость вскрывается на поверхность множественными свищевыми отверстиями, соответствующими устьям волосяных фолликулов, из которых выделяется густой желто-зеленоватый гной с примесью крови.
Расплавление краев отдельных свищевых ходов приводит к формированию единой обширной язвы с неровными краями и некротическим дном.
При естественном течении процесса некротические массы могут сохраняться долго, до 2–3 недель, постепенно отторгаясь. Это сопровождается постепенным улучшением общего состояния больного, снижением температуры тела до нормы, значительным уменьшением местного отека и болей. После отторжения образуется глубокая, иногда до фасций и мышц обширная язва с подрытыми краями, дно которой постепенно заполняется грануляциями, и дефект рубцуется в течение 2–3 недель. Остается грубый рубец неправильной формы.
Гидраденит. Это гнойное воспаление апокриновых потовых желез. Наиболее частой формой локализации является гидраденит в подмышечной зоне.
Заболевание начинается с появления в глубоких слоях кожи плотного узла или нескольких узлов, которые первоначально определяются только пальпатор-но. Постепенно их размер увеличивается, кожа над ними краснеет. По мере нарастания воспалительной реакции узлы спаиваются с кожей, она приобретает синюшно-красный цвет, усиливаются боли.
В тех случаях, когда несколько узлов располагаются рядом, может формироваться сплошной бугристый инфильтрат, состоящий из полушаровидных узлов. Процесс может быть двусторонним. В течение нескольких дней узлы подвергаются центральному размягчению за счет развития абсцесса и постепенно вскрываются гнойными свищами с выделением густого желто-зеленого гноя. Постепенно полость абсцессов опорожняется, стихает острота воспаления, начинается процесс рубцевания. На месте гидраденита формируется втянутый рубец или рубцы (в зависимости от количества свищевых ходов).
18. Стрептококковые и стрептостафилококковые пиодермии
Импетиго стрептококковое. В условиях тесного телесного контакта стрептококковая инфекция легко передается от больного человека к здоровому. В возникновении стрептококкового импетиго большое значение имеют микро– и макротравмы кожи, мацерация.
Патогенные стрептококки, выделяющие протеолити-ческие ферменты, внедрившись в зоны поражения кожи приводят к образованию первичного высыпного элемента – фликтены, которая подсыхает с образованием корки серовато-желтоватого цвета.
Фликтены и корки быстро увеличиваются в размерах, могут сливаться.
При благоприятных условиях эрозии эпителизи-руются, корки отпадают, на их месте остаются небольшая гиперемия, затем легкая пигментация. Стойких следов не наблюдается.
Выделяют несколько разновидностей импетиго: щелевидное, кольцевидное, пузырное (буллезное) и его разновидность – околоногтевое импетиго.
Инфицирование стрептококком кожи крыльев носа и под носом может приводить к развитию поверхностного импетигинозного ринита.
Ангулярное импетиго, или стрептококковая заеда, поражает углы рта с одной или двух сторон. Первичным высыпным элементом является поверхностная фликтена, которая очень быстро вскрывается и образует щелевидную эрозию, окруженную узким венчиком мацерированного рогового слоя эпидермиса.
Импетиго вульгарное, или контагиозное. Заболевание вызывается патогенными стрептококками, которые обусловливают первичный высыпной элемент – субкорнеальную фликтену. Очень быстро присоединяется стафилококковая флора, приводящая к выраженному нагноению и формированию гнойных полостных элементов, подсыхающих медово-желтыми или зеленоватыми корками.
Стрептококковая опрелость. Стрептококковое поражение, сопровождающееся воспалением соприкасающихся поверхностей в кожных складках и характеризующееся длительным течением с частыми рецидивами.
В основе развития данного поражения первоначально лежит интертригинозный дерматит (опрелость), который развивается в результате трения кожных поверхностей в складке, мацерации рогового слоя вследствие интенсивной потливости, выделений из естественных отверстий. Эти факторы приводят к развитию воспалительной реакции кожи складок и присоединению стрептококковой флоры, часто в ассоциации с дрожжеподобными грибками.
Проявления стрептококковой опрелости достаточно типичны: соприкасающиеся кожные поверхности в складках гиперемированы, отечны, отмечается мацерация рогового слоя и его эрозирование. Из-за постоянного воздействия трения образующиеся стрептококковые фликтены мгновенно вскрываются, оставляя после себя сливные поверхностные эрозии с бордюром отслоившегося по краю мацерированно-го рогового слоя. Эрозированные зоны мокнут, в глубине складки определяются трещины. Края очагов фестончатые. При регрессе опрелости может оставаться стойкая пигментация.
19. Эктима вульгарная, рожистое воспаление Стрептодермия диффузная хроническая
Стрептодермия диффузная хроническая – хроническое диффузное воспаление кожи нижних конечностей.
Первым высыпным элементом являются множественные фликтены, которые быстро подсыхают до корок, под которыми сохраняются поверхностные эрозии на застойно-гиперемированном основании. Поверхность очага покрыта пластинчатыми и слоистыми корками или корко-чешуйками желтовато-зеленоватого цвета, при снятии которых выявляется эрозивная поверхность с серозно-гнойным экссудатом.
Эктима вульгарная, или стрептококковая язва. Это глубокая форма стрептодермии. Помимо стрептококков, в развитии эктимы могут участвовать стафилококки и грамотрицательная флора.
Эктима чаще всего локализуется на коже голеней, однако может встречаться на коже бедер, ягодиц, поясницы. Заболевание начинается с появления крупной фликтены с мутным содержимым или глубокой эпидермо-дермальной пустулы. По периферии этих элементов присутствует яркая гиперемическая кайма. Быстро развивающийся некроз приводит к формированию глубокой язвы, покрытой коричневой коркой. Корка глубоко погружена в ткань кожи, вокруг постепенно формируется мягкий инфильтрат.
Если удалить корку, то обнажается глубокая, округлая язва с отвесными или подрытыми краями и неровным некротическим дном. Самостоятельный регресс эктимы медленный.
Рожистое воспаление. Представляет собой острое глубокое стрептококковое воспаление кожи, сопровождающееся лихорадкой и интоксикацией.
Причиной заболевания является гемолитический стрептококк группы А, который проникает через поврежденную кожу и поражает лимфатические сосуды кожи, приводя к острому воспалению.
Заболевание начинается остро, у некоторых больных наблюдаются продромальные явления. На месте проникновения возбудителя в кожу появляется красное отечное пятно, которое быстро увеличивается в размере, приобретая фестончатый характер. Границы четкие, кожа в очаге отечная, напряженная, блестящая, горячая на ощупь. В месте поражения больных беспокоят боль, чувства жжения, распирания. Это сопровождается резким подъемом температуры и другими симптомами интоксикации.
По степени выраженности интоксикации выделяют легкую, среднюю и тяжелую форму рожи. По клиническим проявлениям в очаге различают обычную форму (эритема и отек), буллезно-геморрагическую (на фоне эритемы образуются пузыри с серозно-геморрагиче-ским содержимым), флегмонозную форму (нагноение подкожной жировой клетчатки) и наиболее тяжелую – гангренозную форму (некротизирующий фасцит), протекающую с гангреной подкожной клетчатки, фасций и подлежащих мышц. Рожистое воспаление лица может осложниться грозными последствиями вплоть до тромбоза синусов мозга и развития сепсиса.
К основным осложнениям рожистого воспаления относят развитие стойкого лимфостаза (слоновости), формирование абсцессов, флегмоны, флебитов, гангрены.
20. Атипичные хронические пиодермии
Из гнойных заболеваний кожи выделена особая группа редких хронических (атипических) пиодермий. В нее вошли язвенная атипическая пиодермия (хроническая пиококковая язва) и ее разновидность – шан-криформная пиодермия; хроническая абсцедирую-щая пиодермия и ее разновидность – инверсные конглобатные угри.
Все формы хронических атипических пиодермий имеют общие признаки:
1) наличие иммунодефицита;
2) хроническое течение;
3) гранулематозное строение инфильтрата в дерме и гиподерме;
4) резистентность к лечению антибактериальными препаратами при сохранении чувствительности выделенной из очагов микробной флоры к этим антибактериальным средствам;
5) высокую чувствительность кожи к различным раздражителям.
Хронические атипические пиодермии могут начинаться с обычных пиодермий либо с травм кожи, вторично осложненных пиококковой инфекцией. Постепенно происходит превращение их в язвенную и язвенно-ве-гетирующую атипичную форму пиодермии, клинически напоминающую туберкулез кожи или глубокие микозы.
При выявлении иммунных нарушений проводят их коррекцию, после чего целесообразно осуществить комбинированную антибактериальную терапию больного с учетом чувствительности микробной флоры.
Ее следует комбинировать с короткими курсами глюкокортикостероидов, противовоспалительных препаратов, иногда – с цитостатиками, средствами заместительной иммунной терапии.
При абсцедирующих инверсных угрях.
Принципы терапии пиодермий. В лечении пиодер-мий необходимо соблюдать главные принципы.
1. Воздействовать на причину пиодермий, т. е. проводить этиотропное(антимикробное)лечение.
2. Устранять предрасполагающие факторы.
3. Предотвращать распространение инфекции на неповрежденные участки кожи.
Этиоторопная терапия пиодермий направлена на подавление жизнедеятельности пиококковой флоры, вызвавшей гнойное заболевание кожи человека. Эта терапия может быть общей (системной) или наружной, местной (топической).
Системная антибактериальная терапия может осуществляться препаратами группы антибиотиков или сульфаниламидов.
Препараты группы пенициллина обладают наибольшей сенсибилизирующей активностью, чаще других антибиотиков вызывают токсикодермии.
Объем наружной терапии пиодермий определяется глубиной и остротой поражения кожи.
При глубоких пиодермиях в стадии инфильтрации следует назначать разрешающую терапию, направленную на усиление гиперемии в очаге и тем самым способствующую или скорому саморазрешению инфильтрата, или быстрому абсцедированию
При наличии признаков абсцесса глубоких пиодер-мий следует проводить их хирургическое вскрытие с последующим дренированием гнойной полости с помощью турунд, смоченных гипертоническим раствором хлорида натрия, растворами антисептиков.
21. Красная волчанка
Красная волчанка – группа заболеваний соединительной ткани, имеющих аутоиммунный патогенез и поражающих преимущественно открытые участки кожи и внутренние органы.
Этиология и патогенез. Ведущее значение в этиологии красной волчанки имеет наследственная предрасположенность и, по-видимому, вирусная инфекция, которые способствуют развитию аутоиммунных процессов.
Клиника. Выделяют преимущественно кожные и стемную формы красной волчанки. Среди кожных форм выделяют дискоидную, диссеминированную и глубокую формы заболевания. Дискоидной красной волчанкой поражается преимущественно кожа лица: нос, щеки, ушные раковины и прилегающая к ним кожа, лоб, подбородок, губы, волосистая часть головы. Часто поражается красная кайма губ. Характерно длительное рецидивирующее течение с обострениями преимущественно весной и летом. Признаки системного поражения выявляются крайне редко.
Для диссеминированной формы определяющим признаком является образование небольших, слабо инфильтрированных эритематозных бляшек с незначительной тенденцией к периферическому росту, покрытых плотно сидящими чешуйками. При поскабливании выявляется болезненность. Типичная локализация – кожа лица, волосистой части головы, ушных раковин, верхней частей груди и спины, тыла кистей. После разрешения очагов обычно остается легкая атрофия.
Выделяют особую форму – так называемую по-дострую кожную форму красной волчанки. Для этой формы характерны распространенные кольцевидные очаги на коже, которые при слиянии образуют полициклические шелушащиеся по краям участки на груди, спине и конечностях с гипопигментацией и телеангиэктазиями в центральной части.
Глубокая форма красной волчанки (люпус-паннику-лит) проявляется образованием одного-двух асимметрично расположенных подкожных узлов. Узлы плотные, подвижные, плоские, мало выступают над окружающей кожей и лучше выявляются при пальпации.
Системная красная волчанка может развиться остро, нередко без кожных проявлений или подостро и хронически, когда имеется поражение кожи.
При системной красной волчанке наиболее часто встречаются следующие проявления: лихорадка, кожные высыпания, артралгия, артриты, поражение серозных оболочек, лимфаденопатия, кардит, синдром Рейно характерно обнаружение аутоантител к ДНК.
Типичное поражение кожи – отечная эритема на лице, напоминающая бабочку, постепенно распространяющаяся на шею и грудь.
Диагностика. Основа диагностики кожных форм красной волчанки – выявление основных клинических симптомов поражения кожи. Важны результаты лабораторных исследований. Характерны значительное увеличение СОЭ, гипохромная анемия, лейкопения, тромбоцитопения, диспротеинемия, наличие ЛЕ-кле-ток, выявление антинуклеарного фактора и противоя-дерных аутоантител.
Лечение. При всех формах красной волчанки должны быть использованы средства защиты от инсоляции и холода. При кожных формах заболевания используются аминохинолиновые препараты. Топические стероиды позволяют более быстро достигнуть клинического эффекта и уменьшить выраженность рубцовой атрофии при дискоидной форме красной волчанки. При системной красной волчанке основным терапевтическим средством служат системные глюкокортикостероиды.
22. Склеродермия
Склеродермия – это полисиндромное заболевание, проявляющееся прогрессирующим склерозом кожи, внутренних органов, сосудистой патологией.
Этиология и патогенез. Склеродермия – это муль-тифакторное заболевание, в основе которого лежит нарушение регуляции в синтезе соединительной ткани.
В качестве провоцирующих выступают факторы различного происхождения.
При бляшечной склеродермии склеродермическая бляшка формируется из пятна сиреневого цвета. Такое пятно может существовать несколько месяцев, но в дальнейшем его центральная часть уплотняется и становится цвета слоновой кости. По периферии очага сохраняется сиреневый венчик возможна дисхромия, телеангиэкта-зии, выпадение волос. На местах разрешившихся скле-родермических бляшек, особенно в поясничной области, возможно формирование атрофодермии.
Линейная склеродермия – это вариант бляшечной склеродермии. Высыпания располагаются линейно по длине конечности, обычно монолатерально, по ходу сосудисто-нервного пучка или в виде рубец от удара саблей. При этом происходит нарушение микроциркуляции в пораженной конечности, которая с годами приводит к ее гипотрофии, отставанию в росте.
Мелкоочаговая склеродермия чаще встречается у женщин. Часто регистрируется поражение вульвы и перианальной области.
У мужчин типична локализация высыпаний на крайней плоти и головке полового члена (может приводить к рубцовому фимозу и стриктуре уретры). Мелкоочаговая склеродермия часто сопровождается зудом или чувством жжения кожи.
При глубокой бляшечной склеродермии развивается фиброзирование вокруг жировых долек в подкожной жировой клетчатке. Клинически эта форма болезни проявляется плотными мелкобугристыми, расположенными глубоко в коже узлами. Кожа над этими узлами не изменена.
У одного пациента возможно выявить сочетание различных клинических форм склеродермии.
Системной склеродермией женщины болеют примерно в 10 раз чаще, чем мужчины. Для диффузной склеродермии характерно острое или подострое течение заболевания с быстропрогрессирующим поражением внутренних органов. Поражение кожи диффузное, быстропрогрессирующее. Часто регистрируется синдром Рейно. Поражаются внутренние органы: легкие (пневмофиброз), желудочно-кишечный тракт (сначала поражается пищевод), сердце, почки. При лабораторном исследовании повышены острофазовые показатели (СОЭ, сиаловые кислоты, СРБ, фибриноген), выявляются антинуклеарный фактор и противоя-дерные антитела. Для акросклеротической формы заболевания характерно хроническое течение. Начинается болезнь обычно с феномена Рейно. Позднее появляются отек кистей и стоп, а затем и склеродактилия. В этой стадии могут появляться телеангиэктазии. Еще позднее в процесс вовлекается кожа лица.
Лечение. При ограниченной склеродермии используется курсовое лечение бензилпенициллином. Эффективны небольшие дозы Д-пеницилламина.
При мелкоочаговой склеродермии применяют курсы унитиола внутримышечно.
Базовым средством при лечении акросклеротиче-ской формы системной склеродермии является Д-пе-ницилламин.
23. Дерматомиозит
Дерматомиозит (синонимы – болезнь Вагнера, синдром Вагнера—Унферрихта—Хеппа) – это мультифак-ториальное заболевание, которое характеризуется распространенными, преимущественно эритематоз-ными кожными высыпаниями и тяжелым поражением поперечно-полосатых мышц.
Для заболевания характерно хронически прогрессирующее течение, приводящее к инвалидности из-за поражения мышц.
Этиология и патогенез. В развитии заболевания большую роль играет наследственная предрасположенность. В качестве провоцирующих факторов выступают инсоляция, переохлаждение, операции, климакс, беременность, роды, травмы, эмоциональные стрессы. В развитии дерматомиозита большое значение имеет повышенная реакция сенсибилизированного организма на различные антигены. Характерно обнаружение аутоантител к мышечным белкам и отсутствие аутоантител к ДНК.
Клиника. Проявления на коже при дерматомиозите отличаются большим разнообразием и малой специфичностью. Наиболее часто встречается стойкая эритема. Характерная локализация – лицо, верхняя часть груди. Возможным является развитие эритро-дермии. Субъективно больные могут отмечать болезненность кожи в местах высыпаний и небольшой зуд. Типичен периорбитальный отек, сопровождающийся эритемой. Из кожных проявлений наиболее специфичны для дерматомиозита красно-фиолетовые папулы на разгибательной поверхности межфаланговых суставов. Типичны также фиолетовые пятна на тыле кистей, на разгибательной поверхности локтевых и коленных суставов. Характерно наличие микронекрозов в области ногтевого валика и основания ногтя.
В области ног возможно наличие подчеркнутой венозной сети и мраморный рисунок кожи. В большинстве случаев отмечается выраженный отек кожи и подкожной жировой клетчатки, который чаще имеет мягкую, тестоватую консистенцию. Основные места локализации – лицо, руки, реже – стопы, голени, туловище.
Поражение мышц обычно развивается постепенно с вовлечением все новых групп. В дебюте заболевания больных беспокоят повышенная утомляемость, мышечная слабость, миалгии. Первыми чаще поражаются мышцы плечевого пояса: для пациентов представляют затруднения все действия, связанные с подниманием рук. Большое значение имеет поражение мышц надгортанника, глотки, языка, мягкого неба, так как это приводит к дисфагии и дисфонии.
Диагностика. Для диагностики дерматомиозита используются следующие критерии:
1) слабость в проксимальных группах мышц в течение не менее 1 месяца;
2) миалгия в течение не менее 1 месяца при отсутствии нарушений чувствительности;
3) креатинурия более 200 мг в сутки;
4) значительное повышение креатинфосфокиназы и лактатдегидрогеназы;
5) дегенеративные изменения в мышечных волокнах;
6) характерные изменения кожи.
Лечение. В лечении дерматомиозита используют препараты глюкокортикостероидных гормонов.
24. Кератомикозы
Кератомикозы – это заболевания, которые поражают поверхностные отделы рогового слоя эпидермиса, а также волос.
Разноцветный, или отрубевидный, лишай – это малоконтагиозное хроническое заболевание людей преимущественно молодого и среднего возраста, которое характеризуется поражением рогового слоя эпидермиса и слабовыраженной воспалительной реакцией.
Этиология. Заболевание вызывается факультативно патогенным липофильным дрожжеподобным грибом.
Патогенез. Возникновению заболевания способствуют усиленное потоотделение, себорея, а также некоторые эндокринные расстройства.
Клиника. Заболевание проявляется перифоллику-лярно расположенными пятнами округлой формы разных размеров светло-коричневого цвета («кофе с молоком») с четкими границами. Чаще всего данные пятна локализуются на коже верхней части туловища.
За счет периферического роста пятна увеличиваются и сливаются, образуя крупные очаги поражения с фестончатыми краями. При легком поскабливании поверхность очагов начинает шелушиться, причем мелкие чешуйки напоминают отруби.
Заболевание характеризуется хроническим течением, также характерны рецидивы. Летом под действием солнечных лучей высыпания на гладкой коже регрессируют и оставляют после себя отчетливо выделяющиеся очаги депигментации, так называемой постпаразитарной лейкодермы. Депигментация кожи, которая подверглась поражению гриба-возбудителя вызывается веществами, которые выделяет гриб, способными тормозить образование меланина. У людей с иммуносупрессивными состояниями различного генеза отмечаются распространенность процесса, склонность к рецидивам, а также появление питироспорум-фолликулитов – мелких фолликулярных папул и пустул на фоне типичных проявлений заболевания.
Диагностика. Основным методом выявления разноцветного лишая является проба Бальзера, которая считается положительной при более темном окрашивании очагов поражения после смазывания подозрительной на поражение кожи 5 %-ным раствором йода. В лучах люминесцентной лампы очаги поражения светятся золотисто-желтым цветом.
Очень характерна морфология возбудителя при микроскопическом исследовании чешуек с очагов поражения.
Лечение и профилактика. Для терапии рекомендуются различные наружные фунгицидные препараты, иногда в сочетании с кератолитическими средствами. Применяют аэрозольные соединения в форме шампуня, крема или раствора.
Также можно использовать метод Демьяновича можно также втирать 2–5 %-ную серно-салициловую мазь, 4 %-ный раствор борной кислоты или 10 %-ный раствор гипосульфита натрия. Рекомендуется общая терапия с применением одного из аэрозольных препаратов: итраконазола, флуконазола или кетоконазола.
Для профилактики отрубевидного лишая, кроме устранения факторов, способствующих этому заболеванию, имеет значение исключение близкого контакта с больным.
25. Дерматомикозы. Микроспория
Дерматомикозы – это группа грибковых заболеваний, обусловленных дерматофитами, которые паразитируют на человеке и животных. У людей дерматофиты поражают в основном эпидермис (чаще роговой слой), а также придатки кожи – волосы (микроспорумы и три-хофитоны) и ногти (трихофитоны и эпидермофитоны).
К группе дерматомикозов относятся такие заболевания, как микроспория, трихофития и фавус.
Микроспория. Является высококонтагиозным заболеванием, которое поражает кожу и волосы и вызывается различными видами грибов.
Инкубационный период при микроспории у человека составляет около 2–4 дней. Первым признаком по-раживания волосистой части головы является появление очагов прорежения волос. Структура волос в очагах поражения меняется: волосы становятся тусклыми, серыми, утолщенными и обламываются на высоте около 4–6 мм.
С течением времени очаги обломанных волос периферически увеличиваются придавая волосам вид подстриженных.
Корневая часть пораженных волос окружена налетом серого цвета, который состоит из спор гриба.
При извлечении такого волоса он будет иметь вид сложенного зонтика. Кожа в пределах очагов поражения покрыта мелкими асбестовидными чешуйками, при снятии которых обнаруживается небольшая эритема. Микроспория волосистой части головы, обусловленная ржавым микроспорумом, характеризуется большим количеством очагов и склонностью к их слиянию, а также распространением поражения с волосистой части головы на гладкую кожу лица и шеи.
Микроспория гладкой кожи характеризуется появлением розовых пятен круглой или овальной формы диаметром около 0,5–3 см. В периферической зоне пятен имеются пузырьки, которые быстро подсыхают до корочек. Центральная часть пятен покрыта чешуйками. Благодаря центробежному росту очагов, отдельные элементы приобретают кольцевидную форму. Наряду со старыми очагами возникают новые. В редких случаях внутри старых кольцевидных очагов появляются новые (форма ириса). Микроспория гладкой кожи клинически неотличима от поражения кожи при поверхностной трихофитии. Ногтевые пластинки поражаются при микроспории очень редко.
Клинический диагноз микроспории волосистой части головы подтверждают положительными результатами микроскопического исследования волос, получением культуры возбудителя и отчетливым зеленым свечением пораженных волос при люминесцентном исследовании. Диагноз микроспории гладкой кожи подтверждается на основании обнаружения мицелия и спор в кожных чешуйках с очагов поражения и культу-рального исследования.
Лечение больных с одиночным очагом на гладкой коже проводят амбулаторно в микологическом кабинете кожно-венерологического диспансера, больных с поражением волосистой части головы, множественными, диссегментированными очагами на гладкой коже – в микологическом отделении дерматологического стационара.
Основным средством является антибиотик – гидсо-вульвин. Пораженные волосы эпилируют под контролем люменесцентной лампы. Ослабленным больным назначают стимулирующие препараты, нормальный иммунолобулин, витамины А, В.
26. Дерматомикозы. Трихофития
Возбудители трихофитии подразделяют на группы в зависимости от типа поражения волос. Выделяют две основные группы: эндотрикс и эктотрикс.
Все трихофитоны из группы эндотриксов – антро-пофилы, передающиеся только от человека к человеку. Они вызывают поверхностные поражения кожи, волосистой части головы, а также ногтей.
По клиническим проявлениям трихофитию можно разделить на три группы: поверхностную, хроническую и инфильтративно-нагноительную. При поверхностной форме трихофитии поражение происходит в результате прямого контакта с больными детьми в детских учреждениях, а также в семье от взрослых, страдающей хронической формой трихофитии.
При поражении волосистой части головы первым, заметным признаком является обнаружение круглых очагов прореживания волос в результате их обламывания. В пределах очага прореживания волосы выглядят неоднородными. Измененные в цвете, тусклые, серые, утолщенные волосы при трихофитии.
Границы очагов нечеткие. Поверхность очага слегка гиперемирована, покрыта рыхлыми отрубевидными чешуйками. Субьективные ощущения обычно отсутствуют, или наблюдается легкий зуд.
При поверхностной трихофитии гладкой кожи обнаруживают эритематосквамозные пятна, локализующиеся преимущественно на открытых участках кожного покрова.
Ногтевые пластинки при поверхностной трихофитии поражаются крайне редко.
На гладкой коже очаги поражения чаще обнаруживаются на местах наиболее подвергающихся трению.
Характерный признак трихофитии – это поражение ногтевых пластинок кистей и стоп (онихо-микоз). Поражение ногтя начинается либо со свободного края, либо с боковой части, реже с основания. В ногтевой пластинке появляются участки желтовато-белого цвета различной формы, развивается подног-тевой гиперкератоз.
При инфильтративно-нагноительной трихофитии на волосистой части головы, а у мужчин также в области роста бороды и усов появляются один или два резко ограниченных воспалительных узла, выступающих над поверхностью кожи и болезненных при пальпации. Сначала они имеют плотную консистенцию, а затем размягчаются. Поверхность их покрыта толстыми гнойно-кровянистыми корками. К противогрибковым препаратам общего действия при микроспории и трихофитии относятся гризеофульвин, тербинафин (ламизил, экзифин), итраконазол (орунгал), флуконазол (дифлюкан, микосист) и кетоконазол (низорал).
При хронической трихофитии часто решающую роль играет назначение индивидуальной патогенетической терапии, направленной на устранение тех общих нарушений, на фоне которых развился микоз. Помимо продолжительной системной и наружной терапии, показаны витамины (особенно А, С и Е), иногда иммунотерапия.
При инфильтративно-нагноительной трихофитии с аллергическими высыпаниями назначают общую противогрибковую и гипосенсибилизирующую терапию.
Наружная терапия микроспории и трихофитии зависит от локализации очагов поражения, а также остроты воспалительной реакции. Волосы в очаге поражения сбривают или состригают каждые 10–12 дней.
При локализации очагов поражения на гладкой коже при микроспории, поверхностной и хронической формах трихофитии показано назначение противогрибковых препаратов в форме крема.
27. Дерматомикозы. Фавус
Это редкое хроническое грибковое заболевание кожи и ее придатков, вызываемое антропофильным грибом. В развитии болезни имеют значение хронические инфекции, авитаминоз, эндокринопатии. Заболевание начинается в детском возрасте, но поскольку ему не свойственно самоизлечение, обнаруживается и у взрослых.
Заболевание чаще локализуется на волосистой части головы, реже поражаются ногти и гладкая кожа.
Заболевание делится на скутулярную (типичную), питириоидную и импетигинозную формы.
При скутулярной форме через 2 недели после заражения возникает зудящее красное пятно вокруг волоса, а затем формируется щиток (скутула) – основной клинический признак фавуса. Скутула представляет собой круглое с вдавлением в центре сухое образование ярко-желтого цвета, по форме напоминающее блюдце, пронизанное в центре волосом, состоящее из элементов гриба и клеток слущенного рогового слоя, размером от нескольких миллиметров до 1 см.
Поражение может захватывать всю волосистую часть головы, при этом волосы теряют блеск, тускнеют, перекручиваются, приобретают пепельно-белый цвет, легко выдергиваются, но не обламываются. В дальнейшем развивается рубцовая атрофия кожи, причем по краю волосистой части головы всегда остается кайма волосяного покрова шириной 1–2 см. К перечисленным признакам следует добавить специфический «амбарный» запах, идущий от головы больного.
При питириоидной форме фавуса типичных скутул нет либо они рудиментарны. В клинической картине преобладает обильное отрубевидное шелушение, возникающее на слегка гиперемированной коже.
Более редкая импетигинозная форма характеризуется наличием на очагах поражения массивных желтого цвета «слоистых» корок, напоминающих корки при импетиго. При этих формах также наблюдаются характерные изменения волос и атрофия.
Различают следующие клинические формы фавуса гладкой кожи: скутулярную и сквамозную. При редкой скутулярной форме появляются типичные скутулы, которые могут достичь значительных размеров.
Сквамозная форма представлена в виде ограниченных эритематосквамозных очагов, напоминающих очаги трихофитии. На гладкой коже фавус атрофии обычно не оставляет.
Ногтевые пластинки при фавусе поражаются преимущественно у взрослых, чаще на кистях рук, чем на стопах. Вначале в толще ногтя появляется серовато-желтоватое пятно диаметром 2–3 мм, которое постепенно увеличивается и приобретает ярко-желтую окраску, характерную для фавозных скутул. В дальнейшем развивается подногтевой гиперкератоз, ногтевая пластинка теряет блеск, становится тусклой, ломкой.
Нелеченый фавус течет многие годы. Поражения внутренних органов наблюдаются очень редко.
Диагноз фавуса ставится на основании характерной клинической картины, характерного свечения (тусклого зеленоватого) пораженных волос при освещении люминесцентной лампой с фильтром Вуда, а также микроскопического исследования пораженных волос и получения культуры возбудителя.
28. Дерматомикозы. Микоз стоп. Микоз костей
Под микозом стоп понимают поражение кожи, вызываемое некоторыми дерматофитными и дрожжевыми грибами, имеющее общую локализацию и сходные клинические проявления. Заражение происходит чаще всего в банях, душевых, плавательных бассейнах, спортивных залах при недостаточном соблюдении санитарно-гигиенических правил их содержания, а также на пляжах при контакте кожи стоп с загрязненными чешуйками песком. Возбудители крайне устойчивы в окружающей среде. Микоз стоп обычно рецидивирует весной и осенью и может привести к временной потере трудоспособности. Микоз стоп развивается при наличии предрасполагающих экзо– и эндогенных факторов, благоприятствующих внедрению гриба.
Стертая форма обычно проявляется слабым шелушением в III–IV межпальцевых переходных складках стоп и сопровождается незначительными воспалительными явлениями. Незначительное шелушение также может быть выражено в области подошв и боковых поверхностей стоп.
Интертригинозная форма напоминает опрелость. В межпальцевых переходных складках стоп, в местах трения соприкасающихся поверхностей пальцев возникает мацерация рогового слоя, маскирующая гиперемию пораженной кожи.
Дисгидротическая форма проявляется высыпанием сгруппированных пузырьков на коже сводов и боковых поверхностях стоп.
На своде стоп они просвечивают через более тонкий роговой слой, напоминая своим видом и величиной разваренные зерна риса.
Заболевание может сопровождаться везику-лезными аллергическими высыпаниями, в основном на кистях, напоминающими экзематозные проявления.
Острая форма возникает в результате резкого обострения дисгидротической или интертригенозной разновидностей заболевания. Высокая степень сенсибилизации кожи к грибковым аллергенам возникает чаще всего при нерациональной терапии этих форм микоза стоп.
Сквамозно-гиперкератотическая форма микоза стоп характеризуется очаговым или диффузным утолщением рогового слоя боковых и подошвенных поверхностей стоп. Диагноз устанавливают на основании характерной клинической картины и результатов микологического исследования. В качестве лечения рекомендуют наружную терапию веществами с фун-гицидной активностью и широким спектром действия, такими как азолы, аллиламины, производные циклопирокса и аморолфина. Патогенетическая терапия должна включать сосудорасширяющие препараты и другие средства, улучшающие микроциркуляцию, физиотерапевтические процедуры, направленные на улучшение кровоснабжения нижних конечностей, а также коррекцию основного заболевания.
Микоз кистей. Большую роль в возникновении микоза кистей играют травмы и нарушение микроциркуляции в области дистальных отделов верхних конечностей. Клинические проявления поражения ладоней аналогично проявлениям сквамозно-гиперкератоти-ческой формы микоза стоп. Поражение может быть ассиметричным. Характерны сухость кожи ладоней, утолщение рогового слоя (кератоз), муковидное шелушение в утрированных кожных бороздах, кольцевидное шелушение.
Диагностика, лечение и профилактика аналогичны таковым при микозе стоп.
29. Дерматомикозы. Микоз гладкой кожи. Онихомикоз
Распространение микоза, обусловленного красным трихофитоном, по гладкой коже происходит обычно в восходящем порядке. Его генерализации способствуют гормональные нарушения, приобретенные иммуно-дефицитные состояния, а также расстройства рогооб-разования, возникающие при ихтиозе, кератодермии и гиповитаминозе А.
Эритематосквамозная форма микоза характеризуется появлением красных шелушащихся пятен круглой или овальной формы, которые имеют склонность к периферическому росту, сливаются и образуют очаги полициклических очертаний с отечным, вишнево-красного цвета прерывистым периферическим валиком, состоящим из фолликулярных папул и пустул. Кожа в пределах очагов инфильтрирована слабо, может приобретать буроватый оттенок, покрыта мелкими чешуйками.
Фолликулярно-узелковая форма микоза отличается сгруппированными пустулезными и папуло-пустулез-ными высыпаниями, которые не обламываются и по внешнему виду мало отличаются от здоровых.
Инфильтративно-нагноительная форма. По клиническим проявлениям она напоминает инфильтративно-нагноительную трихофитию, вызванную зоофильными трихофитонами.
На месте очагов после их разрешения остаются атрофия или отдельные рубчики. Основными средствами лечения являются системные антимикотики в сочетании с наружной противогрибковой терапией.
Онихомикоз. Это грибковое поражение ногтевой пластинки. Около половины пациентов, больных дер-матомикозами, имеют онихомикоз.
Обычно поражение ногтя происходит вторично при распространении гриба с пораженной кожи при микозе стоп, кистей, хронической трихофитии.
В патогенезе онихомикоза большую роль имеют нарушения кровообращения в конечностях. Имеют значение функциональные и органические заболевания нервной системы эндокринные заболевания, им-мунодефицитные состояния, некоторые хронические кожные заболевания. Из экзогенных факторов важную роль играют механическая и химическая травмы ногтевых пластинок и дистальных отделов конечностей, а также отморожение и ознобление.
Клинически онихомикоз проявляется изменением цвета, поверхности иформы ногтевых пластинок. Ногтевой валик не поражается.
При гипертрофической форме ногтевая пластинка утолщается за счет подногтевого гиперкератоза, приобретает желтоватую окраску, крошится, края ее становятся зазубренными.
При нормотрофическом варианте в толще ногтя имеются полосы желтоватого или белого цвета, при этом ногтевая пластинка не изменяет своей формы, подногтевой гиперкератоз не выражен.
Атрофическая форма онихомикоза характеризуется значительным истончением, отслоением ногтевой пластинки от ногтевого ложа, образованием пустот или частичным ее разрушением.
Диагноз онихомикоза ставят на основании характерной клинической картины и лабораторных данных.
Для системной терапии онихомикоза используют один из современных противогрибковых препаратов: итраконазол, тербинафин и флуконазол.
30. Кандидоз. Этиология, патогенез, классификация
Кандидоз – это заболевание кожи, ногтей и слизистых оболочек, иногда – внутренних органов, вызываемое дрожжеподобными грибами.
Наиболее подвержены этому заболеванию младенцы, очень старые и очень больные люди. К эндогенным факторам, предрасполагающих к этому микозу, относятся эндокринные заболевания, тяжелые общие заболевания (лимфома, лейкемия, ВИЧ-инфекция), патологически протекающая беременность. В настоящее время наиболее часто способствует кандидозу применение антибиотиков с широким спектром антибактериального действия, глюкокортикостероидов, цитостатиков, гормональная контрацепция.
Ряд экзогенных факторов также способствует развитию кандидоза (повышенная температура, повышенная влажность, химические вещества, вызывающие повреждения кожи, микротравмы). Воздействие одновременно нескольких предрасполагающих факторов существенно увеличивает риск развития канди-доза.
Инфицирование обычно происходит в родовых путях, вместе с этим доказана также возможность трансплацентарного пути заражения (врожденный кандидоз).
Возникновение кандидоза у взрослых чаще всего связано с аутогенным суперинфицированием, но может иметь место и экзогенное инфицирование гени-тальной, перигенитальной областей. Дисбактериоз и нарушение защитной системы слизистой оболочки и кожи облегчает прикрепление (адгезию) гриба к эпи-телиоцитам и проникновение его через эпителиальный барьер.
Различают следующие разновидности кандидоза:
1) поверхностный кандидоз (рта, гениталий, кожи, ногтевых валиков и ногтей);
2) хронический генерализованный (гранулематоз-ный) кандидоз детей и подростков;
3) хронический кожно-слизистый кандидоз;
4) висцеральный кандидоз (поражение различных внутренних органов и систем: кандидоз глотки, пищевода и кишечника, кандидоз бронхов и легких).
По локализации поражения различают:
1) кандидоз слизистых оболочек и кожи (кандидоз-ный стоматит, кандидозный глоссит, кандидоз углов рта, кандидозный хейлит, кандидозный вуль-вовагинит, кандидозный баланопостит);
2) кандидоз кожи и ногтей (кандидоз больших складок, кандидозные паронихии и онихии).
Наиболее частой клинической формой острого кан-дидоза является молочница, или псевдомембраноз-ный кандидоз. Он часто возникает у новорожденных в первые 2–3 недели жизни и у взрослых с перечисленными выше предрасполагающими факторами.
Очаги поражения обычно располагаются на слизистой щек, неба, десен. В этих участках появляются белесовато-кремовые крошковатые налеты. Под ними можно обнаружить гиперемированную, реже – эрози-рованную поверхность. При длительно существующем кандидозном стоматите налет приобретает коричнево-бурый или кремовый цвет.
31. Кандиоз. Клиника
Острый атрофический кандидоз слизистой оболочки рта возникает при терапии антибиотиками широкого спектра действия. Слизистая оболочка рта воспаляется, затем становится атрофичной.
Хронический гиперпластический кандидоз слизистой оболочки рта возникает при длительной колонизации дрожжеподобных грибов. На слизистой щек по линии смыкания зубов, по средней линии языка и на твердом небе образуются округлые, утолщенные бляшки белого цвета с неровной, грубой поверхностью, которые местами могут сливаться.
Хронический атрофический кандидоз возникает улиц, носящих съемный пластмассовый протез верхней челюсти. Слизистая оболочка протезного ложа гиперемирована, в его центральной части скапливается лежащий рыхло беловато-серый налет, после удаления которого становится видной гиперемиро-ванная, местами эрозированная слизистая.
Для кандидозного хейлита характерны умеренный отек и синюшность красной каймы губ, тонкие сероватые пластинчатые чешуйки с приподнятими краями, истончение кожи губ, радиарные бороздки, трещины.
Кандидозный вульвовагинит характеризуется образованием на гиперемированной слизистой оболочке вульвы и влагалища беловатого налета.
На головке и внутреннем листке крайней плоти на фоне гиперемии появляются многочисленные мелкие пустулы, трансформирующиеся в эрозии разной величины с беловатыми налетами.
Кандидоз больших складок развивается обычно у тучных, у лиц, страдающих сахарным диабетом и получающих глюкокортикостероидные гормоны. Кандидоз мелких складок, на кистях возникает в результате длительной мацерации.
В крупных и мелких складках на гиперемированной коже появляются тонкостенные, часто сливающиеся пустулы. В дальнейшем образуются эрозии темно-вишневого цвета с блестящей поверхностью.
При кандидозной онихии имеет место первоначальное поражение ногтевого валика – возникновение воспалительной кандидозной паронихии.
Наличие у больных в очагах поражения дрожжепо-добных грибов определяют с помощью микроскопических и культуральных исследований. При микроскопии нативных или окрашенных анилиновым красителем препаратов при кандидозе обнаруживают в большом количестве почкующиеся клетки, псевдомицелий или истинный мицелий. При массивной колонизации желудочно-кишечного тракта целесообразно назначение препаратов для подавления их роста (натамици-на, леворина, нистатина). При локальных поражениях кожи и слизистых оболочек ограничиваются наружным применением притовокандидозных препаратов в рациональных формах.
При остром вульвовагините быстрый терапевтический эффект оказывают примочки и спринцевания раствором хлоргексидина или мирамистина. При поражении кожных складок наружную терапию проводят в зависимости от выраженности воспалительных явлений. Общую противокандидозную терапию больных поверхностным кандидозом кожи и слизистых назначают при распространенном поражении складок, гладкой кожи, слизистых оболочек.
При рецидивирующем кандидозном вульвовагините или баланопостите необходимо выявить сопутствующие факторы назначают флюконазол.
32. Глубокие микозы
Грибы, вызывающие глубокие микозы, относятся к различным родовым и видовым группам. Многие из них диморфные: во внешней среде они существуют в виде мицелия, а в очагах поражения – в паразитарной (тканевой) форме, которая по морфологии резко отличается от мицелиальной формы. Кроме кожи, глубокие микозы поражают внутренние органы.
Акаумеоз – глубокий микоз, вызываемый плесневым грибком рода scopularipsis, характеризующийся возникновением красных пятен, индилотрагов и безболезненных извивающихся узлов по ходу лимфатических узлов.
К наиболее опасным глубоким микозам относятся кокцидиоидоз и гистоплазмоз, вызывающие тяжелые поражения кожи, слизистых оболочек и внутренних органов, нередко заканчивающиеся гибелью больного. Другие глубокие микозы вызываются условно-патогенными грибами. Тяжесть их течения зависит от степени распространенности и состояния реактивности организма больного.
Гистоплаумоз – поражение ретикуло-эндотели-альной системы. Заражение происходит аэрогенным путем, начинается с поражения легких и лимфатических узлов, у каждого второго присутствует поражение кожи – пятка, узелки, узлы, эритематозно-шелу-шащиеся узелки.
Хромомикоз – способствует поражению ожоги, застойные явления, механические травмы. На месте внедрения розово-красные с синюшным отеком бугорок, склонный к переферическому росту, сливаются в единый инфильтрат. При отторжении язва, заживает очень медленно, оставляет глубокий рубец.
Криптококиоз – подострый или хронический глубокий микоз, вызываемый криптоккоком, характеризуется поражение цнс, а также кожи и слизистых оболочек.
Глубокие микозы распространены в регионах с тропическим и субтропическим климатом.
Глубокие микозы, особенно с поражением внутренних органов, требуют назначения общей противогрибковой терапии (итраконазола, флуконазола, амфоте-рицина В).
Псевдомикозы. К этой группе относятся поверхностные (эритразма) и глубокие (актиномикоз) заболевания негрибковой природы.
Актиномикоз. Болезнь вызывается несколькими видами актиномицетов. Наряду с кожей могут поражаться внутренние органы. Более чем у половины пациентов встречается шейно-лицевая форма кожного актиномикоза, которая проявляется гуммозно-узло-ватыми, бугорково-уплотненными, атероматозными, абсцедирующими и язвенными высыпаниями.
В лечении длительно используют высокие дозы пенициллина и актинолизат.
33. Псориаз. Этиология, патоморфология
Псориаз, или чешуйчатый лишай, – это один из наиболее распространенных хронических дерматозов, характеризующийся гиперпролиферацией эпидермальных клеток, нарушением кератинизации, воспалением в дерме.
Этиология. Это заболевание с невыясненной этиологией. Одной из основных гипотез его развития считают наследственную. Предполагается, что заболевание может передаваться по аутосомно-доминантному типу. Однако даже у людей с неблагоприятным генотипом в возникновении заболевания играют роль различные провоцирующие факторы.
1. Травма. Возникновение псориатических высыпаний на местах травмы кожи физической, химической или воспалительной природы, хорошо известное как феномен Кебнера.
2. Инфекция. Стрептококковая и герпетическая инфекция наиболее вероятных вариантов провоцирующих инфекционных факторов при псориазе.
3. Эндокринные факторы. Развитие псориаза связывают с нарушением функции щитовидной железы и коры надпочечников.
4. Инсоляция обычно приводит к клиническому улучшению, однако в прогрессирующей стадии дерматоза и у пациентов, страдающей летней формой псориаза, кожный процесс обостряется.
5. Медикаменты могут провоцировать как возникновение псориаза, так и обострение кожного процесса.
6. Психогенные факторы могут провоцировать как дебют псориаза, так и экзацербацию кожного или суставного поражения.
7. Алкоголь способствует более тяжелому течению псориаза.
8. ВИЧ-инфекция также вызывает тяжелое течение заболевания. Патологические признаки очага поражения кожи при псориазе.
1. Метаболические нарушения. Нарушение содержания кальцийрегулирующих гормонов предопределяет развитие остеопатий и других изменений, свойственных гиперпаратиреозу. Лейкоцитарные аттрактанты – в псориатических бляшках обнаружено вещество, похожее на лейкотриен В4 и обладающее выраженным свойством привлекать нейтрофилы.
2. Иммунологические механизмы. Центральным патогенетическим событием при псориазе является взаимосвязь «мононуклеар – кератиноцит», что приводит к активации последнего с высвобождением медиаторов воспаления и фактора роста.
Патоморфология. Изменения характеризуются следующими признаками: инфильтрацией дермы, удлинением некоторых сосочков, образованием в них клубочков из полнокровных капилляров. Путем диапедеза лейкоциты проникают в эпидермис и формируют под роговым слоем микроабсцессы Мунро. В эпидермисе также наблюдаются межсосочковый акантоз, отсутствие зернистого слоя, паракератоз. Своеобразная морфологическая структура псориатических папул обусловливает патогномоничную для псориаза триаду симптомов, которая определяется путем поскабливания поверхности папулы скальпелем. Вначале в результате дробления чешуек выявляется картина, напоминающая таковую при поскабливании застывшей капли стеарина. Затем из-за отсутствия зернистого слоя компактные нижние ряды рогового слоя отделяются в виде пленки, обнажая влажную поверхность шиповатого слоя (симптом терминальной пленки). Дальнейшее поскабливание приводит к повреждению капилляров в удлиненных сосочках с появлением капелек крови (симптом кровяной росы).
34. Псориаз. Клиника, лечение
Клиника. Первичное высыпание при псориазе представляет собой плоскую воспалительную эпидермально-дермальную папулу округлой формы с четкими границами, величиной 1–2 мм, розового или насыщенно-красного цвета; на нижних конечностях папулы часто приобретают синюшный оттенок. Уже с момента появления поверхность папулы начинает покрываться сухими, рыхло расположенными серебристо-белыми чешуйками.
В результате периферического роста милиарные папулы превращаются в лентикулярные и нуммулярные, соседние высыпания сливаются, образуя при этом бляшки различных очертаний.
Разрешение псориатических высыпаний чаще начинается с центральной части, что приводит к появлению кольцевидных гирляндообразных очагов, а также обширных очагов причудливых очертаний – стадия регрессирования. После разрешения высыпаний на их месте остаются гипопигментированные пятна. Чаще он локализуется на разгибательной поверхности конечностей, особенно локтевых и коленных суставов, волосистой части головы, в области крестца.
Существуют клинические разновидности обычного псориаза.
Себорейный псориаз возникает у больных себореей при локализации высыпаний на волосистой части головы, в носогубных складках, за ушными раковинами, в области груди, в кожных складках.
Экссудативный псориаз обусловлен выраженным экссудативным компонентом воспалительной реакции.
Ладонно-подошвенный псориаз встречается чаще у лиц физического труда, что объясняется травмати-зацией этих участков кожи.
Пятнистый псориаз характеризуется слабовы-раженной инфильтрацией высыпаний, которые после соскабливания чешуек выглядят, как пятна.
Псориатическая эритродермия развивается у больных распространенным псориазом в прогрессирующей стадии и представляет собой неспецифическую токсико-аллергическую реакцию, спровоцированную чаще различными раздражающими факторами.
Псориатический артрит – поражение суставов может развиваться у больных с уже существующим поражением кожи одновременно с проявлениями на коже или предшествовать им.
Характер кожных высыпаний при псориатическом артрите отличается рядом особенностей, в частности склонностью к экссудации, пустулизации, резистентностью к терапии, расположением сыпи в области концевых фаланг с поражением ногтей вплоть до онихолизиса.
Лечение. Наружная терапия – использование нераздражающих смягчающих средств в форме мази или крема после ванны или душа. Синтетические ретино-иды действуют на основные патогенетические звенья заболевания. Препараты дегтя оказывают антимитоти-ческое, кератопластическое, противовоспалительное, дезинфицирующее и местно-раздражающее действие.
Нафталанская нефть и ее препараты при воздействии на кожу оказывают смягчающее, рассасывающее, противовоспалительное, дезинфицирующее и некоторое болеутоляющее действие. Дитранол, ан-тралин оказывают цитостатическое и цитотоксиче-ское действие. Системная медикаментозная несупрессивная терапия. Витамин D3 оказывает на кожу активное антипролиферативное действие.
Фототерапия. Используются ультрафиолетовые лучи.
Иммуносупрессивная терапия. Метотрексат.
Циклоспорин А – это селективный иммуносупрес-сивный препарат.
35. Красный плоский лишай
Красный плоский лишай – неинфекционное воспалительное заболевание, характеризующееся появлением зудящих плоских полигональных папул на коже и слизистых оболочках. Течение заболевания может быть как острым, так и хроническим.
Патогенез. Патогенез этого дерматоза рассматривается как комплексное участие следующих факторов: инфекционных (вирусных), нейроэндокринных, генетических, иммунных.
Клиника. Типичная форма красного плоского лишая характеризуется мономорфной сыпью в виде мелких плоских, блестящих (особенно при боковом освещении), полигональных (многоугольных) папул, не склонных к периферическому росту. Цвет элементов красновато-розовый с характерным сиреневатым или фиолетовым оттенком. В центре папул имеется небольшое пупкообразное вдавление. Высыпные элементы могут группироваться с образованием бляшек небольшого размера, покрытых чешуйками, по периферии которых возникают новые, изолированно расположенные мелкие папулы, что объясняется толчкообразным характером появления высыпаний при данном дерматозе.
Из субъективных симптомов у большинства больных отмечают интенсивный зуд, нередко – общее беспокойство.
Бородавчатая (веррукозная) форма диагностируется при образовании (обычно на нижних конечностях) значительно возвышающихся над уровнем здоровой кожи бляшек фиолетового или буровато-красного цвета, с неровной поверхностью, покрытых массивными роговыми наслоениями.
Пемфигоидная (буллезная) форма характеризуется появлением пузырей на папулах и бляшках красного плоского лишая, а также на эритематоз-ных участках и неизмененной коже.
Атрофическая форма красного плоского лишая диагностируется в тех случаях, когда после разрешения первичных высыпаний развивается атрофия.
Для эрозивно-язвенной формы красного плоского лишая характерно образование на слизистой оболочке рта (щеках, деснах, красной кайме губ) или на коже голеней эрозивно-язвенных дефектов.
Фолликулярная форма красного плоского лишая встречается в двух вариантах: либо в виде фолликулярных и перифолликулярных папул, либо в виде рубцовой алопеции волосистой части головы, а также нерубцовой алопеции подмышечных впадин и лобка.
Проводят различные варианты лечения красного плоского лишая.
1. Терапия антималярийными препаратами.
2. Терапия ароматическими ретиноидами.
3. ПУВА-терапия.
4. Кортикостероидная терапия.
5. Терапия циклоспорином А.
6. Лечение антидепрессантами, транквилизаторами, анксиолитиками.
7. Гипосенсибилизирующая терапия препаратами кальция и антигистаминными средствами.
8. Лечение сопутствующих заболеваний, осложняющих течение дерматоза.
Наружно назначают противозудные взбалтываемые смеси с ментолом и анестезином, кортикостероид-ные кремы и мази.
36. Сифилис
Сифилис – хроническое инфекционное заболевание, которое вызывается бледной трепонемой и характеризуется системным поражением организма и стадийным прогредиентным течением.
Пути заражения. Передача инфекции естественным путем возможна только от человека к человеку. В качестве источника заражения больные представляют наибольшую опасность в первые 2 года заболевания. После 2 лет существования инфекции контагиозность больных снижается, заражение контактных лиц происходит реже. Необходимым условием для заражения является наличие входных ворот – повреждений (микротравм) рогового слоя эпидермиса или эпителия слизистой оболочки.
Контактный путь. Заражение может происходить при прямом (непосредственном) контакте с больным человеком: половом и неполовом (бытовом).
Наиболее часто заражение происходит при прямом половом контакте. Прямой неполовой путь заражения на практике реализуется редко (в результате поцелуя, укуса).
В бытовых условиях особой опасности заражения подвергаются маленькие дети при наличии активных форм сифилиса у родителей. Случаи прямого профессионального заражения медицинских работников аутопсий встречаются редко.
Заражение может происходить при непрямом (опосредованном) контакте – через любые предметы, загрязненные биологическим материалом, содержащим патогенные трепонемы.
Риск бытового заражения сифилисом реален для людей, находящихся в тесном бытовом контакте с больным: членов семьи, членов замкнутых коллективов.
Больной сифилисом заразен во все периоды заболевания, начиная с инкубационного. Наибольшую опасность представляют больные первичным и особенно вторичным сифилисом, имеющие мокнущие высыпания на коже и слизистых оболочках.
Сухие сифилиды менее контагиозны. В содержимом папуло-пустулезных элементов трепонемы не обнаруживаются. Проявления третичного сифилиса практически не заразны, так как содержат только единичные трепонемы, расположенные в глубине инфильтрата. Слюна больных сифилисом заразна при наличии высыпаний на слизистой рта. Грудное молоко, сперма и влагалищный секрет заразны даже при отсутствии высыпаний в области молочных желез и гениталий.
Трансфузионный путь. Трансфузионный сифилис развивается при переливании крови, взятой от больного сифилисом донора. При трансфузионном пути передачи возбудитель сразу попадает в кровоток и внутренние органы, поэтому сифилис манифестирует в среднем через 2,5 месяца после заражения сразу генерализованными высыпаниями на коже и слизистых оболочках. При этом клинические проявления первичного периода сифилиса отсутствуют.
Трансплацентарный путь. У беременной женщины, больной сифилисом, может произойти внутриутробное инфицирование плода с развитием врожденного сифилиса. При этом трепонемы проникают через плаценту сразу в кровоток и внутренние органы плода. При врожденном заражении не наблюдаются образование шанкра и другие проявления первичного периода.
37. Течение инкубационного и первичного периодов сифилиса
Инкубационный период. Этот период начинается с момента инфицирования и продолжается до появления первичной сифиломы – в среднем 30–32 дня. Возможно укорочение и удлинение инкубационного периода по сравнению с указанной средней продолжительностью.
Ранние стадии сифилиса характеризуются частичным угнетением клеточного иммунитета, что способствует размножению и распространению возбудителей по всему организму.
Уже спустя 2–4 ч после инфицирования возбудитель начинает продвигаться по лимфатическим путям, внедряется в лимфатические узлы. С момента заражения трепонема начинает распространяться гематогенным и нейрогенным путями, и в первые сутки инфекция становится генерализованной. Бактерии с этого времени обнаруживаются в крови, внутренних органах и нервной системе, но в тканях заболевшего в данный период еще не возникает морфологического ответа на внедрение возбудителей.
Гуморальное звено иммунитета не в состоянии обеспечить полное уничтожение и элиминацию бледных трепонем. В течение всего инкубационного периода возбудители активно размножаются в области входных ворот, лимфатической системе и внутренних органах. В конце инкубации количество трепонем в организме значительно увеличивается, поэтому больные в этот период заразны.
Первичный период. Он начинается с момента возникновения первичного аффекта и завершается появлением генерализованных высыпаний на коже и слизистых. Средняя продолжительность первичного сифилиса составляет 6–8 недель, но возможно его сокращение до 4–5 недель и увеличение до 9—12 недель.
Через несколько дней после появления первичного аффекта наблюдается увеличение и уплотнение ближайших к нему лимфатических узлов. Региональный лимфаденит – почти постоянный симптом первичного сифилиса. В конце первичного периода, примерно за 7—10 дней до его окончания, происходит увеличение и уплотнение групп лимфатических узлов, удаленных от области входных ворот инфекции.
В течение первичного периода сифилиса происходит интенсивная продукция антитрепонемных антител. В первую очередь увеличивается их количество в кровотоке. Циркулирующие антитела обездвиживают трепонемы, формируют мембраноатакующие иммунные комплексы, что приводит к разрушению возбудителей и выходу в кровь продуктов липополисахарид-ной и белковой природы. Поэтому в конце первичного – начале вторичного периода у некоторых больных наблюдается продромальный период: комплекс симптомов, обусловленных интоксикацией организма веществами, выделяющимися в результате массовой гибели трепонем в кровотоке.
Постепенно возрастает уровень антител в тканях. Когда количество антител становится достаточным для обеспечения гибели тканевых трепонем, возникает местная воспалительная реакция, которая клинически проявляется распространенными высыпаниями на коже и слизистых оболочках. С этого времени сифилис переходит во вторую стадию.
38. Течение вторичного и третичного периодов сифилиса. Злокачественное течение сифилиса
Вторичный период. Данный период начинается с момента возникновения первых генерализованных высыпаний (в среднем через 2,5 месяца после заражения) и продолжается в большинстве случаев в течение 2–4 лет. Длительность вторичного периода индивидуальна и определяется особенностями иммунной системы пациента. Во вторичном периоде наиболее выражена волнообразность течения сифилиса, т. е. чередование манифестных и скрытых периодов болезни.
Напряженность гуморального иммунитета в это время тоже максимальна, что обусловливает формирование иммунных комплексов, развитие явлений воспаления и массовую гибель тканевых трепонем. Гибель части возбудителей под воздействием антител сопровождается постепенным излечением вторичных сифилидов в течение 1,5–2 месяцев. Заболевание переходит в латентную стадию, продолжительность которой может быть различной, но в среднем составляет 2,5–3 месяца.
Первый рецидив наблюдается примерно через 6 месяцев после заражения. На очередное размножение возбудителей иммунная система вновь отвечает усилением синтеза антител, что приводит к излечению сифилидов и переходу заболевания в скрытую стадию. Волнообразность течения сифилиса обусловлена особенностями взаимоотношений между бледной трепонемой и иммунной системой больного.
Третичный период. Этот период развивается у больных, которые совсем не получали лечения или лечились недостаточно, обычно через 2–4 года после заражения.
На поздних стадиях сифилиса ведущую роль в патогенезе болезни начинают играть реакции клеточного иммунитета. Эти процессы протекают без достаточно выраженного гуморального фона, так как напряженность гуморального ответа снижается по мере уменьшения количества трепонем в организме.
Злокачественное течение сифилиса. Злокачественный сифилис в каждом периоде имеет свои особенности.
В первичном периоде наблюдаются язвенные шанкры, склонные к некрозу (гангренизации) и периферическому росту (фагеденизму), отсутствует реакция лимфатической системы, весь период может укорачиваться до 3–4 недель.
Во вторичном периоде высыпания склонны к изъязвлению, наблюдается папуло-пустулезные сифилиды. Нарушено общее состояние больных, выражены лихорадка, симптомы интоксикации. Часто встречаются манифестные поражения нервной системы и внутренних органов. Иногда отмечается непрерывное рецидивирование, без латентных периодов.
Третичные сифилиды при злокачественном сифилисе могут появляться рано: через год после заражения (галопирующее течение заболевания). Серологические реакции у больных злокачественным сифилисом нередко отрицательны, но могут становиться положительными после начала лечения.
39. Клинические проявления первичного периода сифилиса
Первичная сифилома – это первое клиническое проявление заболевания, возникающее на месте внедрения бледных трепонем через кожу и слизистые оболочки (в области входных ворот). Возникновению эрозивного или язвенного дефекта предшествует появление небольшого гиперимического воспалительного пятна, которое через 2–3 дня превращается в папулу. Вскоре после появления папулы покрывающий ее эпидермис (эпителий) подвергается распаду, и формируется эрозия или язва – собственно первичная сифилома.
Локализация первичных сифилом в области входных ворот инфекции. По локализации первичные сифиломы подразделяются на генитальные, перигени-тальные, экстрагенитальные и биполярные.
Атипичные первичные сифиломы:
1. Индуративный отек представляет собой стойкий специфический лимфангит мелких лимфатических сосудов кожи, сопровождающийся явлениями лимфостаза.
2. Шанкр-панариций локализуется на дистальной фаланге пальца и имеет большое сходство с банальным панарицием. Характеризуется образованием язвы на тыльной поверхности концевой фаланги пальца.
3. Шанкр-амигдалит – это специфическое одностороннее увеличение и значительное уплотнение миндалины без дефекта на ее поверхности. Миндалина имеет застойно-красную окраску, но не сопровождается разлитой гиперемией.
Различают следующие осложнения первичной сифиломы:
1) импетигинизация. По периферии сифиломы появляется гиперемический венчик, ткани приобретают выраженную отечность, усиливается яркость элемента, отделяемое становится обильным;
2) баланит и баланопостит – у мужчин, вульвит и вульвовагинит – у женщин;
3) фимоз. Воспалительный фимоз характеризуется яркой разлитой гиперемией, мягким отеком и увеличением в объеме крайней плоти;
4) парафимоз, представляющий собой ущемление головки полового члена суженным кольцом крайней плоти, оттянутым к венечной борозде;
5) гангренизация. Оифилома подвергается некротическому распаду;
6) фагеденизм, начинающийся с возникновения на фоне язвы участка некроза большей или меньшей величины. Но некротический процесс и распространяется пределы сифиломы.
Регионарный лимфаденит. Представляет собой увеличение лимфатических узлов, дренирующих место локализации первичной сифиломы.
Специфический лимфангит. Представляет собой воспаление лимфатического сосуда на протяжении от твердого шанкра до регионарных лимфатических узлов.
Специфический полиаденит. В конце первичного периода сифилиса у больных возникает специфический полиаденит.
Продромальный синдром. Приблизительно за 7– 10 дней до окончания первичного периода и в течение первых 5–7 дней вторичного периода отмечаются симптомы общего характера, обусловленные интоксикацией в результате массового присутствия трепонем в кровотоке. Он включает утомляемость, слабость, бессонницу, снижение аппетита и работоспособности, головную боль, головокружение, лихорадку неправильного типа, миалгии, лейкоцитоз и анемию.
40. Вторичный период сифила
Клинические проявления
Сифилитическая розеола представляет собой гипер-емическое воспалительное пятно. Цвет розеолы варьируется от бледно-розового до насыщенно-розового, иногда с синюшным оттенком. Размер пятен колеблется от 2 до 25 мм, в среднем 5—10 мм. Очертания розеолы округлые или овальные, границы нечеткие.
Розеолезная сыпь локализуется преимущественно на боковых поверхностях туловища, груди, в верхней части живота.
Папулезный сифилид. Первичный морфологический элемент папулезного сифилида – дермальная папула, резко отграниченная от окружающей кожи, правильно округлых или овальных очертаний. По форме она может быть полушаровидной с усеченной вершиной или остроконечной. Цвет элемента вначале розово-красный, позднее становится желтовато-красным или синюшно-красным.
Консистенция папул плотноэластическая. Элементы располагаются изолированно, лишь при локализации в складках и раздражении наблюдается тенденция к их периферическому росту и слиянию.
Папуло-пустулезный сифилид. Различаются следующие клинические разновидности папуло-пустулезно-го сифилида: угревидный (или акнеиформный), оспенно-видный (или вариолиформный), импетигоподобный, сифилитическая эктима, сифилитическая рупия.
Все разновидности пустулезных сифилидов имеют важную особенность: в их основании имеется специфический инфильтрат. Пустулезные сифилиды возникают в результате распада папулезных инфильтратов, поэтому их правильнее называть папуло-пустулезными.
Сифилитическое облысение. Различают три клинические разновидности алопеции: диффузную, мелкоочаговую и смешанную, представляющую собой сочетание мелкоочаговой и диффузной разновидностей облысения.
Диффузная сифилитическая алопеция характеризуется остро возникающим общим поредением волос при отсутствии каких-либо изменений кожи.
Мелкоочаговая сифилитическая алопеция отличается внезапным быстропрогрессирующим появлением на волосистой части головы, особенно в области висков и затылка, множества беспорядочно разбросанных мелких очагов поредения волос диаметром 0,5–1 см.
Сифилитическая лейкодерма, или пигментный сифилид. Это своеобразная дисхромия кожи неясного генеза. Типичной локализацией лейкодермы является кожа задней и боковых поверхностей шеи, реже – передняя стенка подмышечных впадин, область плечевых суставов, верхняя часть груди, спины. На пораженных участках сначала появляется диффузная желтовато-бурая гиперпигментация кожи. Через 2–3 недели на ги-перпигментированном фоне появляются беловатые ги-попигментные пятна диаметром от 0,5 до 2 см округлых или овальных очертаний.
Все пятна имеют приблизительно одинаковый размер, располагаются изолированно, не склонны к периферическому росту и слиянию.
Различают три клинические разновидности пигментного сифилида: пятнистую, сетчатую (кружевную) и мраморную.
41. Третичный период сифилиса. Клинические проявления
Бугорковый сифилид. Типичными местами его локализации являются разгибательная поверхность верхних конечностей, туловище, лицо. Очаг поражения занимает небольшой участок кожи, располагается асимметрично.
Основной морфологический элемент бугоркового сифилида – бугорок (плотное, полушаровидное, бесполостное образование округлой формы, плотноэ-ластической консистенции).
Сгруппированный бугорковый сифилид – наиболее часто встречающаяся разновидность. Число бугорков обычно не превышает 30–40. Бугорки находятся на разных стадиях эволюции.
Серпигирующий бугорковый сифилид. При этом отдельные элементы сливаются между собой в приподнятый над уровнем окружающей кожи темно-красный подковообразный валик шириной от 2 мм до 1 см, по краю которого возникают свежие бугорки.
Бугорковый сифилид площадкой. Отдельных бугорков не видно, они сливаются в бляшки размером 5– 10 см, причудливых очертаний, резко отграниченные от непораженной кожи и возвышающиеся над ней.
Бляшка имеет плотную консистенцию, буроватый или темно-багровый цвет.
Карликовый бугорковый сифилид. Наблюдается редко. Имеет малую величину 1–2 мм. Бугорки располагаются на коже отдельными группами и напоминают лентикулярные папулы.
Гуммозный сифилид, или подкожная гумма. Это узел, развивающийся в гиподерме. Характерными местами локализации гумм являются голени, голова, предплечья, грудина. Различают следующие клинические разновидности гуммозного сифи-лида: изолированные гуммы, диффузные гуммозные инфильтрации, фиброзные гуммы.
Изолированная гумма. Появляется в виде безболезненного узла размером 5—10 мм, шаровидной формы, плотноэластической консистенции, не спаянного с кожей.
Гуммозные инфильтрации. Гуммозный инфильтрат распадается, изъязвления сливаются, образуя обширную язвенную поверхность с неправильными крупнофестончатыми очертаниями, заживающую рубцом.
Фиброзные гуммы, или околосуставные узловатости, формируются в результате фиброзного перерождения сифилитических гумм.
Поздний нейросифилис. Представляет собой преимущественно эктодермальный процесс, касающийся нервной паренхимы головного и спинного мозга. Развивается он обычно через 5 лет и более с момента заражения. При поздних формах нейросифилиса преобладают дегенеративно-дистрофические процессы.
Поздний висцеральный сифилис. В третичном периоде сифилиса в любом внутреннем органе могут возникать ограниченные гуммы или диффузные гуммозные инфильтрации.
Поражение костно-мышечной системы. В третичном периоде в процесс может вовлекаться опорно-двигательный аппарат.
Основные формы поражения костей при сифилисе.
1. Гуммозный остеопериостит:
2. Гуммозный остеомиелит:
3. Негуммозные остеопериоститы.
42. Скрытый сифилис
Скрытый сифилис диагностируют на основании положительных результатов серологических реакций при отсутствии активных проявлений заболевания на коже и слизистых оболочках, признаков специфического поражения нервной системы, внутренних органов, опорно-двигательного аппарата.
Скрытый сифилис делят на ранний (с продолжительностью заболевания до 1 года), поздний (более 1 года) и неуточненный, или неведомый (определить сроки заражения не представляется возможным). Такое временное деление обусловлено степенью эпидемиологической опасности пациентов.
Диагностика сифилиса
Основные критерии диагностики:
1) клиническое обследование больного;
2) обнаружение бледной трепонемы в серозном отделяемом мокнущих сифилидов кожи и слизистых оболочек путем исследования нативного препарата раздавленная капля методом темнопольной микроскопии;
3) результаты серологических реакций;
4) данные конфронтации (обследование половых партнеров);
5) результаты пробного лечения. Этот метод диагностики используется редко, только при поздних формах сифилиса, когда другие способы подтверждения диагноза невозможны. При ранних формах сифилиса пробное лечение недопустимо.
Врожденный сифилис возникает в результате инфицирования плода во время беременности трансплацентарным путем от больной сифилисом матери. Беременная, больная сифилисом, может передать бледную трепонему через плаценту, начиная с 10-й недели беременности, но обычно внутриутробное заражение плода происходит на 4—5-ом месяце беременности.
Врожденный сифилис чаще всего отмечается у детей, родившихся от больных женщин, которые не лечились или получили неполноценное лечение. Вероятность возникновения врожденного сифилиса зависит от длительности существования инфекции у беременной: чем свежее и активнее сифилис у матери, тем более вероятно неблагоприятное окончание беременности для будущего ребенка. Судьба инфицированного сифилисом плода может быть различной. Беременность может закончиться мертворождением либо рождением живого ребенка с проявлениями заболевания, возникающими сразу после родов или несколько позднее. Возможно рождение детей без клинических симптомов, но с положительными серологическими реакциями, у которых в последующем возникают поздние проявления врожденного сифилиса. Матери, страдающие сифилисом более 2 лет, могут родить здорового ребенка.
Сифилис плаценты. При сифилисе плацента гипертрофирована, отношение ее массы к массе плода составляет 1: 4–1: 3 (в норме 1: 6–1: 5), консистенция плотная, поверхность бугристая, ткань хрупкая, дряблая, легко рвется, окраска пестрая. В ткани плаценты трепонемы найди трудно, поэтому для обнаружения возбудителя берут материал из пуповины, где трепонемы обнаруживаются всегда и в большом количестве.
43. Врожденный сифилис. Сифилис плода
Под действием трепонем, изменения, произошедшие в плаценте, делают ее функционально неполноценной в результате чего происходит его внутриутробная гибель на 6—7-ом месяце беременности. Мертвый плод выталкивается на 3—4-й день, обычно в мацерирован-ном состоянии. Мацерированный плод по сравнению с нормально развивающимся плодом такого же возраста имеет значительно меньшие размеры и массу. Кожа мертворожденных ярко-красного цвета, складчатая, эпидермис разрыхлен и легко сползает обширными пластами. За счет массивного проникновения бледных трепонем поражаются все внутренние органы и костная система плода. Огромное количество трепонем обнаруживается в печени, селезенке, поджелудочной железе, надпочечниках.
Ранний врожденный сифилис
Его проявления обнаруживаются либо сразу после рождения, либо в течение первых 3–4 месяцев жизни. В большинстве случаев новорожденные с тяжелыми проявлениями раннего врожденного сифилиса нежизнеспособны и погибают в первые часы или дни после рождения вследствие функциональной неполноценности внутренних органов и общего истощения.
Клинические признаки раннего врожденного сифилиса выявляются со стороны кожи, слизистых оболочек, внутренних органов, опорно-двигательного аппарата, нервной системы и в целом соответствует периоду приобретенного сифилиса.
Внешний вид новорожденного, больного ранним врожденным сифилисом, почти патогномоничен. Ребенок слабо развит, имеет малую массу тела, кожа вследствие отсутствия подкожной клетчатки дряблая, складчатая. Лицо младенца морщинистое (старческое), кожа имеет бледно-землистый или желтоватый цвет, особенно на щеках. Вследствие гидроцефалии и из-за преждевременно наступающего окостенения костей черепа размеры головы резко увеличены, родничок напряжен, кожные вены головы расширены. Поведение ребенка беспокойное, он часто кричит, плохо развивается.
Поражения кожи и слизистых оболочек могут быть представлены всеми разновидностями вторичных сифилидов. Массивные костные наслоения на передней поверхности большеберцовой кости в результате многократно рецидивирующих и заканчивающихся оссификацией остеопе-риоститов приводит к образованию серповидного выпячивания и формированию ложных саблевидных голеней. У больных ранним врожденным сифилисом могут наблюдаться различные формы поражения нервной системы. Наиболее типичной формой поражения органа зрения является поражение сетчатки и сосудистой оболочки глаз – специфический хориоретинит. При офтальмоскопии преимущественно по периферии глазного дна обнаруживаются мелкие светлые или желтоватые пятна, чередующиеся с точечными пигментными вкраплениями.
Поздний врожденный сифилис
К позднему врожденному сифилису относят симптомы, появляющиеся через 2 года и более после рождения. Клиническая картина активного позднего врожденного сифилиса в целом аналогична третичному приобретенному. К достоверным признакам позднего врожденного сифилиса, возникающим в результате непосредственного воздействия трепонем на органы и ткани ребенка, относят паренхиматозный кератит, специфический лабиринтит и зубы Гетчинсона.
К вероятным признакам позднего врожденного сифилиса относят радиальные околоротовые стрии Ро-бинсона—Фурнье, истинные саблевидные голени, седловидный нос, ягодицеобразный череп, сифилитические гониты.
44. Принципы терапии сифилиса
Ранние формы сифилиса полностью излечимы, если больному проводится терапия, адекватная стадии и клинической форме болезни. При лечении поздних форм заболевания в большинстве случаев наблюдается клиническое выздоровление или стабилизация процесса.
Назначать пациенту специфическое лечение можно только в том случае, если диагноз сифилиса обоснован клинически и подтвержден в соответствии с перечисленными выше критериями. Из этого общего правила существуют следующие исключения:
1) превентивное лечение, которое проводят в целях предупреждения развития заболевания лицам, имевшим половой или тесный бытовой контакт с больными ранними формами сифилиса, если с момента контакта прошло не более 2 месяцев;
2) профилактическое лечение, назначаемое беременным, болеющим или болевшим сифилисом, но не снятым с учета, в целях предотвращения врожденного сифилиса у ребенка, а также детям, родившимся от матерей, не получавших профилактического лечения во время беременности;
3) пробное лечение. Может быть назначено в целях дополнительной диагностики при подозрении на позднее специфическое поражение внутренних органов, нервной системы, органов чувств, опорно-двигательного аппарата в тех случаях, когда не представляется возможным подтвердить диагноз лабораторными исследованиями, а клиническая картина не позволяет исключить возможность сифилитической инфекции.
Препаратами выбора для лечения сифилиса в настоящее время остаются антибиотики пенициллиновой группы:
1) дюрантные (пролонгированные) препараты пенициллина – групповое название бензатина бензилпенициллин (ретарпен, экстенциллин, бицил-лин-1), обеспечивающие пребывание антибиотика в организме до 18–23 суток;
2) препараты средней дюрантности (прокаин-бен-зилпенициллин, новокаиновая соль бензилпени-циллина), обеспечивающие пребывание антибиотика в организме до 2 суток;
3) препараты водорастворимого пенициллина (бен-зилпенициллина натриевая соль), обеспечивающие пребывание антибиотика в организме в течение 3–6 ч;
4) комбинированные препараты пенициллина (бицил-лин-3, бициллин-5), обеспечивающие пребывание антибиотика в организме в течение 3–6 суток.
Наиболее эффективными считаются препараты водорастворимого пенициллина, лечение которыми проводят в стационаре в виде круглосуточных внутримышечных инъекций или внутривенного капельного введения. Объем и продолжительность терапии зависят от давности сифилитической инфекции. Терапевтическая концентрация пенициллина в крови составляет 0,03 ЕД/мл и выше.
При непереносимости препаратов группы пенициллина лечение больных сифилисом проводят антибиотиками резерва, имеющими широкий спектр действия, – полусинтетическими пенициллинами (ампициллином, оксациллином), доксициклином, тетрациклином, цеф-триаксоном (роцефином), эритромицином. По окончании лечения все больные подлежат клинико-серологи-ческому контролю. В процессе наблюдения пациенты каждые 3–6 месяцев подвергаются тщательному клиническому осмотру и серологическому обследованию.
45. Туберкулез кожи
Туберкулез кожи – группа различных по клиническим и морфологическим проявлениям и исходу заболеваний, вызываемых микобактериями туберкулеза человеческого, реже – бычьего типа.
Этиология. Микобактерии туберкулеза – короткие прямые или слегка изогнутые кислотоустойчивые палочки около 2,5 мкм в длину.
Микобактерии туберкулеза попадают в кожу чаще вторично (эндогенно), редко – первично (экзогенно).
Результатом диссеминации патогенного начала являются.
При метастатическом попадании возбудителя в конкретный участок кожи развиваются единичные очаги поражения (очаговые, локализованные формы).
При туберкулезной волчанке. Наиболее часто поражается кожа лица, особенно крылья и кончик носа, щеки, верхняя губа, ушные раковины и шея. Очаги единичные или немногочисленные. Первичный элемент – бугорок (люпома) буровато-желтого цвета. Быстро вокруг образуются аналогичные люпомы, расположенные очень близко. Через несколько недель или месяцев образуется бляшка различных размеров с фестончатыми краями. В центре постепенно формируется гладкий белый поверхностный рубец, напоминающий смятую папиросную бумагу.
Колликвативный туберкулез, скрофулодерма – результат гематогенного или лимфогенного распространения.
Бородавчатый туберкулез. Может быть результатом аутоинокуляции. Очаги – исключительно на тыле кистей. Первичный элемент – папула. Очаги различных размеров, с четкой границей.
Выделяют три зоны: в центральной части наблюдаются бородавчатые разрастания высотой до 0,5–1 см, трещины, корки, возможно рубцевание, по периферии – отечная лиловая блестящая зона в виде каймы.
Язвенный туберкулез кожи и слизистых оболочек. Проявления локализуются на слизистой полости рта, половых органов, в перианальной области. Образуются болезненные язвы с фестончатыми очертаниями, подрытыми краями и дном, усеянным желтоватыми узелками. Папулы величиной с чечевицу покрываются корочками, которые отпадают. Исход – штампованные рубчики. Характерная локализация – разгиба-тельные поверхности конечностей, ягодицы, лицо.
Индуративный туберкулез, индуративная эритема Базена. Васкулит глубоких сосудов туберкулезной этиологии. Образуются узлы с захватом подкожной клетчатки и дермы.
Лихеноидный туберкулез, лишай золотушных. Образуются мелкие, часто группирующиеся, иногда сливающиеся узелки. Локализация – грудь, спина.
Диагностика. Установить окончательный диагноз помогают гистологическое исследование пораженной кожи, бактериоскопический метод, обнаружение очагов туберкулеза во внутренних органах, серологические тесты (постановка туберкулиновых проб).
Лечение. Терапию больных туберкулезом кожи начинают в условиях специализированного стационара после тщательного обследования. После установления диагноза назначают комбинированное лечение противотуберкулезными препаратами (изониазидом с рифампицином, фтивазидом с рифампицином). Длительность лечения – 9—12 месяцев. В последующем ежегодно проводят по два двухмесячных курса терапии в течении 5 лет.
46. Лепра
Лепра (синонимы: проказа, болезнь Ганзена) – хроническая болезнь, которая обычно поражает кожу, слизистые оболочки верхних дыхательных путей и периферическую нервную систему.
Этиология. Возбудитель представляет собой кислотоустойчивую палочковидную бактерию, относящуюся к семейству микобактерий.
Патогенез. Лепра – слабоконтагиозное низкопатогенное заболевание. Часто встречается субклиническая инфекция.
Основным путем передачи считается воздушно-капельный. Входные ворота – слизистая верхних дыхательных путей. Возможно и трансэпителиальное проникновение возбудителей.
Иммунитет при лепре носит клеточный характер, он минимален при лепроматозной и диморфной лепре и максимален у больных туберкулоидной лепрой.
Клиника. Лепроматозный тип. Наиболее тяжелая форма. Для нее характерен полиморфизм клинических проявлений. Первые проявления заболевания – обычно округлые или неправильных очертаний эрите-матозные пятна с блестящей поверхностью, могут быть ржавой окраски.
Характерна симметричность высыпаний. В области инфильтратов формируются одиночные или множественные бугорки и узлы (лепромы), резко отграниченные, безболезненные. Они могут быть дермальными и гиподермальными (вначале выявляются лишь при пальпации), их консистенция плотноэластическая. В дальнейшем узлы и бугорки вяло, без выраженных воспалительных явлений, изъязвляются. Подобные высыпания могут появляться и на неизмененной коже.
Нервная система поражается в виде симметричного полиневрита. Теряется чувствительность до полной анестезии. На поздних стадиях могут быть трофические и двигательные нарушения. Тубер-кулоидная форма. Поражаются кожа, периферическая нервная система, редко – внутренние органы.
Для данной формы характерно высыпание мелких красновато-синюшных плоских полигональных папул. Часто, сливаясь, образуют фигуры (диски, кольца, полукольца). Характерен периферический валик.
Пограничная лепра. Иммунная реактивность при этой форме болезни широко варьируется и изменяется под действием стрессов, инфекций, истощения.
Недифференцированная лепра – это неустойчивая клиническая форма, при которой поражается кожа, пятна (гипо– и гиперпигментированные) не чувствительны к боли и температуре.
Диагностика. Основные признаки – это клинические изменения со стороны кожи. Подтверждающими методами считаются бактериоскопический и гистологический. Для бактериоскопического исследования при ле-проматозном типе берутся соскобы со слизистой носа.
Лечение. Лечение комбинированное, курсовое с использованием противолепрозных препаратов (диафенилсульфона, солюсульфона, диуцифона и других производных сульфонового ряда): курсы по 6 месяцев с перерывами в 1 месяц.
При мультибактериальной лепре начинают с рифам-пицина или клофазимина, а затем переходят к суль-фонам. Кроме того, могут быть использованы солю-сульфон, бенемицин, этионамид, лампрен.
47. Экзема. Этиология, патогенез, лечение
Под экземой понимают хроническое стойко рецидивирующее заболевание кожи, проявляющееся характерной экзематозной воспалительной реакцией кожи (в виде сгруппированных мелких пузырьков), вызванной разными экзогенными и эндогенными факторами, которые приводят к развитию у больных поливалентной чувствительности кожи.
Этиология и патогенез. Экзема представляет собой заболевание всего организма с характерными проявлениями на коже. Одинаковые клинические формы экземы (нуммулярная, дисгидротическая экзема, экзе-матид) могут иметь разную этиологию и патогенез.
Преимущественно экзогенная экзема может быть аллергического и неаллергического происхождения. При аллергическом генезе аллергическая реакция служит проявлением гиперчувствительности замедленного типа в ответ на повторные воздействия аллергенов при подавлении клеточного и гуморального звеньев иммунитета. При пониженной толерантности кожи к раздражающим веществам возникает неаллергическая воспалительная экзематозная реакция в местах постоянно повторяющихся воздействий субтоксических агентов. При эндогенной (атопической) экземе превалируют конституциональные (эндогенные) влияния, которые предопределены генетически и регулируют функции иммунной, гормональной, ней-ровегетативной систем, а также структурные и функциональные свойства кожи. Возникают нарушения клеточного и гуморального звеньев иммунитета.
В обширную третью группу при микробной экземе существуют ее различные клинические формы. В этой группе на возникновение экзематозной реакции в равной степени влияют как экзогенный фактор (микробная флора), так и эндогенный – приобретенное временное локальное расстройство регуляции функций кожи.
Лечение. При наличии у пациента одной из форм экземы, входящей в группу преимущественно эндогенного варианта болезни важно назначить лечение, которое применяется при обострениях атопического дерматита (антигистаминные, седативные, снотворные, десенсибилизирующие средства). При микробной экземе важно рационально воздействовать на исходный микробный (грибковый) очаг поражения, определить и нормализовать локальные нарушения (микроциркуляторные, нейротрофические) в регуляции защитной функции кожи. При распространенной упорной экземе возможно кратковременное назначение небольших доз глюкокортикостероидного препарата. При локализации очагов на конечностях назначают рефлекторно физиотерапевтические процедуры на соответствующие паравертебральные узлы.
Наружное лечение проводят с учетом стадии экземы. Выбор форм и средств наружной терапии зависит от выраженности и особенностей воспалительной реакции кожи. В случае присоединения вторичной инфекции и при микробной экземе, развитию которой предшествовал пиококковый (микотический) процесс в коже, должны быть использованы средства с проти-вомикробным (противомикотическим) действием. При неосложненных случаях экземы оправдано кратковременное использование современных корти-костероидных препаратов, обладающих наиболее высоким индексом безопасности.
48. Экзема. Клинические проявления
Клиника. Экзема может начаться остро или хронически и в дальнейшем обычно протекает длительно со склонностью к рецидивам. Поражаться может любой участок кожи. В острой фазе экзема проявляется высыпанием на гиперемированной и слегка отечной коже мелких тесно сгруппированных папул, быстро трансформирующихся в мельчайшие пузырьки (так называемые микровезикулы), которые расположены группами и не сливаются между собой. Быстро вскрываясь, пузырьки образуют мелкие точечные эрозии, отделяющие серозный экссудат. По мере стихания процесса мелкокапельное мокнутие уменьшается, часть пузырьков, не вскрываясь, подсыхает с образованием серозных корочек, появляется мелкое, отрубевидное шелушение (по-дострая фаза).
При прогрессировании процесса очаги, имеющие разную величину и обычно нерезкие очертания, увеличиваются из-за периферического роста. Появляются высыпания на симметричных участках и вдалеке. Морфологически вторичные высыпания чаще представлены эритематосквамозными или папуловезику-лезными элементами, хотя возможны также пятнистые, мелкопапулезные и буллезные высыпания.
Преобладание в клинических проявления мелких желтоватых корочек и отрубевидных чешуек характеризует регресс болезни. В дальнейшем возможно полное разрешение высыпаний или переход в хроническую стадию заболевания. В этом случае нарастают инфильтрация, шелушение и уплотнение пораженного участка кожи, усиливается кожный рисунок (лихени-фикация). Окраска кожи принимает застойный цвет с коричневатым оттенком. При обострении в очаге вновь на фоне активной гиперемии появляются мелкие пузырьки, точечные эрозии и корочки.
Экзема кистей встречается у пациентов, имеющих атопический дерматит в анамнезе.
Дисгидротическая форма экземы формируется на ладонях и подошвах чаще у лиц с выраженным дисбалансом вегетативной нервной системы (с повышенным потоотделением, стойким красным дермографизмом, сосудистой лабильностью) и при атопии. Обострения чаще наблюдаются в зимнее время года, хотя у некоторых рецидивы возникают в жаркую погоду.
Дисгидротическая экзема может возникать первично, но нередко у пациентов в анамнезе имеются указания на аллергический дерматит. Поражается кожа ладоней и подошв, однако в ряде случаев возможен постепенный переход высыпаний на боковые поверхности пальцев и тыльную поверхность кистей и стоп. Клинической особенностью этой формы экземы являются крупные, величиной с горошину, плотные многокамерные пузыри, что обусловлено толстым роговым слоем.
Если присоединяется пиогенная инфекция, содержимое полостных элементов становится гнойным, возникают регионарно лимфангит и лимфаденит, повышается температура тела, ухудшается общее состояние больного. Профессиональная экзема возникает в результате контакта кожи с химическими веществами в условиях работы. Нуммулярная, или бляшечная, экзема возникает на коже конечностей, реже туловища где образуются круглые резко ограниченные от окружающей кожи, слегка возвышающиеся эритематозные бляшки.
Варикозная (или гипостатическая) экзема развивается на голенях у лиц, имеющих варикозный сим-птомокомплекс.
49. Опухоли кожи
Опухоли кожи – это невоспалительные новообразования, которые состоят из структурных элементов кожи, не имеющие тенденции к регрессированию.
Невус бородавчатый
Ограниченные очаги с веррукозной поверхностью буровато-коричневого цвета. Могут быть множественными, излюбленной локализации нет; иногда располагаются линейно. Невусы лечению не подлежат. В отдельных случаях производится удаление по косметическим соображениям, при травматизации и наклонности к перерождению. Доброкачественные опухоли могут быть удалены хирургическим путем, электрокоагуляцией или криодеструкцией.
Кератоз себорейный
Появляется в возрасте 30–40 лет. Буровато-коричневые или почти черные образования с папиллома-тозной поверхностью, резко ограниченные, покрытые жирными чешуйками. Возвышаются над уровнем здоровой кожи.
Локализация: закрытые участки кожного покрова, реже – лицо, волосистая часть головы.
Кератома старческая
Факультативный преканкроз, возникающий у пожилых и старых людей. Плотные сухие узелки буроватого или серого цвета, покрытые чешуйками, при снятии которых обнажается бородавчатая поверхность. Склонны к периферическому росту с образованием крупных бляшек. Локализация: открытые участки кожи (лицо, тыльная поверхность кистей).
Преканкроз. У лиц пожилого возраста на открытых участках (губы, нос, щеки, ушные раковины) локализуются роговые конусы коричневатого цвета на широком основании. Возникновение периферической воспалительной зоны – один из признаков ма-лигнизации. Кератоакантома (сальный моллюск)
Чаще встречается у лиц старше 40 лет. Имеется связь с инсоляцией. Единичные полушаровидные узелки или узлы розоватого цвета неизмененной кожи, в центре которых имеется углубление, заполненное роговыми массами.
Локализация: открытые участки кожи (лицо, кисти). Возможен спонтанный регресс.
Лейкоплакия
Преканкроз слизистых оболочек полости рта, реже – мочеполовых органов. Развитию способствует травма-тизация (зубные протезы, курение, инсоляция). Различают следующие формы: лейкоплакию курильщиков (никотиновый стоматит), плоскую, бородавчатую и эро-зивно-язвенную.
Началу предшествует ограниченная воспалительная реакция. В дальнейшем очаг становится плотным, возвышенным, приобретает белесоватый цвет. Гладкая поверхность постепенно становится веррукозной с трещинами и эрозиями.
Эпителиома кальцифицированная Малерба
Доброкачественная опухоль, развивающаяся в эпи-дермальной кисте как следствие эмбриональной аномалии развития эпидермиса. Глубокий одиночный узел цвета неизмененной кожи, медленно растущий. В результате отложения солей кальция приобретает плотную консистенцию и может превращаться в кожную остеому.
Преимущественная локализация: голова, конечности.
50. Базалиома. Болезнь Боуэна, Кейра, Спинолиома
Базалиома – невоидное образование с местным деструктивным изменением кожи, склонное к рецидивам. Солитарная, реже множественная опухоль, клинически протекающая в нескольких вариантах.
Узелково-язвенная – самая частая. Узелки с воско-видным оттенком и телеангиэктазиями растут медленно. Постепенно центр изъязвляется и покрывается плотной корочкой, при снятии которой возникает кровотечение. По периферии – возвышенный валик, состоящий из узелков («жемчужин»).
Пигментная – отличается темной коричневой окраской очага.
Склерозирующая – возвышающаяся, плотная, склеродермоподобная бляшка, которая с течением времени может изъязвляться.
Поверхностная – очаги множественные, поверхностные, экземоподобные.
Локализация: лицо, шея, реже – другие участки. Слизистые оболочки не поражаются.
Лечение базалиом должно быть дифференцированным. При поверхностных формах широко применяются мази с цитостатиками (0,5 %-ная колхаминовая или мето-трексатная, 5 %-ная фторурациловая или фторафуровая). Узелково-язвенные варианты подвергаются криохирургическому лечению; в отдельных случаях применяется лучевая терапия и хирургическое удаление.
Болезнь Боуэна (рак Боуэна)
Изолированная единичная резко ограниченная бляшка красновато-бурого цвета, приподнятая над поверхностью кожи. Покрывается коркой, под которой обнаруживается зернистая (бархатистая) поверхность. Нередко бляшка имеет бородавчатый или экземоподобный характер. Развивается медленно, переходит в спиноцеллюлярный рак. Локализация: туловище, веки, половые органы.
Болезнь Кейра (эритроплазия Кейра)
Внутриэпидермальный спиноцеллюлярный рак. Очаг ярко-красного цвета с резкими границами и зернистой поверхностью. Развивается медленно; метастазы в лимфатические узлы.
Локализация: головка полового члена, препуциаль-ный мешок, вульва, слизистая оболочка полости рта.
Рак Педжета
Эритематозный эрозированный очаг с резкими границами, мокнущей поверхностью, чешуйками и корочками, напоминающий микробную экзему. В подлежащей ткани пальпируются плотные узлы; регионарные (подмышечные) лимфатические узлы увеличены. Сосок молочной железы втянут. Болеют преимущественно женщины.
Локализация: область соска и окружающая кожа.
Спиналиома (спиноцеллюлярный рак)
Развитию часто предшествуют хронические хейли-ты, лейкоплакия (преканкроз). Болеют преимущественно мужчины.
Выделяют 2 клинические формы.
1. Опухолевая форма – плотные (хрящевой консистенции), быстро растущие узлы с папилломатозной поверхностью и валикообразными краями.
2. Язвенная форма – быстрый распад приводит к образованию поверхностных или глубоких язв с четкими краями, бугристым дном, растущих по периферии. Метастазирует лимфогенно.
Локализация: открытые участки кожи (спинка носа, губы, веки, ушные раковины, тыльная поверхность кистей).
51. Опухоли желез кожи и волосяного фолликула
Опухоли потовых желез
Опухоли, исходящие из эккриновых (эккриновая по-рома, эккриновая спираденома, сирингоэпителиома) и апокриновых желез (сирингома, сирингоаденома, сосочковая гидроаденома, сирингоцистаденома). Развиваются из выводных протоков потовых желез. Большинство из них – единичные полушаровидные образования цвета неизмененной кожи или слегка эритематозные, не склонные к изъязвлению (кроме сирингоаденомы) и рецидивам после удаления. Диагноз устанавливается на основании гистологического исследования.
Сирингома отличается множественностью мелких узелков величиной до просяного зерна, представляющих собой кисты выводных протоков. Светлые полупрозрачные высыпания располагаются на лице, груди, животе, бедрах. Возникают у женщин в период полового созревания.
Энкриниоз спираденома относится к группе доброкачественных опухолей потовых желез. Эти новообразования чрезвычайно разнообразны по своему строению, что обусловлено множественностью потенциальных источников их развития. Эта опухоль встечается чаще у мужчин, чем у женщин. Локализация солестарных узловпри спирадиноме разнообразно. Они могут располагаться по всему кожному покрову, за исключением областей ладош, подошв, ареол сосков, крайней плоти, половых губ, подногтевого ложа, лучезапястных, бедренных и тазовых суставов. Наиболее часто поражается кожа туловища, особенно спины, реже наблюдаются опухоли на голове. Могут бытьмножественные спираденомы, они группируются в непосредственной близости друг от друга.
Эти опухоли отличаются медленным ростом, могут рецидивировать после нерадикльного удаления. Клинически энкритные спираденомы представляют собой преимущественно внутрикожные, реже подкожные узелки, как правило, незначительно возвышающая над кожей, плотной или протноэластической консистенции. Величе-на узелков не превышает 2 см.
Опухоли сальных желез
Болезнь Фордайса. На красной кайме и слизистой оболочке губ, полости рта – мелкие желтоватые узелки полушаровидной формы. Узелковая гиперплазия сальных желез. Мелкие желтоватые узелки на лице (чаще на подбородке), возникающие у пожилых людей.
Аденома сальных желез. Солитарная опухоль величиной с лесной орех полушаровидной формы цвета неизмененной кожи. Наиболее часто располагается на лице. Атерома. Ретенционная киста сальных желез. Опухолевидное образование, склонное к инфицированию.
Опухоли волосяных фолликулов
Невус волосяной. Возникает преимущественно на лице в виде небольшого пигментированного узелка с большим количеством волос.
Трихоэпителиома. В период полового созревания на лице (реже конечностях) появляются единичные или множественные папулы желтоватого цвета. Могут сочетаться с волосяным невусом.
Цилиндрома. Множественные, реже солитарные опухоли величиной с голубиное яйцо плотной консистенции с гладкой поверхностью. Группируясь, узлы образуют конгломераты, которые в виде бугристой шапки покрывают голову («тюрбанные опухоли»). Локализация: волосистая часть головы, реже – лицо.
52. Опухоли нейроэктодермальные
Невусы пигментные
Изменения кожи пятнистого или папулезного характера, обусловленные скопления невусных или пигментных клеток в эпидермисе и дерме. Клиническая картина разнообразная. Различают следующие разновидности: пограничный невус (локализуется преимущественно на ладонях, подошвах и в ано-гениталь-ной области); внутриэпидермальный (самый частый и разнообразный по клинической картине с гладкой или папилломатозной поверхностью); смешанный.
Они представляют собой пятна или уплотненные образования различной величены и формы, бурого, коричневого или ченого цвета. Эти образования имеют консистенцию нормальной кожи, либо несколько уплотненно возникают в результате отношения пигмента меланина, и размножения, содержащих пигмент. Прогид пигментных невусов различен. В очень редких случаях они могут исчезнуть самопроизвольно. Развитие из них злокачественной меланомы наблюдается редко. Маминуация невусов чаще происходит после их травмирования. Признаки злокачественного перерождения типичных невусов:
1) увеличение в размерах пигментного пятна;
2) уплотнение и усиление его окраски;
3) появление на его поверхности плотных узелков или пигментных пятен вокруг невуса;
4) увеличение регионарных мемороузлов.
В большинстве случаев невусы не требуют лечения.
Невус голубой
Узелки голубовато-серого цвета с резкими границами, располагающиеся чаще на лице, конечностях. Поверхность их гладкая, форма округлая.
Монгольское пятно – одна из разновидностей голубого невуса. Голубовато-коричневые пятна без четких очертаний, определяемые при рождении ребенка и исчезающие с возрастом. Меланома юношеская
Единичный ограниченный узел полушаровидной или плоской формы розовато-красного или желтовато-коричневого цвета различных оттенков. По периферии – эритематозный венчик с телеангиэктазиями. Рост волос отсутствует. Встречается чаще у детей. Течение доброкачественное.
Локализуется на любом участке кожного покрова.
Меланоз предраковый Дюбрея
Ограниченное пигментное пятно коричневого или черного цвета с неправильными очертаниями без уплотнения. Растет медленно. Является облигатным преканкро-зом меланобластомы. Встречается у пожилых людей.
Локализация: лицо, грудь, реже – другие участки.
Меланома (меланобластома)
Наиболее злокачественная опухоль, метастазирую-щая лимфо– или гематогенным путем. Развивается чаще всего на основе пигментных невусов после их травматизации или интенсивной инсоляции. Признаки малигнизации: ускоренный рост пигментного пятна, изменение цвета (потемнение или уменьшение пигментации), явление реактивного воспаления (венчик эритемы), появление дочерних узелков, повышенная ранимость и кровоточивость, зуд. Сформировавшаяся меланома может быть поверхностной или узловатой – возвышающееся над кожей образование темно-коричневого или черного цвета с зеркальной или шероховатой поверхностью. Однако встречаются слабо пигментированные меланомы. Растет быстро и рано изъязвляется.
53. Опухоли мезенхимальной ткани Опухоли жировой ткани
Липома. Доброкачественная опухоль. Узел цвета неизменённой кожи или желтоватого оттенка, мягкий, часто дольчатый, безболезненный. Нередко опухоли множественные.
Фибролипома. Развивается фиброзная ткань, в связи с чем опухоль имеет плотную консистенцию.
Липосаркома. Множественные узлы или диффузная инфильтрация в подкожной клетчатке без четких очертаний. Течение злокачественное. Метастазы в висцеральные органы.
Дерматофиброма. Слегка возвышающиеся плотные узелки коричневого цвета, плотной консистенции.
Фиброма. Узлы цвета неизмененной кожи. Выделяют твердую фиброму – плотные узелки белесоватого цвета; мягкую – папилломатозные мягкие образования на тонкой ножке с морщинистой поверхностью.
Келоид. Доброкачественное новообразование соединительной ткани – фиброма. Развивается как самостоятельный процесс (первичный келоид), а также после термических ожогов, ранений, операций и при разрешении некоторых кожных заболеваний (фурункулов, угрей). Плотное ограниченное образование с гладкой поверхностью, иногда причудливых очертаний. Окраска багрово-красная, в дальнейшем белесоватая. Зуд возникает на начальных фазах. Лечение келоидов: обкалывание очага лидазой, суспензией гидрокортизона и других стероидов; иссечение с последующей лучевой терапией; электрофорез йодистого калия, фонофорез коллагена-зы или гидрокортизона; криотерапия.
Фибросаркома. Течение злокачественное. Метастази-рует в лимфатические узлы и висцеральные органы.
Плотноватые желтовато-коричневые узелки с гладкой поверхностью, располагающиеся изолированно или группами.
Гибернома – редкая опухоль из бурого жира. Имеет вид узла с дольчатым строением, состоит из ячеек и долек, образованных круглыми и полигональными клетками с зернистой или пенистой цитоплазмойиз-за наличия жировых вакуолей (мультилокулярные жировые клетки)
Десмоид – своеобразная разновидность фибромы, локализующаяся чаще всего на передней стенке живота, нередко проявляет наклонность к инфильтрирующему росту, после удаления иногда рецидивирует. Встречается главным образом у женщин, рост опухоли увеличивается во время беременности.
Опухоли мышечной ткани
Лейомиомы. Опухоли, исходящие из гладких мышечных волокон. Выделяют множественные лейомио-мы гладких мышц кожи, солитарные – половых органов и грудных сосков, солитарные сосудистые. Плотные узлы, болезненные при пальпации, способные сокращаться при раздражении. Течение доброкачественное.
Лейомиосаркома. Безболезненный одиночный крупный узел с нечеткими контурами. Течение злокачественное.
54. Опухоли кровеносных и лимфатических сосудов
Ангиома кожи
Доброкачественное сосудистое образование невоид-ного происхождения. Различают такие клинические формы, как: ангиома плоская (сосудистые пятна с теле-ангиэктазиями); кавернозная (мягкая возвышающаяся опухоль багрово-красного цвета – «кровяная губка», легко травмируется); звездчатая (напоминает по очертаниям паука); рубиновые точки (темно-красные мелкие точечные узелки на туловище, реже на лице); тубероз-ная (багрово-красные опухолевидные узелки на лице); веррукозная (имеет гиперкератотические разрастания на поверхности).
Болезнь Ослера
Врожденное заболевание, которое проявляется множественными телеангиэктазиями кожи, слизистых оболочек и внутренних органов, склонностью к кровотечениям.
Гемангиома пиогенная
Округлое образование величиной до лесного ореха мягкой или плотной консистенции белесовато-серого или багрово-красного цвета, иногда имеет ножку. Легко изъязвляется и кровоточит, покрываясь темно-бурой коркой. Локализация: пальцы рук, тыльная поверхность кистей, красная кайма губ.
Гломус-ангиома Баре—Массона
Доброкачественная опухоль, располагающаяся почти всегда на кончиках пальцев рук в области ногтевого ложа. Отличается резкой приступообразной болезненностью.
Ангиокератома Мибелли
Множественные сосудистые узелки темно-красного цвета величиной до горошины с бородавчатой поверхностью и роговыми чешуйками, при снятии которых возникает кровотечение. Болеют чаще молодые женщины. Локализация: тыльная поверхность кистей и пальцев, ушные раковины. Ангиокератома туловища Фабри – редкий вариант ангиокератомы. Высыпания диссеминированные в виде мелких роговых узелков темно-красного цвета, напоминающих бисер. При травматизации кровоточат. Сочетаются с гипертонической болезнью, поражением почек и сердца. Лимфангиома
Опухолевидный мягкий узелок или узел с гладкой или бугристой поверхностью цвета неизмененной кожи, при повреждении выделяется прозрачная жидкость.
Ангиоретикулез Капоши
Синевато-красные пятна, которые напоминают невоид-ные образования, трансформируются в узлы и бляшки размером от горошины до сливы, возвышающиеся над уровнем здоровой кожи. Постепенно они приобретают коричневато-красный оттенок. В результате слияния образуются крупные очаги. Поверхность очагов может быть гладкой или бородавчатой, покрытой чешуйками. Характерно наличие телеангиэктазий и геморрагий.
Лечение. Инъекции пенициллина по 20–30 млн ЕД на курс, рентгенотерапия (до 2000 рад на курс), прос-пидин по 75—100 мг в сутки (на курс до 2000–3000 мг); препараты резохина (делагил, хлорохин, хингамин), мышьяк, витамины В1 и D. В комплексное лечение также целесообразно включать кортикостероиды. Хирургическое удаление узлов. Злокачественные новообразования кожи подлежат лечению в специализированном онкологическом учреждении.
Терапия строится по принципу комплексности (оперативное удаление, лучевая терапия, полихимиотерапия, общее укрепляющее лечение).
55. Наружная терапия
Наружная терапия – весьма важный (иногда единственный или главный), но чаще всего вспомогательный способ лечения дерматологических болезней.
1. Знание врачом патоморфологических изменений поражения кожи позволяет выбрать этиотропное или патогенетически обоснованное лечение.
2. Четкое представление о фармакологических свойствах действующего вещества и основах его действия – предпосылка для успешного лечения.
3. Выбор лекарственных форм и средств зависит от фазы патологического процесса (острой или хронической стадий, стадии прогрессирования, стабилизации или регресса), имеющихся первичных и вторичных элементов поражения кожи (пятен, папул, бугорков, узлов, волдырей, пустул, везикул, эрозий, язв или рубцов), т. е. от клинической картины поражения.
4. Назначение лекарственных средств должно быть динамичным (необходимо тщательное наблюдение за больным).
5. При назначении необходимо учитывать индивидуальную непереносимость. Начиная лечение, следует использовать более низкие концентрации лекарственных веществ, постепенно повышая их.
6. Новое лекарственное средство и тот же препарат, но в новой форме, следует наносить только после удаления предыдущего.
7. Наружное лечение следует проводить до полного клинического выздоровления.
8. При назначении наружных средств одновременно с общей терапией необходимо учитывать возможность синергизма или антагонизма их воздействия.
9. Приступая к наружному лечению, необходимо предварительно очистить пораженную кожу и удалить вторичные наслоения: чешуйки, корки, обрывки пузырей. Очищать кожу надо осторожно, применяя этапное, а не насильственное удаление чешуек, корок, некротических масс.
10. Врач, который не занимается проблемами дерматологии специально, не должен разводить или смешивать формы во избежание получения при этом формы с несовместимыми составляющими.
56. Формы наружных лекарственных средств
1. Растворы (лосьоны). Основным компонентом данной лекарственной формы является вода. Добавляются любые растворимые лекарственные вещества разнообразного механизма действия в зависимости от цели терапии. Растворы могут быть спиртовыми (с добавлением спирта) или мыльными (шампуня). Применяются в качестве примочек, компрессов, обмываний, прижиганий.
2. Болтушки – взбалтываемые растворы. Основной компонент – вода, но добавляются и нерастворимые, порошкообразные вещества (тальк, окись цинка, крахмал). Они очень высушивают кожу, поэтому часто в них добавляются масла (глицерин, вазелиновое или оливковое масла).
3. Присыпки – тонкоизмельченные порошки (тальк, цинковый крахмал, дерматол, ксероформ).
4. Пасты – в состав входят твердые питательные вещества в виде порошка в количестве не менее 50 %, которые равномерно смешаны с мазевой основой (в количестве 10–50 %). Пасты могут содержать одно или несколько лекарственных веществ. Мазевая основа – вазелин, безводный ланолин, нафталан, спермацет, свиное сало, масло какао, вазелиновое, подсолнечное, персиковое, оливковое, абрикосовое, касторовое масла, рыбий жир.
5. Мази – от паст отличаются меньшим содержанием твердого вещества (от 1 % до 40 %) и большим – основы (80–90 %).
6. Крема – эмульсии, которые состоят из раствора масла в воде или воды в масле. В них можно ввести любые лекарственные вещества, а также отдушки (косметические крема). Существуют крема, в которых лекарственные вещества внесены в виде липосом. Липосомы – микрокапсулы со стенками двухслойной липидной мембраны. Изготавливаются из семян растений (подсолнечника), из лецитина, яичного белка, наполняются БАВ, витаминами и влагой. Они хорошо проникают в кожу, даже в глубокие слои, хорошо усваиваются, реагируя с компонентами мембран и клеток.
7. Гели (желе) – полутвердые коллоидные растворы или суспензии.
8. Пластыри – в основу входит (кроме жира) воск или канифоль, нередко смолы, каучук. Консистенция пластыря очень густая и липкая. Перед употреблением пластырь нагревают. Плотно прикрепляется к коже и прочно удерживается.
9. Лаки – жидкости, которые, быстро высыхая на поверхности кожи, образуют тонкую пленку. Используются для глубокого и ограниченного воздействия на ткани (ногти, омозоленности, бородавки). В состав их входят различные лекарственные вещества.
10. Аэрозоли – дисперсные системы с газообразной средой (фреоном, смесью газов, азотом). В зависимости от размера частиц дисперсной фазы аэрозоли делятся на высоко– (0,5–5 мкм), средне– (5—20 мкм) и низкодисперсные (20—100 мкм). Позволяют равномерно распределить лекарственные вещества, предупреждают их кристаллизацию и более устойчивы, чем другие формы. Менее адсорбируются, оказывают наибольшее поверхностное действие.



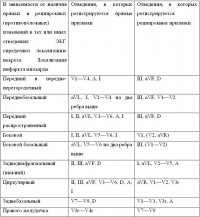
Комментарии к книге «Дерматовенерология. Шпаргалка», Е. В. Ситкалиева
Всего 1 комментариев
Софья
18 сен
Спасибо!!!!